توجه: این یک مقاله علمی در مورد گال است، چنانچه نیازمند اطلاعات عمومی در مورد بیماری گال هستید، مطالعه مقاله ” گال چیست؟ ” پیشنهاد میشود.
مقدمه
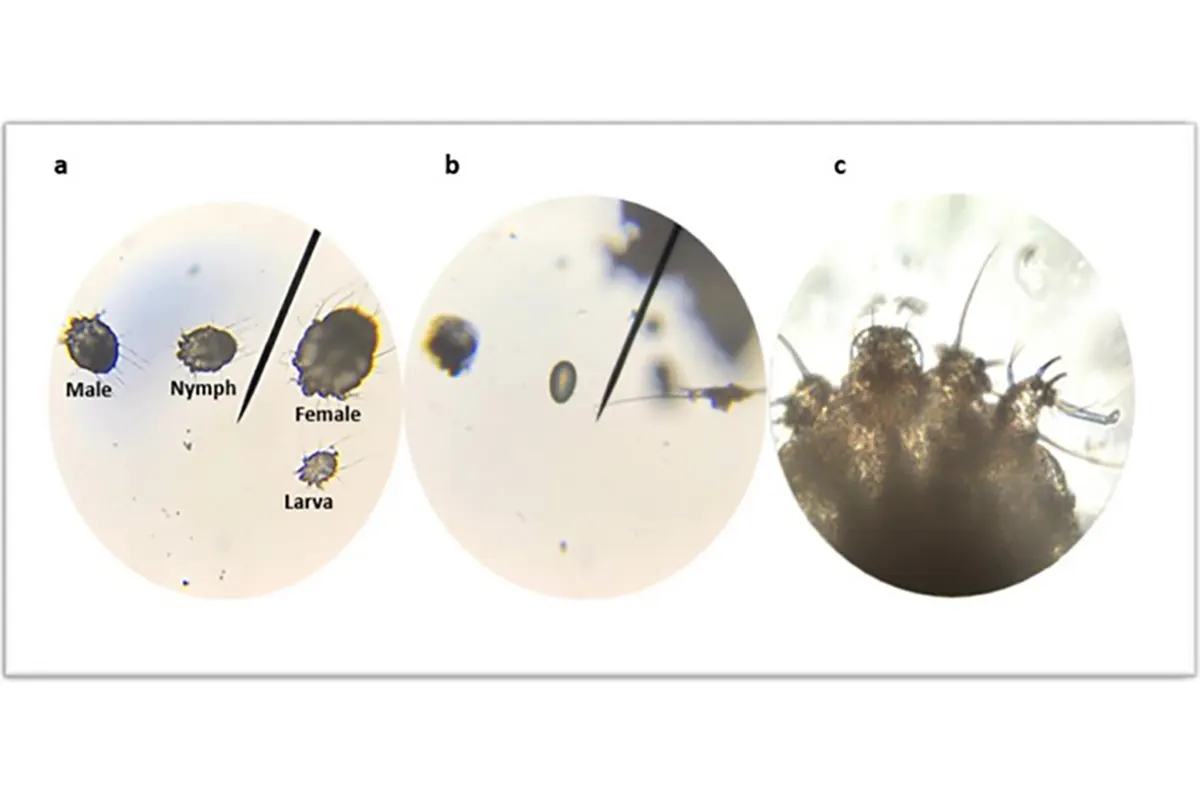
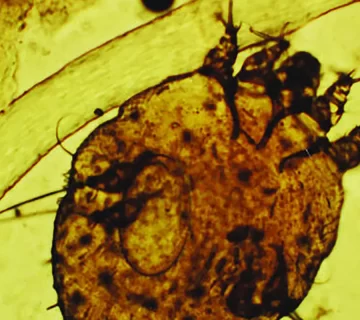
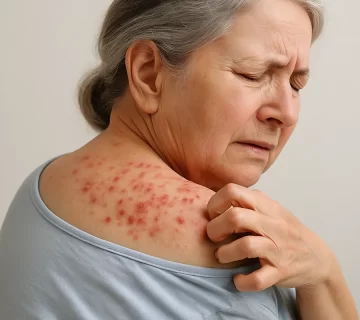
گال (Scabies) یک بیماری پوستی انگلی و واگیردار است که عامل ایجاد آن کنه میکروسکوپی Sarcoptes scabiei var. hominis میباشد. این کنه از طریق تماس نزدیک پوست به پوست از فردی به فرد دیگر منتقل میشود و در صورت عدم تشخیص و درمان بهموقع، میتواند منجر به شیوع سریع در محیطهای بسته و پرجمعیت شود. خارش شدید، بهویژه در شب، و بروز ضایعات پوستی در نواحی خاص بدن، از مشخصههای بالینی اصلی این بیماری هستند. به دلیل قابلیت بالای انتقال، گال هم در سطح فردی و هم در سطح جمعیتی بهعنوان یک تهدید بهداشتی مهم مطرح است.
در کره جنوبی، اگرچه گال طی دهههای گذشته کمتر مورد توجه قرار گرفته بود، اما در سالهای اخیر با افزایش جمعیت سالمندان و گسترش مراکز مراقبت بلندمدت، شیوع آن روند صعودی یافته است. تغییر ساختار جمعیتی و نظام سلامت کشور موجب شده است که مراقبت از سالمندان، بهویژه در بیمارستانهای مراقبت بلندمدت، سهم قابل توجهی از خدمات بهداشتی را به خود اختصاص دهد. این مراکز که محل نگهداری بیماران مزمن، سالمندان با وابستگی عملکردی بالا، و افراد با بیماریهای زمینهای هستند، به دلیل تراکم بالای بیماران، مدت بستری طولانی، و تماسهای نزدیک فردی، به کانونهای بالقوه برای شیوع گال تبدیل شدهاند.
تمرکز بر بیمارستانهای مراقبت بلندمدت (Long-Term Care Hospitals, LTCHs) از آن جهت اهمیت دارد که بیماران این مراکز اغلب از نظر جسمی و ذهنی آسیبپذیرتر هستند و توانایی گزارش علائم یا همکاری در اجرای مداخلات بهداشتی را ندارند. همچنین، گردش بالای مراقبین، کمبود پرسنل متخصص در کنترل عفونت، و فقدان راهنماهای اجرایی استاندارد، موجب افزایش خطر انتقال و بروز اپیدمیهای موضعی میشود. در عین حال، سیستمهای گزارشدهی رسمی در خصوص گال در این مراکز محدود بوده و دادههای قابل اتکا برای پایش وضعیت بیماری در سطح ملی در دسترس نبوده است.
مطالعه حاضر با هدف بررسی وضعیت شیوع گال در بیمارستانهای مراقبت بلندمدت در کره جنوبی طراحی شده است. تمرکز اصلی این تحقیق بر ارزیابی میزان بروز بیماری طی سالهای گذشته، شناسایی الگوهای بالینی بیماران مبتلا، تحلیل فرایندهای مدیریتی و کنترلی بیمارستانها در مواجهه با گال، و ارائه پیشنهادهایی برای بهبود راهبردهای کنترل و پیشگیری است. نتایج این مطالعه میتواند به سیاستگذاران بهداشت عمومی، مدیران مراکز درمانی و کارشناسان کنترل عفونت در جهت تدوین راهکارهای مؤثرتر و مبتنی بر شواهد برای مقابله با گال کمک شایانی نماید.
روششناسی تحقیق
نوع مطالعه و طراحی آن
این تحقیق بهصورت یک مطالعه مقطعی گذشتهنگر طراحی شده است که با هدف بررسی شیوع گال، ویژگیهای بیماران مبتلا و شیوههای کنترل بیماری در بیمارستانهای مراقبت بلندمدت (Long-Term Care Hospitals) کره جنوبی انجام گرفت. طراحی مطالعه بهگونهای بوده که امکان ارزیابی وضعیت مدیریت گال در سطح بیمارستانی طی بازه زمانی پنج ساله را فراهم کند. تمرکز اصلی بر دادههای موجود و تجربیات مدیریتی بیمارستانها در مواجهه با موارد قطعی گال بوده است.
جامعه هدف و نمونهگیری
جامعه مورد مطالعه شامل تمامی بیمارستانهای مراقبت بلندمدت فعال در کره جنوبی تا سال ۲۰۱۹ بود. از میان آنها، با استفاده از روش نمونهگیری خوشهای طبقهبندیشده، ۴۰ بیمارستان از هشت منطقه اصلی کشور بهعنوان نمونه انتخاب شدند. انتخاب نمونهها بهگونهای انجام شد که تنوع جغرافیایی، ظرفیت تختها، و سطح منابع در نظر گرفته شود. از هر بیمارستان، یک نماینده آگاه در زمینه کنترل عفونت (معمولاً پرستار یا مدیر بهداشت) بهعنوان پاسخدهنده اصلی انتخاب شد.
ابزار گردآوری دادهها
برای جمعآوری دادهها، از یک پرسشنامه ساختاریافته استفاده شد که محتوای آن شامل پنج بخش اصلی بود: (۱) اطلاعات کلی بیمارستان، (۲) تجربه ابتلا به گال طی پنج سال گذشته در میان بیماران و کارکنان، (۳) اطلاعات دموگرافیک و بالینی بیماران مبتلا، (۴) سیاستها و اقدامات کنترلی در مواجهه با گال، و (۵) آموزشها و منابع موجود در خصوص پیشگیری. پرسشنامه پس از طراحی اولیه، توسط گروهی از متخصصان کنترل عفونت و اپیدمیولوژی ارزیابی و اصلاح شد تا از اعتبار محتوایی و روایی صوری آن اطمینان حاصل گردد. سپس پرسشنامه از طریق پست الکترونیک یا بهصورت حضوری توسط پاسخدهندگان تکمیل شد.
تحلیل آماری دادهها
دادههای گردآوریشده بهصورت کدگذاریشده وارد نرمافزار آماری SPSS نسخه ۲۵ شدند. برای تحلیل دادهها، از آمار توصیفی شامل میانگین، انحراف معیار، فراوانی و درصد استفاده شد. همچنین، برای بررسی تفاوت بین گروهها از آزمونهای آماری مناسب نظیر آزمون کایدو و آزمون دقیق فیشر استفاده شد. سطح معناداری آماری در تمامی تحلیلها ۰.۰۵ در نظر گرفته شد. نتایج بهصورت جدول و نمودار برای تسهیل درک یافتهها گزارش گردیدند.
ملاحظات اخلاقی
پروتکل مطالعه توسط کمیته اخلاق پژوهش دانشگاه ملی سئول تأیید شد. تمامی بیمارستانهای شرکتکننده، پیش از شروع گردآوری دادهها، رضایت آگاهانه کتبی را ارائه دادند. اطلاعات پاسخدهندگان و مشخصات بیمارستانها بهصورت ناشناس ثبت و تحلیل شد تا محرمانگی دادهها حفظ گردد. این مطالعه در چارچوب اصول اعلامیه هلسینکی اجرا شده و از حقوق شرکتکنندگان در تمامی مراحل تحقیق صیانت بهعمل آمده است.
ویژگیهای جمعیت مورد مطالعه
توزیع جغرافیایی و ظرفیت تختهای بیمارستانها
در این مطالعه، ۴۰ بیمارستان مراقبت بلندمدت از هشت منطقه اصلی کره جنوبی شرکت داشتند. انتخاب بیمارستانها بهگونهای انجام شد که تنوع جغرافیایی شامل مناطق شهری، نیمهشهری و روستایی در نظر گرفته شود. حدود ۳۷.۵ درصد از بیمارستانها در منطقه سئول و استان گیونگی (شمال غربی کشور) واقع بودند که بهدلیل تراکم جمعیت بالا، سهم قابل توجهی از ظرفیت ملی مراقبتهای بلندمدت را به خود اختصاص میدهند. سایر بیمارستانها در مناطق جنوبی، مرکزی و شرقی کشور پراکنده بودند.
ظرفیت تختهای بیمارستانی نیز از ۱۰۰ تا بیش از ۳۰۰ تخت متغیر بود. اکثر بیمارستانها (۵۷.۵ درصد) بین ۱۵۰ تا ۲۵۰ تخت بستری داشتند. میانگین تعداد تختها در میان بیمارستانهای مورد بررسی برابر با ۲۱۴ تخت بود. این ظرفیت نسبتاً بالا، در کنار طول مدت بستری متوسط ۸۰ روز یا بیشتر برای هر بیمار، اهمیت بالای پیشگیری و کنترل عفونت را در این مراکز نشان میدهد.
سطح آموزشی و منابع انسانی
ارزیابی سطح آموزشی کارکنان و منابع انسانی موجود در بیمارستانها نشان داد که در اغلب موارد، پرسنل با تحصیلات پرستاری در سطوح کاردانی یا کارشناسی عهدهدار وظایف مراقبتی و بهداشتی بودند. میانگین تعداد پرستار در هر بیمارستان ۳۵ نفر بود، در حالی که تعداد کمکپرستاران و مراقبین به مراتب بیشتر گزارش شد. نسبت کارکنان به بیماران در بسیاری از مراکز پایینتر از استانداردهای توصیهشده بود، که این موضوع میتواند یکی از عوامل مؤثر در ناکارآمدی اقدامات پیشگیرانه در مواجهه با بیماریهای واگیر مانند گال باشد.
از نظر سابقه آموزش تخصصی در زمینه کنترل عفونت، تنها ۴۷.۵ درصد از بیمارستانها اعلام کردند که پرسنل آنها در یک سال گذشته در کارگاهها یا دورههای آموزشی مربوط به بیماریهای واگیر پوستی شرکت کردهاند. این یافته حاکی از وجود فاصله بین نیازهای آموزشی و برنامههای موجود در مراکز مراقبت بلندمدت است.
وجود واحد کنترل عفونت و راهنماهای مدیریتی
در ۸۷.۵ درصد از بیمارستانهای مورد بررسی، واحد کنترل عفونت بهصورت رسمی وجود داشت. با این حال، تنها نیمی از این واحدها دارای پرسنل تماموقت و آموزشدیده در زمینه اپیدمیولوژی و پیشگیری از عفونت بودند. در بسیاری از موارد، یک پرستار عمومی یا مدیر بهداشت وظیفه هماهنگی برنامههای کنترل عفونت را بر عهده داشت که ممکن است دانش تخصصی لازم را نداشته باشد.
در خصوص وجود راهنماهای رسمی مدیریتی، ۷۵ درصد از بیمارستانها اعلام کردند که دستورالعملهای مکتوب برای مواجهه با بیماریهای واگیردار، از جمله گال، در اختیار دارند. با این حال، بررسی دقیقتر نشان داد که تنها در ۴۵ درصد از این مراکز، این راهنماها بهروزرسانی شده، بر اساس شواهد علمی طراحی شده و بهطور منظم به کارکنان آموزش داده میشود. نبود راهنماهای استاندارد، نداشتن رویههای اجرایی مشخص، و اختلاف در میزان آگاهی میان کارکنان از چالشهای شناساییشده در اجرای مؤثر مداخلات کنترلی بودند.
میزان شیوع گال در ۵ سال گذشته
روند شیوع سالانه گال در بیماران و کارکنان
بررسی دادههای پنجساله از ۴۰ بیمارستان مراقبت بلندمدت نشان داد که گال همچنان یکی از بیماریهای واگیردار پوستی شایع در این مراکز محسوب میشود. طی این بازه، در مجموع ۵۳۵ مورد تأییدشده از ابتلا به گال در میان بیماران ثبت گردید که معادل بروز تجمعی ۲.۷ مورد بهازای هر ۱۰۰ تخت در سال بود. شیوع سالانه گال در میان بیماران نوسان داشت اما بهطور کلی روندی پایدار یا افزایشی با تفاوتهای منطقهای نشان میداد.
در میان کارکنان، ۴۷ مورد ابتلا به گال گزارش شد که اغلب ناشی از تماس مستقیم با بیماران آلوده بودند. این موارد عمدتاً در میان پرستاران و مراقبان غیررسمی (care workers) رخ دادند. تحلیل دادهها نشان داد که در ۷۸ درصد از این موارد، پرسنل در بازه زمانی کمتر از دو هفته پس از مواجهه با بیمار آلوده، علائم بالینی را گزارش کردهاند.
نرخ بروز گال پوستهپوسته
از میان کل بیماران مبتلا، ۲۷ مورد (معادل ۵ درصد) به گال پوستهپوسته (Crusted Scabies) مبتلا بودند. این نوع از بیماری که معمولاً در افراد با ایمنی پایین یا ناتوانیهای ذهنی و جسمی بروز مییابد، بهدلیل بار بالای انگلی و قابلیت انتقال شدید، نقش کلیدی در گسترش اپیدمیهای موضعی دارد. نرخ بروز گال پوستهپوسته در بیمارستانهایی که فاقد واحد کنترل عفونت فعال بودند، بهطور معناداری بالاتر از بیمارستانهای دارای برنامههای منسجم پیشگیری گزارش شد.
در موارد گال پوستهپوسته، تأخیر در تشخیص و اقدامات کنترلی اولیه، به بروز موارد ثانویه متعدد در کارکنان و سایر بیماران منجر شده بود. این یافته اهمیت حساسیت تشخیصی و لزوم آموزش بالینی کارکنان برای شناسایی سریع این نوع از بیماری را برجسته میسازد.
ویژگیهای بیماران مبتلا به عفونت اولیه
تحلیل ویژگیهای دموگرافیک و بالینی بیماران مبتلا به گال نشان داد که اکثریت آنها (حدود ۷۰ درصد) بالای ۷۵ سال سن داشتند. همچنین، بیش از ۶۵ درصد بیماران دارای درجاتی از اختلالات شناختی، شامل زوال عقل یا اختلال ارتباطی بودند. این بیماران اغلب توانایی ابراز خارش یا ناراحتی پوستی را نداشتند که خود عاملی برای تأخیر در شناسایی بیماری بود.
در ۸۴ درصد از موارد، بیماران از مراکز دیگر به بیمارستانهای مراقبت بلندمدت منتقل شده بودند، بدون اینکه غربالگری اولیه از نظر گال انجام شده باشد. این موضوع یکی از مسیرهای اصلی ورود بیماری به این مراکز تلقی میشود. از نظر محل درگیری پوستی، ضایعات عمدتاً در نواحی کلاسیک شامل فضاهای بین انگشتان، نواحی تناسلی، مچها و شکم دیده شدند، هرچند در بیماران با محدودیت حرکتی، درگیری در نواحی فشاری مانند کمر و باسن نیز گزارش شده است.
مدت زمان متوسط از شروع علائم تا تشخیص قطعی، ۱۰.۴ روز بود که بیانگر تأخیر قابل توجه در شناسایی بیماری در این مراکز است. این تأخیر با افزایش بار بیماری، درگیری کارکنان، و نیاز به اقدامات گسترده ضدعفونی مرتبط بود.
ویژگیهای بیماران مبتلا به گال
سن، جنسیت، مسیر پذیرش
تحلیل جمعیت بیماران مبتلا به گال در بیمارستانهای مراقبت بلندمدت نشان داد که میانگین سنی بیماران ۸۰.۲ سال بود. بیش از ۷۵ درصد از بیماران در بازه سنی بالای ۷۵ سال قرار داشتند و نسبت زنان به مردان حدود ۱.۸ به ۱ بود. این الگو بازتابی از ترکیب جمعیتی رایج در مراکز مراقبت بلندمدت کره جنوبی است که عمدتاً شامل سالمندان زن با بیماریهای مزمن و ناتوانیهای عملکردی هستند.
در بررسی مسیر پذیرش، مشخص شد که ۸۴ درصد از بیماران مبتلا، از بیمارستانهای عمومی، مراکز مراقبت خانگی یا مراکز درمانی دیگر به این بیمارستانها منتقل شده بودند. در بخش قابل توجهی از این موارد، علائم اولیه بیماری در زمان پذیرش وجود داشته، اما تشخیص گال یا مستند نشده یا در گزارش انتقال بیمار درج نشده بود. تنها در ۱۶ درصد از موارد، گال بهعنوان بیماری در حال پیگیری در هنگام پذیرش شناسایی شده بود. این یافتهها اهمیت وجود سیستم غربالگری مؤثر در زمان پذیرش بیماران جدید را برجسته میسازد.
علائم بالینی و محل بروز ضایعات
خارش پوستی، گرچه مشخصترین علامت گال است، در ۵۷ درصد از بیماران مبتلا بهطور مستقیم گزارش نشده بود. علت اصلی این مسئله، اختلالات شناختی، زوال عقل، یا ناتوانی در بیان علائم در میان بسیاری از بیماران بود. در مواردی که خارش گزارش شده بود، اغلب شبانه و در نواحی محدودتری از بدن بود.
ضایعات پوستی شایع در فضاهای بین انگشتان دست، مچها، شکم، ناحیه تناسلی، و کشاله ران مشاهده شد. در بیماران دچار بیتحرکی یا بستری طولانیمدت، محل بروز ضایعات بیشتر در نواحی فشاری مانند باسن، قسمت پایین کمر و پشت رانها بود. در موارد گال پوستهپوسته، درگیری گستردهتری از پوست، شامل دستها، پاها و تنه گزارش شد، با ایجاد ضایعات هیپرکراتوتیک و پوستههای ضخیم.
درمانهای دارویی و مراقبتی
در میان بیماران مبتلا، درمان دارویی عمدتاً شامل استفاده از پرمترین موضعی ۵ درصد بهصورت مالش کامل بدن و تکرار آن پس از ۷ روز بود. در ۹۶ درصد از بیماران، حداقل یک نوبت درمان موضعی انجام شده بود، هرچند در ۲۳ درصد از موارد، درمان بهصورت ناقص یا تنها یک بار انجام شده بود. این عدم پیروی از پروتکل درمانی، بهویژه در بیماران دچار ناتوانی حرکتی، یکی از علل تداوم علائم و انتقال بیماری به اطرافیان تلقی شد.
در برخی بیماران، بهویژه در موارد گال گسترده یا وجود موارد همزمان در کارکنان، از ایورمکتین خوراکی نیز استفاده شد. با این حال، مصرف این دارو بهدلیل محدودیتهای قانونی و احتیاط در بیماران مسن و دارای بیماریهای زمینهای، محدود بود.
استفاده از داروهای استروئیدی
در حدود ۳۴ درصد از بیماران، پیش از تشخیص قطعی گال، درمان با داروهای کورتیکواستروئیدی موضعی یا سیستمیک آغاز شده بود. این درمانها عمدتاً بهدلیل تشخیص اشتباه اولیه (مانند درماتیت یا اگزما) تجویز شده بودند. استفاده از استروئیدها پیش از تشخیص، میتواند تظاهرات بالینی را تغییر داده و تشخیص گال را با تأخیر مواجه سازد. در موارد گال پوستهپوسته، مصرف استروئیدها ممکن است به گسترش عفونت و افزایش بار انگلی کمک کند.
این یافتهها تأکید میکنند که آموزش صحیح کادر درمانی و افزایش آگاهی نسبت به علائم گال در سالمندان میتواند از تأخیر در تشخیص و درمان نامناسب جلوگیری کند.
مدیریت بیماران مبتلا به گال در بیمارستانها
مدیریت مؤثر بیماران مبتلا به گال در بیمارستانهای مراقبت بلندمدت نیازمند رعایت اصول پیشگیری از انتقال، ایزولاسیون، استفاده از تجهیزات حفاظتی، ضدعفونی مناسب محیط و آموزش هدفمند به ذینفعان است. یافتههای مطالعه حاضر نشان داد که اگرچه اکثر بیمارستانها از دستورالعملهای اولیه برای مقابله با بیماریهای واگیر برخوردار بودند، اما در عمل، تفاوتهای قابل توجهی در میزان پیروی از این دستورالعملها وجود داشت.
ایزولاسیون، تجهیزات حفاظت فردی
از میان ۴۰ بیمارستان بررسیشده، ۳۵ مرکز (۸۷.۵ درصد) گزارش دادند که بیماران مبتلا به گال در اتاق جداگانه ایزوله میشوند. با این حال، تنها نیمی از این بیمارستانها شرایط ایزولاسیون کامل، از جمله تهویه مجزا و ورود کنترلشده کارکنان را رعایت میکردند. در بیمارستانهایی با ظرفیت کمتر یا فضای فیزیکی محدود، ایزولاسیون اغلب در قالب محدودسازی تماس در بخشهای عمومی انجام میشد.
در خصوص تجهیزات حفاظت فردی، ۹۵ درصد از بیمارستانها از دستکش و گان یکبارمصرف برای مراقبت از بیماران استفاده میکردند. با این وجود، در تنها ۶۵ درصد از بیمارستانها استفاده از ماسک نیز بهعنوان بخشی از پروتکل اجباری بود، بهویژه در موارد گال پوستهپوسته. استفاده مداوم از تجهیزات حفاظتی و آموزش پرسنل در خصوص زمان و نحوه استفاده از آنها، از عواملی بودند که بهطور مستقیم بر کاهش نرخ انتقال ثانویه مؤثر بودند.
روشهای ضدعفونی محیط
تمامی بیمارستانها گزارش دادند که ضدعفونی منظم اتاق و وسایل بیمار در دستور کار قرار دارد، اما در سطح اجرا، تفاوتهایی دیده شد. در بیمارستانهایی که از محلولهای دارای خاصیت اسکاریسید مؤثر مانند پرکلرین یا ترکیبات چهارتایی آمونیوم استفاده میکردند، موارد انتقال ثانویه بهطور معناداری کمتر گزارش شد. در برخی مراکز، ضدعفونی تنها به سطوح قابل لمس محدود بود و ضدعفونی وسایل نرمافزاری نظیر ملافه، تشک و بالش بهطور کامل انجام نمیشد.
از نظر زمانبندی، در بیش از ۶۰ درصد از بیمارستانها، اقدامات ضدعفونی تنها پس از تشخیص قطعی بیماری انجام میشد، نه در زمان بروز علائم اولیه مشکوک. این تأخیر میتواند باعث گسترش آلودگی محیطی و افزایش خطر انتقال شود.
وضعیت آموزش بیماران، خانوادهها و کارکنان
آموزش بهعنوان یکی از مؤثرترین ابزارهای پیشگیری از شیوع گال تلقی میشود. در این مطالعه، تنها ۴۰ درصد از بیمارستانها اعلام کردند که آموزش رسمی و ساختاریافتهای درباره گال برای کارکنان برگزار میکنند. آموزش به بیماران و خانوادههای آنها، بهویژه در زمان ترخیص یا انتقال، در ۳۲.۵ درصد از مراکز بهصورت بروشور یا مشاوره انجام شده بود.
عدم آگاهی کافی بیماران و همراهان آنها از ماهیت واگیردار گال، مدتزمان درمان و لزوم رعایت بهداشت فردی، یکی از چالشهای مهم در مهار زنجیره انتقال تلقی شد. از سوی دیگر، کارکنانی که آموزش مستمر و بهروز دریافت کرده بودند، در اجرای دقیقتر اقدامات حفاظتی و شناسایی زودهنگام علائم عملکرد بهتری داشتند.
مسئولیت پرسنل در درمان و مراقبت از بیماران
در بیشتر بیمارستانها، مسئولیت درمان بیماران مبتلا به گال به پرستاران عمومی یا پرسنل کنترل عفونت واگذار شده بود. با این حال، تنها در ۵۵ درصد از مراکز، فرد مشخصی بهعنوان ناظر مستقیم بر فرایند درمان و ایزولاسیون بیمار تعیین شده بود. نبود نقش مشخص برای نظارت و هماهنگی، در برخی موارد منجر به عدم انجام درمان کامل یا پیروی ناقص از توصیههای کنترلی میشد.
همچنین، مراقبان غیرحرفهای یا اعضای خانواده، که گاهی وظیفه نظافت و تغذیه بیمار را بر عهده دارند، در ۴۲.۵ درصد از موارد بدون آموزش مناسب و تجهیزات حفاظتی وارد اتاق ایزوله میشدند. این مسئله احتمال انتقال بینفردی را افزایش داده و بر ضرورت تعریف نقشها و آموزش هدفمند به تمامی افراد درگیر در مراقبت از بیماران تأکید دارد.
انتقال بیماری و تماسهای ثانویه
یکی از چالشهای اصلی در کنترل گال در محیطهای مراقبت بلندمدت، مدیریت تماسهای مستقیم و غیرمستقیم با بیمار مبتلا و پیشگیری از انتقال ثانویه است. گال عمدتاً از طریق تماس پوست به پوست منتقل میشود، اما در موارد خاص، بهویژه در گال پوستهپوسته، انتقال از طریق وسایل و سطوح آلوده نیز ممکن است. در محیطهایی که تماس نزدیک، مراقبت فیزیکی مستقیم و جابهجایی بیماران بهصورت روزمره انجام میشود، مهار زنجیره انتقال مستلزم اجرای دقیق و فوری اقدامات کنترلی است.
موارد تماس مستقیم و غیرمستقیم
در میان بیمارستانهای بررسیشده، تماسهای مستقیم بین بیماران و مراقبان، پرستاران یا اعضای خانواده شایعترین مسیر انتقال شناخته شد. در ۷۹ درصد از موارد گزارششده، تماس نزدیک پوست با پوست بهعنوان عامل احتمالی انتقال شناسایی شد. بهویژه در بیمارانی که نیاز به مراقبت کامل (مانند تعویض لباس، استحمام یا تغذیه) داشتند، احتمال انتقال از طریق تماس مستقیم افزایش مییافت.
تماس غیرمستقیم نیز در مواردی بهعنوان منبع بالقوه انتقال مطرح شد. استفاده مشترک از ملحفه، ویلچر، وسایل بهداشتی یا تخت بدون ضدعفونی کافی، از مسیرهای غیرمستقیم انتقال بود که در ۳۵ درصد از موارد مشکوک به انتقال به آن اشاره شده بود. این نوع تماس در شرایطی که ایزولاسیون محیطی ناقص است یا وسایل محافظتی فردی بهدرستی استفاده نمیشود، میتواند به شیوع خوشهای منجر شود.
نرخ انتقال به کارکنان، بیماران دیگر و مراقبین
تحلیل دادهها نشان داد که در ۲۶ بیمارستان (۶۵ درصد)، موارد ثانویه گال در کارکنان یا بیماران دیگر ثبت شده بود. از میان کل بیمارستانها، ۴۷ مورد انتقال به کارکنان، ۳۱ مورد انتقال به بیماران دیگر، و ۱۴ مورد انتقال به مراقبین یا اعضای خانواده گزارش شد. این ارقام بیانگر انتقال ثانویه در بیش از نیمی از موارد اولیه بوده و تأکید میکند که کنترل مؤثر بیماری مستلزم شناسایی و مراقبت از تمام افراد در تماس است.
در بیمارستانهایی که پاسخ به موقع و کامل به موارد اولیه داشتند (از جمله ایزولاسیون سریع، درمان همزمان بیماران در تماس، و ضدعفونی محیطی)، نرخ انتقال ثانویه بهطور معناداری کمتر گزارش شد. در مقابل، در مراکزی که اقدامات کنترلی با تأخیر یا بهصورت ناقص انجام شده بود، انتقال به سایر بیماران و کارکنان بسیار بیشتر دیده شد.
مشکل شناسایی سریع و محدودسازی تماسها
یکی از دلایل اصلی بروز انتقالهای ثانویه، تأخیر در شناسایی موارد اولیه بهویژه در بیماران دارای اختلال شناختی یا ناتوان در بیان علائم بود. در برخی موارد، ضایعات پوستی بهاشتباه به سایر بیماریهای پوستی مانند درماتیت آتوپیک یا اگزما نسبت داده شده بود که موجب آغاز درمان غیراختصاصی و تأخیر در اقدامات پیشگیرانه شد.
همچنین، نبود سیستمهای یکپارچه برای ردیابی تماسهای پرخطر در بسیاری از بیمارستانها مشاهده شد. تنها ۴۲.۵ درصد از بیمارستانها اعلام کردند که برای هر بیمار مبتلا، فهرستی از افراد در تماس نزدیک تهیه میکنند و برای آنها اقدامات ارزیابی و درمان پیشگیرانه انجام میدهند. در غیاب چنین نظام ثبت و پیگیری، کنترل زنجیره انتقال با چالش جدی مواجه میشود.
در مجموع، دادههای مطالعه نشان میدهند که برای پیشگیری از انتقال ثانویه، وجود پروتکلهای شفاف، تشخیص سریع، ایزولاسیون بهموقع، و غربالگری فعال افراد در تماس حیاتی است.
چالشهای کنترل عفونت گال در LTCHها
کنترل گال در بیمارستانهای مراقبت بلندمدت با چالشهای متعددی همراه است که از محدودیتهای ساختاری و منابع انسانی گرفته تا مسائل فرهنگی و آموزشی را در بر میگیرد. این چالشها میتوانند موجب تأخیر در شناسایی بیماری، ناکارآمدی مداخلات کنترلی، و گسترش موارد ثانویه در بین بیماران و کارکنان شوند.
مشکلات ایزولاسیون بیماران
یکی از مهمترین موانع کنترل گال در این مراکز، محدودیت در اجرای ایزولاسیون مؤثر بیماران مبتلا است. بسیاری از بیمارستانهای مراقبت بلندمدت فاقد اتاقهای ایزوله استاندارد هستند و در برخی موارد، بهدلیل کمبود فضای فیزیکی، بیماران در اتاقهای مشترک بستری میشوند. این وضعیت منجر به افزایش احتمال تماس مستقیم و غیرمستقیم با سایر بیماران میشود و انتقال بیماری را تسهیل میکند.
افزون بر این، اجرای صحیح ایزولاسیون نیازمند نیروی انسانی کافی، تجهیزات حفاظتی و نظارت مداوم است. در برخی مراکز، محدودیت در تعداد پرستاران یا مراقبین منجر به جابهجایی افراد بین بیماران مختلف بدون تعویض کامل وسایل محافظتی میشود. همچنین، در مواردی که بیمار نیاز به مراقبت کامل دارد، ایزولاسیون کامل عملی نیست یا بهدرستی اجرا نمیشود.
دشواری تشخیص و تفاوت آن با سایر بیماریهای پوستی
گال بهویژه در بیماران سالمند یا دچار اختلال شناختی، تظاهرات بالینی غیرکلاسیک دارد و بهراحتی با سایر اختلالات پوستی مانند درماتیت آتوپیک، اگزما یا واکنشهای دارویی اشتباه گرفته میشود. این اشتباه تشخیصی منجر به تأخیر در آغاز درمان مناسب و بروز موارد انتقال ثانویه میگردد.
استفاده از داروهای استروئیدی بهعنوان درمان اولیه برای خارش یا ضایعات پوستی، که در بیش از یکسوم موارد مشاهده شد، نیز میتواند علائم گال را پنهان کرده و تشخیص قطعی را دشوارتر کند. نبود امکانات تشخیص پیشرفته مانند درموسکوپی یا دسترسی محدود به آزمایشگاههای میکروسکوپی نیز بر این مشکل میافزاید.
کمبود نیرو، تجهیزات و آموزش
نسبت پایین کارکنان مراقبتی به بیماران در بسیاری از بیمارستانهای مراقبت بلندمدت یکی از عوامل مؤثر در کاهش کارایی مداخلات کنترلی است. با توجه به نیاز بالای بیماران این مراکز به مراقبت مستقیم، هرگونه کاهش در منابع انسانی منجر به کوتاهی در اجرای دقیق پروتکلهای پیشگیری میشود.
همچنین، در بیش از نیمی از بیمارستانهای مورد مطالعه، آموزش ساختاریافته و مستمر در زمینه کنترل گال برای کارکنان درمانی وجود نداشت. این کمبود آموزش منجر به آگاهی ناکافی از راههای انتقال، نشانههای اولیه بیماری، و روشهای پیشگیری شده بود. کمبود وسایل حفاظتی فردی، مواد ضدعفونیکننده مؤثر، و بروشورهای آموزشی نیز از دیگر موانع فیزیکی گزارششده بودند.
عدم همکاری بازدیدکنندگان و خانوادهها
حضور بستگان بیماران در بیمارستانهای مراقبت بلندمدت بخش جداییناپذیری از نظام مراقبت در کره جنوبی محسوب میشود. با این حال، در زمینه کنترل بیماریهای واگیردار، تعامل نامناسب برخی بازدیدکنندگان و ناآگاهی آنان از اصول پیشگیری میتواند به عاملی برای گسترش بیماری تبدیل شود.
در برخی موارد، اعضای خانواده بدون رعایت اصول بهداشتی یا استفاده از تجهیزات حفاظتی با بیماران در تماس نزدیک قرار میگرفتند. عدم تمایل برخی خانوادهها به همکاری در ایزولاسیون یا درمان بیمار، یا مقاومت در برابر دریافت آموزشهای لازم، از جمله مشکلات گزارششده بود. همچنین، تغییرات مکرر در مراقبین غیررسمی و ورود افراد جدید بدون غربالگری اولیه، خطر انتقال را افزایش میدهد.
پیشنهادات برای بهبود کنترل بیماری
بهمنظور کاهش شیوع گال و ارتقای اثربخشی اقدامات پیشگیرانه در بیمارستانهای مراقبت بلندمدت، مجموعهای از راهکارهای آموزشی، مدیریتی و ساختاری باید بهصورت هماهنگ و مستمر اجرا شوند. یافتههای این مطالعه نشان میدهد که تنها از طریق مداخلات جامع و نظاممند میتوان بر چالشهای موجود غلبه کرد و سطح کنترل عفونت را در این مراکز بهبود بخشید.
آموزشهای ساختاریافته و دورهای
آموزش مؤثر و مستمر کارکنان، بیماران و خانوادهها از پایههای اساسی پیشگیری از انتقال گال محسوب میشود. لازم است برنامههای آموزشی بهصورت ساختاریافته طراحی شوند و در بازههای منظم برای تمام پرسنل درمانی، از جمله پرستاران، مراقبان غیررسمی و مسئولان بهداشت محیط، اجرا گردند. این آموزشها باید شامل محتوای دقیق در مورد شناخت بالینی گال، روشهای انتقال، اصول ایزولاسیون، نحوه استفاده صحیح از تجهیزات حفاظتی، و شیوه ضدعفونی وسایل و محیط باشد.
همچنین، آموزش بیماران و خانوادهها نباید بهصورت موردی و شفاهی انجام گیرد. تهیه بروشورها، نصب پوسترهای آموزشی، و طراحی جلسات آموزشی گروهی میتواند در ارتقای آگاهی و افزایش مشارکت آنان در کنترل بیماری مؤثر باشد.
طراحی مدلهای آموزشی مبتنی بر PRECEDE-PROCEED
برای ارتقای اثربخشی آموزشها، استفاده از مدلهای رفتاری ساختاریافته مانند مدل PRECEDE-PROCEED پیشنهاد میشود. این مدل با ارزیابی دقیق نیازهای آموزشی، عوامل پیشبرنده، تقویتکننده و بازدارنده، امکان طراحی مداخلاتی هدفمند و مبتنی بر شواهد را فراهم میکند.
بر اساس این مدل، آموزشها باید نهتنها بر اطلاعات پایه بلکه بر تغییر نگرش، ارتقای مهارت و انگیزش رفتاری تمرکز داشته باشند. مداخلاتی مانند سناریوهای بالینی، بازیهای نقش، فیلمهای آموزشی و ارزیابیهای پس از آموزش میتوانند منجر به ارتقای مهارتهای عملی کارکنان و درونیسازی رفتارهای پیشگیرانه شوند.
ایجاد سیاستهای حمایتی و تجهیزاتی
کنترل مؤثر گال نیازمند سیاستگذاری روشن در سطح مدیریتی است. لازم است هر بیمارستان دارای پروتکل مشخص و قابل اجرا برای تشخیص، درمان، ایزولاسیون و پیگیری بیماران مبتلا باشد. این پروتکلها باید بر اساس دستورالعملهای بهروز وزارت بهداشت و نهادهای بینالمللی تنظیم شده و بهصورت مستمر بازبینی شوند.
در سطح تجهیزاتی، تأمین کافی وسایل حفاظت فردی، مواد ضدعفونیکننده مؤثر، بستر مناسب برای ایزولاسیون بیماران و ابزارهای تشخیصی ساده مانند درموسکوپ باید در اولویت باشد. تخصیص منابع مالی و انسانی ویژه برای مقابله با بیماریهای واگیردار از جمله گال، از دیگر ارکان پشتیبانی اجرایی این سیاستها محسوب میشود.
تقویت سیستمهای گزارشدهی و پایش
یکی از ضعفهای شناساییشده در مطالعه حاضر، نبود نظام یکپارچه برای گزارش و پایش موارد ابتلا به گال در بیمارستانهای مراقبت بلندمدت بود. ایجاد سامانه ملی گزارش موارد گال میتواند موجب افزایش شفافیت، شناسایی کانونهای پرخطر و تدوین مداخلات منطقهای هدفمند شود.
در سطح بیمارستانی، تهیه فرمهای استاندارد گزارشدهی، ثبت دقیق مشخصات بیماران مبتلا و تماسهای پرخطر، و بررسی دورهای روند شیوع و انتقال از جمله اقداماتی است که به بهبود پایش و پاسخ سریع به موارد مشکوک کمک میکند. تعیین مسئول کنترل عفونت و نظارت مستمر بر اجرای مداخلات نیز باید بهعنوان بخشی از ساختار اجرایی هر بیمارستان نهادینه شود.
نتیجهگیری و توصیههای سیاستگذاری
یافتههای این مطالعه نشان داد که گال همچنان یکی از چالشهای مهم کنترل عفونت در بیمارستانهای مراقبت بلندمدت کره جنوبی محسوب میشود. شیوع نسبتاً بالا، تأخیر در تشخیص، ضعف در اقدامات ایزولاسیون و کمبود آموزش در میان کارکنان، بیماران و خانوادهها از جمله عوامل کلیدی در تداوم زنجیره انتقال این بیماری هستند. با توجه به ویژگیهای جمعیتی بیماران این مراکز و ماهیت خاص مراقبت بلندمدت، باید راهبردهایی جامع و پایدار برای مهار گال طراحی و اجرا شود.
لزوم اقدام زودهنگام در شناسایی موارد مشکوک
اولویت نخست در کنترل گال، شناسایی زودهنگام موارد مشکوک است. بررسی دقیق ضایعات پوستی در بیماران تازهپذیرفتهشده، آموزش پرسنل برای تشخیص بالینی اولیه، و استفاده از ابزارهای ساده مانند درموسکوپی میتواند نقش مهمی در کاهش تأخیر تشخیص ایفا کند. در مواردی که خارش غیرقابل توضیح یا ضایعات پوستی پراکنده در بیماران مشاهده شود، گال باید در فهرست تشخیصهای افتراقی قرار گیرد.
آموزش فراگیر کارکنان درمانی و خانوادهها
پیشگیری و کنترل گال بدون آموزش ساختاریافته و مستمر ممکن نیست. کارکنان درمانی باید نهتنها با تظاهرات بالینی بیماری، بلکه با اصول مراقبت، ایزولاسیون، استفاده از تجهیزات حفاظت فردی و ضدعفونی محیط آشنا شوند. آموزش باید با روشهای فعال، شامل کارگاههای عملی، سناریوهای شبیهسازیشده و ارزیابیهای بعد از آموزش همراه باشد.
خانوادهها و مراقبین نیز بخش مهمی از زنجیره مراقبت در این مراکز را تشکیل میدهند. آموزش آنها در خصوص نحوه مراقبت ایمن، رعایت بهداشت فردی، استفاده از وسایل محافظتی و همکاری در روند درمان، میتواند بهطور مستقیم در کاهش انتقال ثانویه مؤثر باشد.
پیشنهاد غربالگری سیستماتیک برای بیماران تازهپذیرفتهشده
با توجه به اینکه بسیاری از موارد گال در زمان پذیرش وجود داشته اما تشخیص داده نشدهاند، غربالگری سیستماتیک بیماران تازهپذیرفتهشده از مراکز دیگر بهشدت توصیه میشود. این غربالگری میتواند شامل معاینه بالینی هدفمند، بررسی سابقه خارش یا تماس با فرد آلوده، و در صورت نیاز، بررسی تشخیصی بیشتر باشد. اجرای چنین برنامهای در هنگام پذیرش میتواند از ورود موارد آلوده به بخشهای عمومی و بروز اپیدمیهای موضعی جلوگیری کند.
اهمیت تقویت واحدهای کنترل عفونت
وجود واحد کنترل عفونت فعال و مجهز، پیشنیاز اصلی اجرای اقدامات موفق پیشگیری و پاسخ به بیماریهای واگیردار مانند گال است. تقویت ساختار این واحدها از نظر نیروی انسانی متخصص، بودجه، آموزش و اختیار اجرایی باید در اولویت برنامهریزیهای مدیریتی قرار گیرد. این واحدها باید بتوانند پایش منظم موارد مشکوک، نظارت بر رعایت پروتکلها، آموزش مستمر و تحلیل دادههای اپیدمیولوژیک را بهطور مؤثر انجام دهند.
در نهایت، موفقیت در کنترل گال در مراکز مراقبت بلندمدت نیازمند رویکردی چندبخشی، پایدار و هماهنگ است. تنها از طریق مشارکت کارکنان، خانوادهها، مدیران و سیاستگذاران بهداشتی میتوان به مهار پایدار این بیماری دست یافت و کیفیت مراقبت از سالمندان و بیماران آسیبپذیر را ارتقا بخشید.

بدون دیدگاه