توجه: این یک مقاله علمی در مورد گال است، چنانچه نیازمند اطلاعات عمومی در مورد بیماری گال هستید، مطالعه مقاله ” گال چیست؟ ” پیشنهاد میشود.
چکیده
زمینه:
گال یکی از بیماریهای پوستی انگلی و واگیردار است که عامل آن مایت Sarcoptes scabiei var. hominis میباشد. این بیماری بهویژه در نواحی گرمسیری و جوامع با تراکم بالای جمعیتی شایع بوده و موجب خارش شدید، بیخوابی، و عفونتهای ثانویه پوستی میگردد. در کشور غنا، اگرچه شواهدی از شیوع گال در مراکز درمانی وجود دارد، اما اطلاعاتی جامع از میزان شیوع این بیماری در سطح جامعه در دسترس نیست. هدف از این مطالعه، بررسی اپیدمیولوژیک شیوع گال در میان کودکان پیشدبستانی یک مدرسه در شهر آکرا و ارائه راهکارهای پیشگیرانه جهت کنترل موارد مشابه در آینده است.
روشها:
این مطالعه از نوع توصیفی-تحلیلی و در بازه زمانی اسفند ۱۳۹۵ تا اردیبهشت ۱۳۹۶ انجام گرفت. کلیه کودکان پیشدبستانی مدرسه تحت معاینه فیزیکی بالینی قرار گرفتند و موارد مبتلا بر اساس علائم بالینی (راش خارشدار در نواحی خاص بدن) یا شواهد میکروسکوپی در پوست خراشیده، شناسایی و فهرستبرداری شدند. برای تأیید عفونتهای ثانویه از نمونهبرداری با سواپ زخم استفاده گردید. دادهها با استفاده از نرمافزار STATA تحلیل شدند و نسبتهای حمله و نسبتهای خطر نسبی محاسبه گردید.
یافتهها:
در مجموع از ۸۲۳ کودک معاینهشده، ۹۲ نفر (۱۱.۲٪) مبتلا به گال تشخیص داده شدند. شایعترین گروه سنی، کودکان ۳ ساله بودند (۳۶٪ از موارد). میانگین سنی مبتلایان ۴ سال بود و تفاوت معناداری میان جنسیتها از نظر میزان شیوع وجود نداشت. کلاس «نرسری ۱» بیشترین تعداد موارد را دارا بود. نمونهبرداریهای میکروسکوپی نتایج منفی داشتند، اما باکتریهای Staphylococcus aureus و Streptococcus spp. در زخمهای عفونی ثانویه جدا شدند. ارزیابی محیطی نشاندهنده ازدحام دانشآموزان در کلاسها و استفاده مشترک از تشک خواب بود.
نتیجهگیری:
شیوع گال در این مرکز آموزشی از نوع زنجیرهای و ناشی از تماس نزدیک کودکان بود. فاکتورهایی نظیر تراکم بالا و اشتراک لوازم شخصی در گسترش آن نقش داشتند. اقدامات کنترلی شامل درمان گروهی با کرم بنزیل بنزوات، آموزش بهداشت، و ضدعفونی سطوح، در مهار این اپیدمی نقش مؤثری ایفا نمودند. اصلاح ساختار فیزیکی کلاسها و آموزش مستمر میتواند از بروز موارد مشابه در آینده جلوگیری کند.
مقدمه
گال (Scabies) یکی از بیماریهای پوستی شایع و مسری در مناطق گرمسیری و با تراکم جمعیتی بالاست که عامل آن، کنه انسانی Sarcoptes scabiei var. hominis میباشد. این انگل در لایه سطحی پوست نقب زده و با تحریک سیستم ایمنی موجب خارش شدید، بثورات پوستی و در صورت عدم درمان، عفونتهای ثانویه میگردد. انتقال بیماری از طریق تماس مستقیم پوست به پوست و در مواردی از طریق اشیای مشترک مانند لباس، ملحفه و تشک صورت میگیرد.
بر اساس گزارش سازمان جهانی بهداشت، گال در تمام نقاط جهان مشاهده میشود، اما شیوع آن در کشورهای کمدرآمد بهمراتب بیشتر است. تخمینها نشان میدهد که شیوع این بیماری از ۰.۳٪ تا ۴۶٪ متغیر بوده و بیش از ۲۰۰ میلیون نفر در سراسر جهان در هر زمان به آن مبتلا هستند. بار بیماری گال تنها محدود به علائم پوستی نیست، بلکه در اثر خارش مداوم و خراشهای پوستی، باکتریهایی مانند Streptococcus pyogenes و Staphylococcus aureus به لایههای عمقی پوست نفوذ کرده و منجر به بروز پیودرما، زردزخم، سلولیت و در مواردی گلومرولونفریت حاد پس از استرپتوکوک (APSGN) میگردند. تخمین زده شده است که سالانه حدود ۶۶۰٬۰۰۰ مورد عفونت باکتریایی ثانویه ناشی از گال در جهان رخ میدهد که برخی از آنها با عوارض کلیوی و قلبی جدی همراه هستند.
در کشور غنا، علیرغم شواهد محدود از شیوع گال در مراجعات بالینی، دادههای دقیق در سطح جامعه در دسترس نیست. مطالعهای گذشتهنگر در بیمارستان آموزشی Korle Bu شیوع ۵.۱٪ را در میان بیماران پوستی گزارش کرده است، اما بررسیهای جامعهنگر و مدرسهای نادرند. همچنین، گال بهعنوان یکی از بیماریهای گرمسیری نادیدهگرفتهشده (Neglected Tropical Diseases) تا سال ۲۰۱۷ در برنامه استراتژیک کنترل بیماریها در غنا لحاظ نشده بود.
در ۱۴ مارس ۲۰۱۷، یکی از پرستاران محلی با مشاهده علائم خارش شدید در پوست فرزند خود که در کلاس نرسری مشغول به تحصیل بود، وقوع اپیدمی احتمالی را گزارش کرد. بررسیهای اولیه وجود موارد مشابه در همان کلاس را تأیید کرد. در نتیجه، تیمی از اپیدمیولوژیستهای برنامه آموزشی میدانی غنا (GFELTP) جهت بررسی، کنترل و پیشگیری از گسترش بیشتر بیماری وارد عمل شد. این مطالعه حاصل تحلیل جامع همان اپیدمی در یکی از مدارس شهر آکرا است.
روششناسی
۱. محل شیوع و جمعیت مورد مطالعه
این شیوع در مدرسه ابتدایی کارکنان دبیرستان پرِسبیتریَن (Presbyterian Secondary Staff Basic School) واقع در ناحیه La Nkwantanang Madina در منطقه Greater Accra کشور غنا رخ داد. جمعیت کل مدرسه ۳۶۷۴ نفر و جمعیت بخش پیشدبستانی شامل ۸۴۵ کودک بود. بررسی اپیدمی از تاریخ ۱۴ مارس تا ۱۷ مه ۲۰۱۷ (۲۴ اسفند ۱۳۹۵ تا ۲۷ اردیبهشت ۱۳۹۶) انجام شد.
۲. تعریف اپیدمی و تعریف مورد
تعریف اپیدمی:
وقوع دو یا چند مورد پیاپی بیماری گال در میان دانشآموزان یا کارکنان مدرسه در بازه زمانی ۴ تا ۶ هفته.
تعریف مورد (Case Definition):
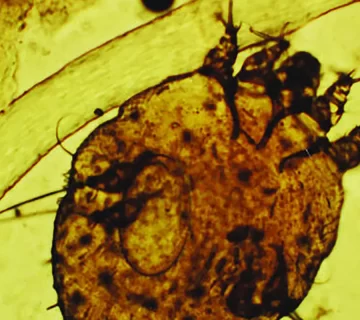
- مورد قطعی آزمایشگاهی: مشاهده مایت، تخم یا مدفوع مایت در نمونهبرداری پوستی با میکروسکوپ.
- مورد بالینی محتمل: وجود ضایعات خارشدار شدید در حداقل یکی از نواحی تیپیک بدن (مانند بین انگشتان، شکم، کشاله ران، باسن) با یا بدون وجود نقب پوستی (burrow)، همراه با خارش شبانه یا سابقه مشابه در اعضای خانواده.
۳. شناسایی موارد و تهیه فهرست خطی
یک تیم چهار نفره شامل دو پزشک، یک کارشناس کنترل بیماری و یک زیستشناس از GFELTP بهصورت گروهی به کلاسها مراجعه کرده و تمام کودکان را معاینه کردند. تشخیص بالینی زمانی معتبر تلقی میشد که دستکم سه نفر از اعضای تیم در مورد آن توافق داشتند.
اطلاعات هر مورد در یک فهرست خطی ثبت شد که شامل: نام، سن، کلاس، محل سکونت، زمان شروع علائم، نشانههای بالینی (راش، خارش، نقب، زخم، پوستهریزی)، نتایج آزمایشگاهی، مدت درمان و عوامل خطرساز احتمالی مانند اندازه خانواده، دفعات حمام روزانه، نوع بستر و عادات بهداشتی بود.
۴. بررسیهای آزمایشگاهی
نمونهبرداری پوستی:
در انتهای نقبهای پوستی در نواحی غیروخیم، با اسکالپل استریل پوست خراشیده شد و بر روی لام قرار گرفت. سپس دو قطره پتاسیم هیدروکسید ۱۰٪ اضافه و زیر میکروسکوپ نوری بررسی گردید. نمونههای منفی تا ۷۲ ساعت جهت رشد قارچ نگهداری شدند.
سواپ زخم:
از ضایعات چرکی نمونهبرداری با سواپ انجام شده و در محیط کشت انتقالی مغز و قلب (BHI + گلیسرول) قرار گرفت. نمونهها در دمای مناسب به بیمارستان Ridge در آکرا ارسال شدند. کشت در محیطهای شکلات آگار، خون آگار و مککانکی آگار انجام شد. بررسی با رنگآمیزی گرم و تستهای کاتالاز و کواگولاز برای تعیین نوع باکتری (استاف و استرپتوکوک) انجام شد.
۵. ارزیابی محیطی
ارزیابی محیطی شامل بررسی کلاسها، میزان تراکم دانشآموزان، نحوه چیدمان صندلیها، وضعیت خواب در زمان استراحت (siesta)، بهداشت دستشوییها و نظافت عمومی مدرسه بود. بهطور خاص، استفاده مشترک از تشک خواب و ازدحام کلاسها مورد بررسی قرار گرفت.
۶. تحلیل دادهها
دادهها با استفاده از نرمافزار Microsoft Excel برای ورود و پاکسازی، و با نرمافزار STATA نسخه ۱۳.۱ برای تحلیل آماری تجزیه شدند. تحلیلهای توصیفی شامل محاسبه نرخ حمله کلی، نرخهای اختصاصی بر اساس سن، جنس و کلاس بود. نسبت نرخ حمله (ARR) و فاصله اطمینان ۹۵٪ برای بررسی روابط آماری گزارش شد.
۷. ملاحظات اخلاقی
نظر به اینکه این بررسی بهعنوان پاسخ به یک وضعیت اضطراری بهداشتی تلقی شد، نیازی به تأییدیه رسمی کمیته اخلاق نداشت. رضایتنامه کتبی از انجمن اولیا و مربیان مدرسه اخذ شد و اطلاعات دانشآموزان با رعایت کامل محرمانگی نگهداری گردید.
نتایج
۱. اپیدمیولوژی توصیفی
در مجموع ۸۲۳ کودک پیشدبستانی در رده سنی ۲ تا ۷ سال مورد بررسی قرار گرفتند. از این میان، ۹۲ کودک مبتلا به گال تشخیص داده شدند که نشاندهنده نرخ حمله کلی ۱۱.۲٪ بود. از مجموع موارد، ۴۷ نفر (۵۱.۱٪) پسر و ۴۵ نفر (۴۸.۹٪) دختر بودند.
- میانگین سنی مبتلایان: ۴ سال
- شایعترین سن: ۳ سال
- کلاس با بیشترین موارد: نرسری ۱
- هیچ مورد مرگ یا بستری گزارش نشد.
نخستین مورد از کلاس نرسری ۱ بود؛ یک کودک سهساله با ضایعات خارشدار در صورت و گردن. سیر اپیدمی نشان داد که موارد از هفته اول سال ۲۰۱۷ بهتدریج افزایش یافته و در هفته نهم به اوج خود رسیدهاند. شیوع دارای الگوی انتقال زنجیرهای (propagated source) بود.
۲. تحلیل آماری (تحلیل تحلیلی)
جدول ۱ – توزیع موارد بر اساس سن و جنسیت
| ویژگی | تعداد موارد | جمعیت کل | نرخ حمله (%) | نسبت نرخ حمله (ARR) | فاصله اطمینان ۹۵٪ |
|---|---|---|---|---|---|
| جنسیت | |||||
| پسر | ۴۷ | ۴۰۸ | ۱۱.۵۲٪ | ۱ (مرجع) | – |
| دختر | ۴۵ | ۴۱۵ | ۱۰.۸۴٪ | ۰.۹۳ | ۰.۶۷ – ۱.۲۸ |
| سن (سال) | |||||
| ۲ | ۴ | ۹۶ | ۴.۱۷٪ | ۱ (مرجع) | – |
| ۳ | ۳۳ | ۱۹۲ | ۱۷.۱۹٪ | ۴.۷۷ | ۳.۱۸ – ۶.۹۸ |
| ۴ | ۱۸ | ۲۱۳ | ۸.۴۵٪ | ۲.۱۲ | ۱.۲۳ – ۳.۴۴ |
| ۵ | ۲۴ | ۱۹۴ | ۱۲.۳۷٪ | ۳.۲۴ | ۲.۰۲ – ۵.۰۰ |
| ۶ | ۱۱ | ۹۹ | ۱۱.۱۱٪ | ۲.۸۸ | ۱.۳۸ – ۵.۴۰ |
| ۷ | ۲ | ۲۹ | ۶.۹۰٪ | ۱.۷۰ | ۰.۱۹ – ۶.۷۸ |
نتیجهگیری: کودکان سهساله بیشترین احتمال ابتلا را داشتند. تفاوت آماری معناداری بین پسران و دختران مشاهده نشد.
۳. یافتههای آزمایشگاهی
- از ۸ مورد نمونهبرداری پوستی، هیچکدام در میکروسکوپ نشانهای از مایت یا تخم آن نشان ندادند.
- از ۱۱ سواپ زخم، ۹ مورد رشد میکروبی ترکیبی و ۲ مورد رشد خالص داشتند.
- باکتریهای شناساییشده شامل:
- استافیلوکوکوس اورئوس (Staphylococcus aureus)
- استرپتوکوکوس spp. (Streptococcus spp.)
۴. یافتههای محیطی
بر اساس مشاهدات میدانی:
- کلاسهای نرسری به چهار زیرگروه تقسیم شده و هر کلاس حدوداً ۴۵ کودک داشت.
- کودکان در زمان خواب روزانه، از تشکهای مشترک استفاده میکردند.
- در کلاسها از سطلهای شستوشوی دست با شیر آب (Veronica bucket) استفاده میشد.
- دستشوییها دارای آب لولهکشی بودند اما تأمین آب ناپایدار بود و ازدحام بالا مشاهده شد.
- نظافت کلی محیط مدرسه مطلوب ولی تحت فشار جمعیتی بود.
بحث
نتایج این مطالعه نشاندهنده وقوع یک اپیدمی گال با منشأ انتقال زنجیرهای در میان کودکان پیشدبستانی در یک مدرسه دولتی در منطقه آکرا، غنا بود. گروه سنی غالب مبتلا، کودکان ۳ ساله بودند که بیش از یکسوم موارد را به خود اختصاص دادند. این یافته با مطالعات انجامشده در کشورهای در حال توسعه همراستا است، جایی که شیوع گال عمدتاً در میان کودکان خردسال به دلیل تماسهای نزدیکتر، عدم ایمنی نسبی و رفتارهای بهداشتی ناپایدار، بیشتر است.
برخلاف کشورهای توسعهیافته که توزیع سنی شیوع گال نسبتاً یکنواخت است، در کشورهای با درآمد پایین، سنین پایینتر بهویژه در محیطهای پرجمعیت و شلوغ، بیشترین میزان ابتلا را دارند. کلاسهای پرجمعیت (میانگین ۴۵ کودک در کلاس) و استفاده از تشکهای خواب مشترک در زمان استراحت، از مهمترین فاکتورهای انتقال بیماری در این مطالعه محسوب میشوند. همچنین نشستن کودکان بهصورت دو نفره بر روی نیمکت، تماس فیزیکی مکرر را تسهیل و الگوی انتقال فرد به فرد را تشدید میکند.
مطالعه ما همچنین نشان داد که شیوع گال بین پسران و دختران تفاوت معناداری نداشت. این یافته با نتایج مطالعات مشابه از جمله بررسیهای انجامشده در برزیل و اتیوپی مطابقت دارد، جایی که شیوع گال بین دو جنس تقریباً یکسان گزارش شده است.
از دیدگاه بهداشتی، گرچه برخی منابع، بهداشت فردی ضعیف را بهعنوان یک عامل مستعدکننده در انتقال گال معرفی میکنند، شواهد موجود درباره تأثیر مستقیم آن متناقض است. در مطالعه حاضر، هرچند زیرساختهایی نظیر سطلهای شستوشو وجود داشت، اما تأمین ناپایدار آب و ازدحام دانشآموزان در سرویسهای بهداشتی احتمالاً کیفیت رعایت بهداشت را تحتتأثیر قرار داده است.
همچنین تقریباً ۱۰٪ از موارد به زخمهای چرکی و پیودرما ناشی از عفونت ثانویه دچار شده بودند. همانطور که در مطالعات دیگر اشاره شده، خراش مداوم پوست در اثر خارش شدید، دروازهای برای ورود باکتریهای فرصتطلبی چون Staphylococcus aureus و Streptococcus spp. فراهم میکند. این باکتریها ممکن است منجر به عوارضی چون زردزخم، سلولیت و در موارد شدیدتر گلومرولونفریت پس از استرپتوکوکی (APSGN) گردند. کنترل نکردن این عوارض در دوران کودکی میتواند به آسیبهای کلیوی مزمن در بزرگسالی منجر شود.
در این مطالعه، تمامی نمونههای پوستی از نظر مشاهده مستقیم مایت یا تخم آن در میکروسکوپ، منفی بودند. این موضوع با یافتههای سایر پژوهشها در کشورهای کممنبع همراستا است که حساسیت پایین روش میکروسکوپی را بهویژه در شرایطی که پوست ملتهب یا زخمخورده است، تأیید کردهاند. در نتیجه، تکیه بر علائم بالینی همچون خارش شبانه، راش در نواحی خاص و سابقه تماس با افراد مشابه، همچنان بهعنوان روش تشخیصی مؤثر و عملی در محیطهای کممنبع مطرح است.
در مجموع، شرایط فیزیکی مدارس، نبود آموزش مناسب درباره پیشگیری، و عدم تخصیص منابع کافی برای بهداشت عمومی در محیطهای آموزشی، زمینهساز شیوع بیماریهایی چون گال میباشد. این مطالعه ضرورت اقدامات مداخلهای فوری، از جمله درمان جمعی، آموزش کارکنان و خانوادهها، و بازطراحی زیرساختهای فیزیکی را برای جلوگیری از شیوعهای آتی برجسته میسازد.
عوارض ثانویه باکتریایی و پیچیدگیهای مرتبط
یکی از پیامدهای مهم و قابل توجه گال، بروز عفونتهای باکتریایی ثانویه در محل ضایعات پوستی است. در مطالعه حاضر، حدود ۱۰ درصد از کودکان مبتلا دارای زخمهای چرکی و علائم بالینی پیودرما بودند. این عوارض اغلب به دلیل خارش شدید ناشی از پاسخ ایمنی بدن به مایت گال و خراش مکرر پوست توسط بیمار ایجاد میشوند.
این خراشها باعث تخریب سد دفاعی پوست شده و امکان ورود باکتریهای سطحی یا پاتوژنهای محیطی به بافت زیرین را فراهم میکنند. بررسیهای آزمایشگاهی این مطالعه نشان داد که باکتریهای استافیلوکوکوس اورئوس (Staphylococcus aureus) و استرپتوکوکوس spp. (Streptococcus spp.) از زخمهای عفونی جدا شدهاند. این یافته با مطالعات گذشته در مناطق گرمسیری، از جمله در غنا و جزایر اقیانوس آرام، همخوانی دارد.
مهمترین نگرانی در این زمینه، بروز عوارض جدی ناشی از عفونتهای استرپتوکوکی است. اگر درمان بهموقع انجام نشود، این عفونتها میتوانند منجر به گلومرولونفریت حاد پس از استرپتوکوک (APSGN) شده که در نهایت ممکن است به آسیب کلیوی دائمی یا نارسایی کلیه در دوران بزرگسالی بینجامد. پژوهشهایی در ترینداد و جزایر سلیمان نشان دادهاند که افزایش بروز گال در جمعیت عمومی با افزایش همزمان بروز APSGN و هماچوری همراه بوده است.
علاوهبر این، مطالعات گذشته بیان داشتهاند که کنترل مؤثر گال، به کاهش چشمگیر میزان هماچوری در کودکان منجر میشود؛ موضوعی که نقش گال را بهعنوان عامل زمینهساز بیماریهای کلیوی برجسته میسازد.
از آنجا که بسیاری از این عوارض در دوران کودکی بدون علامت بالینی مشخص ظاهر میشوند، اهمیت اقدامات پیشگیرانه و درمان سریع در محیطهای جمعی مانند مدارس دوچندان میگردد. ترکیب کنترل گال با پایش عفونتهای ثانویه، میتواند از بروز بیماریهای مزمن و بار اقتصادی و اجتماعی ناشی از آنها در سالهای آتی جلوگیری کند.
تشخیص بیماری و محدودیتهای مطالعه
تشخیص بیماری
در بررسی حاضر، تشخیص موارد ابتلا به گال عمدتاً بر اساس علائم بالینی انجام شد. اگرچه روش تشخیص استاندارد جهانی، شناسایی مایت، تخم یا فضولات آن از طریق میکروسکوپ نوری بر روی نمونهبرداری پوستی است، اما در این مطالعه، تمام ۸ نمونه بررسیشده به روش میکروسکوپی منفی بودند. این موضوع بازتابدهندهی یکی از چالشهای اصلی در تشخیص آزمایشگاهی گال بهویژه در مناطق کممنبع است.
حساسیت روش میکروسکوپی بهطور متوسط پایین ارزیابی شده و ممکن است تحتتأثیر عواملی چون التهاب پوست، خراشیدگی بیش از حد ضایعات یا تجربه محدود نمونهبردار باشد. بر همین اساس، بسیاری از مطالعات در کشورهای در حال توسعه توصیه میکنند که در نبود امکانات تشخیصی پیشرفته، تشخیص بالینی بر اساس راش خارشدار شبانه در نواحی تیپیک، وجود burrow، و سابقه تماس خانوادگی یا محیطی به عنوان روش معتبر در نظر گرفته شود.
روشهای نوینتر مانند ویدئودرمتوسکوپی با بزرگنمایی بالا و اپیلومینسانس در تشخیص سریع و غیرتهاجمی مؤثرتر هستند، اما بهدلیل قیمت بالا و نیاز به تجهیزات تخصصی، در دسترس مراکز درمانی عمومی یا مدارس نیستند.
محدودیتهای مطالعه
مطالعه حاضر با وجود ارائه بینشهای کاربردی درباره الگوی شیوع گال در محیطهای آموزشی، با چند محدودیت نیز مواجه بود:
- محدودیت در اخذ شرح حال دقیق: اکثر کودکان بهدلیل سن پایین قادر به ارائه توضیحات کامل درباره تاریخ شروع علائم یا شدت خارش نبودند.
- عدم دسترسی به والدین: تماس با والدین برای تکمیل اطلاعات زمینهای یا پیگیریهای خانگی در برخی موارد با مشکل مواجه شد، بهویژه در خانوادههایی که در نواحی کمدسترسی زندگی میکردند یا شماره تماس ثابتی نداشتند.
- عدم انجام ردیابی تماسها در جامعه: بهدلیل محدودیت منابع، امکان انجام ردیابی گسترده برای تماسهای نزدیک مبتلایان در خارج از محیط مدرسه فراهم نشد. این موضوع احتمال ناقص بودن ارزیابی زنجیره انتقال را افزایش میدهد.
- وابستگی به تشخیص بالینی: همانطور که اشاره شد، ضعف ابزارهای تشخیصی موجب شد که شناسایی موارد صرفاً بر اساس علائم بالینی صورت گیرد که احتمال خطای تشخیص را (هرچند اندک) مطرح میکند.
اقدامات انجامشده در پاسخ به اپیدمی
با شناسایی و تأیید شیوع گال در مدرسه ابتدایی کارکنان دبیرستان پرسبیتریَن، مجموعهای از مداخلات بهداشت عمومی بهمنظور مهار اپیدمی و جلوگیری از گسترش بیشتر آن طراحی و اجرا شد. این اقدامات شامل راهکارهای درمانی، آموزشی، و اصلاحات محیطی بود که به شرح زیر هستند:
۱. درمان جمعی (Mass Treatment)
- کلیه دانشآموزان مشکوک یا مبتلا به گال بهصورت گروهی با کرم بنزیل بنزوات تحت درمان قرار گرفتند.
- برای موارد دارای زخم چرکی یا عفونت ثانویه، ارجاع به بیمارستان منطقهای جهت دریافت درمان آنتیبیوتیکی مناسب انجام شد.
- راهنمای مصرف صحیح داروها به والدین تحویل داده شد و مراقبت پس از درمان پیگیری گردید.
۲. آموزش و ارتقاء آگاهی
- جلسات آموزشی حضوری برای کارکنان مدرسه، معلمان، والدین و خود کودکان برگزار شد.
- در این جلسات، به موارد زیر پرداخته شد:
- نحوه انتقال بیماری
- علائم هشداردهنده
- اهمیت عدم اشتراک وسایل شخصی
- شیوه صحیح شستوشوی بدن و دستها
- تصاویر بالینی ساده و گویا از ضایعات گال بر روی تابلوهای اعلانات مدرسه نصب شد تا آگاهی عمومی افزایش یافته و پایش علائم در آینده تسهیل شود.
۳. اقدامات بهداشتی و اصلاحات محیطی
- ضدعفونی کامل کلاسها، تشکهای خواب و سرویسهای بهداشتی انجام گرفت.
- مدیریت مدرسه با پذیرش توصیه کارشناسان، استفاده مشترک از تشکها را ممنوع اعلام کرد.
- به کارکنان مدرسه آموزش داده شد که در صورت مشاهده علائم مشکوک، فوراً موارد را به مسئولان بهداشت منطقهای گزارش دهند.
۴. پیگیری و پایش پس از مداخله
- تیم تحقیقاتی طی دو هفته پس از مداخلات اولیه، بازدیدهای میدانی از مدرسه انجام داد تا اطمینان حاصل شود که:
- موارد جدیدی گزارش نشده است.
- اقدامات اصلاحی در کلاسها و سرویسهای بهداشتی پابرجا ماندهاند.
- آگاهی عمومی در سطح مناسبی تثبیت شده است.
نتیجهگیری
این مطالعه نشان داد که یک اپیدمی از نوع انتقال زنجیرهای گال در میان کودکان پیشدبستانی یک مدرسه در آکرا، غنا، رخ داده است. این اپیدمی که بیشترین شیوع را در میان کودکان سهساله و در کلاس «نرسری ۱» داشت، عمدتاً در نتیجه تماس فیزیکی نزدیک، تراکم بالای دانشآموزان در کلاسها، و استفاده مشترک از وسایل خواب ایجاد شد.
علیرغم عدم تأیید موارد با آزمایش میکروسکوپی، تشخیصهای بالینی بر اساس الگوهای شناختهشده بیماری، از جمله راش خارشدار در نواحی خاص بدن، خارش شبانه، و سابقه تماس با افراد مبتلا، توانستند موارد را با دقت قابل قبولی شناسایی کنند. عوارض ثانویه شامل زخمهای چرکی و پیودرما، و شناسایی باکتریهای بیماریزا چون Staphylococcus aureus و Streptococcus spp.، زنگ خطری برای مدیریت صحیح و سریع این بیماری در محیطهای آموزشی است.
مداخلاتی چون درمان گروهی با بنزیل بنزوات، آموزش بهداشت به والدین، کودکان و کارکنان، ضدعفونی کلاسها و توقف استفاده مشترک از تشک، همگی در کنترل موفق اپیدمی نقش مؤثری ایفا کردند.
شیوع این بیماری، مانند بسیاری از بیماریهای پوستی واگیر در محیطهای کممنبع، نیازمند توجه بیشتر به بهداشت محیط، آموزش مستمر و پایش مداوم است. همچنین، گنجاندن بیماری گال در برنامههای ملی کنترل بیماریهای گرمسیری نادیدهگرفتهشده، میتواند گامی مؤثر در پیشگیری از بروز مجدد چنین اپیدمیهایی باشد.


بدون دیدگاه