توجه: این یک مقاله علمی در مورد گال است، چنانچه نیازمند اطلاعات عمومی در مورد بیماری گال هستید، مطالعه مقاله ” گال چیست؟ ” پیشنهاد میشود.
مقدمه
جرب (Scabies) یک بیماری شایع پوستی با منشأ انگلی است که توسط مایتهای Sarcoptes scabiei ایجاد میشود و با خارش شدید و پراکنده در سطح پوست همراه است. این بیماری نهتنها کیفیت زندگی بیماران را بهطور قابلتوجهی کاهش میدهد، بلکه به دلیل انتقال آسان در محیطهای شلوغ و خانوادگی، به عنوان یک چالش بهداشتی در جوامع مختلف، بهویژه در کشورهای با درآمد پایین و متوسط، مطرح است.
خارش (Pruritus) به عنوان برجستهترین علامت بالینی جرب شناخته میشود که اغلب منجر به ایجاد ضایعات ثانویه، عفونتهای پوستی، و در موارد شدید، عوارض سیستمیک مانند گلومرولونفریت پساسترپتوکوکی میگردد. علیرغم شیوع بالای این بیماری و بار اقتصادی و اجتماعی آن، درک کامل از مکانیسمهای ایمنولوژیک و عصبی مولد خارش ناشی از جرب همچنان محدود باقی مانده است.
در سالهای اخیر، با پیشرفت تحقیقات تجربی بهویژه با استفاده از مدلهای حیوانی (مانند مدل خوکی)، افقهای جدیدی در شناسایی مسیرهای مولکولی مرتبط با خارش، شامل مسیرهای غیرهیستامینرژیک و گیرندههای سطح سلولی نظیر TRPV1، IL-31 و PAR-2 گشوده شده است. این یافتهها میتوانند در توسعه درمانهای هدفمند و مؤثر برای مدیریت خارش در بیماران مبتلا به جرب نقش بسزایی داشته باشند.
در این مقاله، با بهرهگیری از دادههای منتشرشده، به بررسی جامع جنبههای بالینی، پاتوفیزیولوژیک و پیامدهای ناشی از خارش در بیماری جرب پرداخته میشود. هدف اصلی آن است که با نگاهی علمی و تحلیلی، درک عمیقتری از ماهیت این خارش ایجاد شود و بستر مناسبی برای بهبود استراتژیهای درمانی و پیشگیری فراهم آید.
مروری بر بیماری جرب (Scabies Overview)
جرب یک بیماری انگلی پوستی به شدت مسری است که عامل ایجاد آن مایت Sarcoptes scabiei var. hominis میباشد. این انگل، پس از تماس مستقیم پوست با پوست یا در برخی موارد از طریق وسایل آلوده مانند ملافه و لباس، وارد اپیدرم انسان شده و با حفاری در لایه شاخی پوست، تخمریزی میکند. پس از حدود ۱۴ روز، لاروها به بلوغ میرسند و چرخه بیماری تکمیل میشود. این فرایند اغلب با یک دوره نهفتگی ۲ تا ۵ هفتهای در نخستین آلودگی همراه است، اما در موارد عود، بهدلیل حافظه ایمنی، علائم سریعتر ظاهر میشوند.
جرب میتواند افراد در تمام سنین را تحت تأثیر قرار دهد، ولی بیشتر در میان کودکان خردسال، سالمندان و افراد با ضعف سیستم ایمنی شایع است. دادههای اپیدمیولوژیک نشان میدهد که شیوع جرب در کشورهای گرمسیری و کمدرآمد بسیار بالا بوده و بین ۰٫۲٪ تا ۷۱٪ در جوامع مختلف گزارش شده است. برای مثال، مطالعهای در جزایر سلیمان بالاترین شیوع را در نوزادان زیر یک سال (۳۴٪) و کودکان ۱ تا ۴ ساله (۲۵٪) نشان داده است. همچنین، بار بیماری بهصورت سالهای ازدسترفته عمر (DALY) در کودکان ۱ تا ۴ ساله در بالاترین سطح قرار دارد.
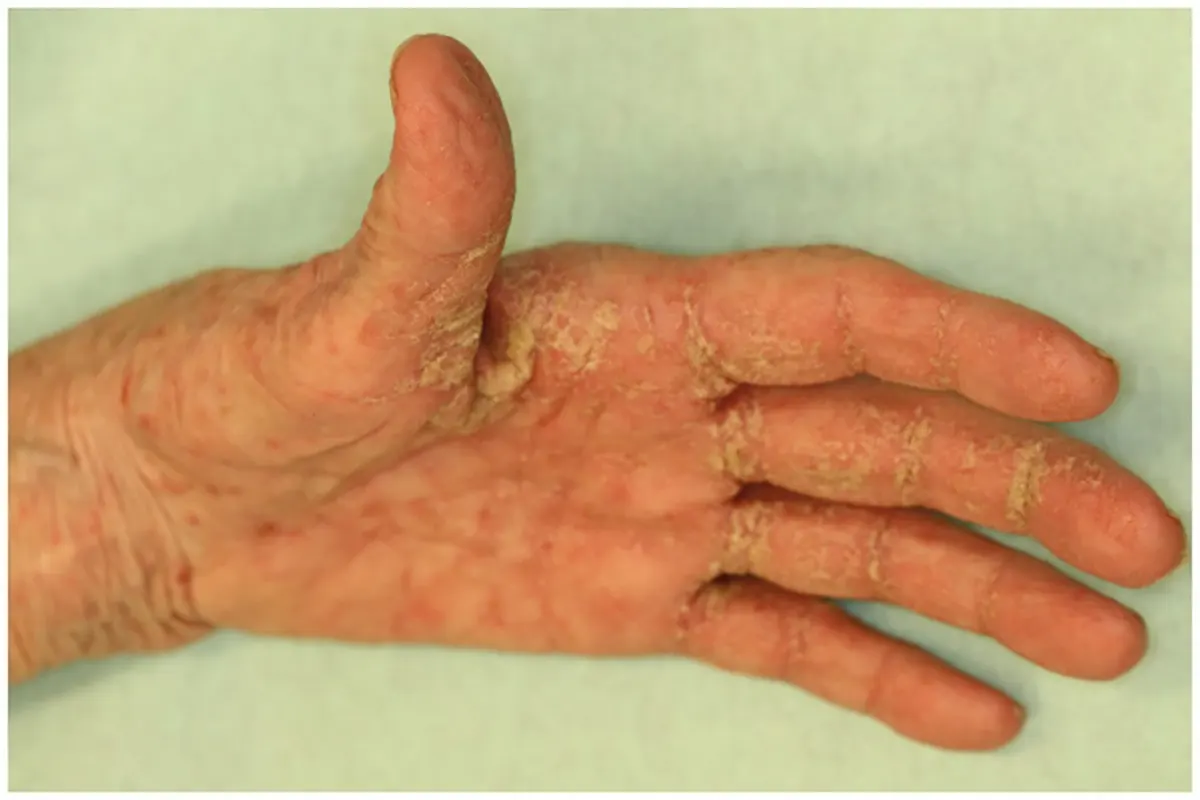
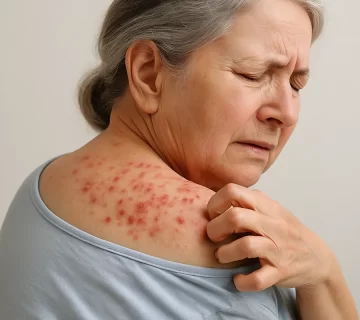
از نظر بالینی، جرب معمولاً در نواحیای از بدن که پوست نازکتر و دمای بالاتری دارند بروز میکند؛ از جمله فضاهای بین انگشتان دست و پا، کشاله ران، دور ناف، زیر بغل، اطراف مقعد و آلت تناسلی. نواحی سر و گردن معمولاً درگیر نمیشوند، مگر در نوزادان و سالمندان.
واکنش بالینی به انگل ناشی از پاسخ ایمنی تأخیری سلولی در برابر فرآوردههای مایت (نظیر بزاق و مواد دفعی آن) است که به صورت بثورات اریتماتو و وزیکولهای پراکنده، همراه با خارش شدید بهویژه در شبها، بروز مییابد. خارش شدید معمولاً منجر به خاراندن، زخمهای سطحی، و در کودکان، عفونتهای ثانویه مانند ایمپتیگو میشود.
یکی از اشکال شدید بیماری، جرب دلمهای یا نوروشیکا (Crusted Scabies) است که در افراد با نقص ایمنی مانند بیماران HIV مثبت یا مبتلایان به سندروم داون دیده میشود. این شکل با شواهد هیپرکراتوز شدید، حضور انبوهی از مایتها و مرگومیر بالاتر همراه است، ولی بهطور جالبی، شدت خارش در آن کمتر گزارش شده است.
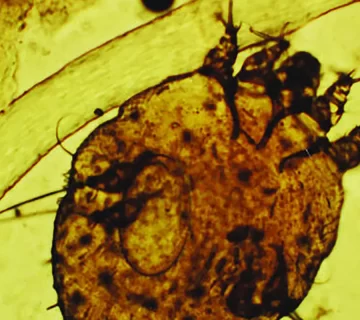
تشخیص جرب معمولاً بر پایه سابقه بالینی (خارش شبانه، مقاوم به درمان موضعی، عود مکرر) و تظاهرات بالینی انجام میشود. در موارد شک، یافتههای میکروسکوپی (مانند مشاهده مایت، تخم یا مدفوع آن) و درماتوسکوپی به تأیید تشخیص کمک میکنند.
درمان استاندارد جرب استفاده از کرم پرمترین ۵٪ بهصورت موضعی روی کل بدن (بهجز صورت در بزرگسالان) است. با این حال، مقاومت به پرمترین یا خطا در روش استفاده، در سالهای اخیر گزارش شدهاند. در این موارد یا در عفونتهای گسترده، داروی خوراکی ایورمکتین گزینه مناسبی است. سایر داروها نظیر ترکیبات گوگرددار، بنزیل بنزوات و کروتامیتون نیز بسته به شرایط اقتصادی و سنی بیمار در برخی کشورها مورد استفاده قرار میگیرند.
ویژگیهای بالینی خارش در بیماران مبتلا به جرب
خارش شدید و مداوم، اصلیترین علامت بالینی جرب است که در بیش از ۹۰ تا ۹۹ درصد بیماران گزارش میشود و بهطور مستقیم بر کیفیت زندگی آنها تأثیر میگذارد. این خارش ممکن است حتی پس از درمان موفق نیز برای مدتی ادامه یابد و در برخی موارد، مزمن شود. بنابراین، در بیمارانی که از خارش مزمن بدون علت مشخص رنج میبرند، بهویژه در صورت وجود تماس پوستی نزدیک با دیگران، جرب باید بهعنوان یک تشخیص افتراقی در نظر گرفته شود.
ویژگی بارز خارش جرب، تشدید آن در ساعات شب است. بر اساس مطالعات، بیش از ۸۰٪ بیماران دچار بدتر شدن خارش در شبها میشوند که این امر منجر به اختلالات خواب، اضطراب و تحریکپذیری عصبی میشود. در کودکان، خارش ممکن است به صورت گریههای بیدلیل، بیقراری و اختلال در خواب بروز پیدا کند که تشخیص آن را دشوارتر میسازد.
مطالعات مقایسهای میان جرب و سایر بیماریهای پوستی نشان دادهاند که برخی ویژگیهای خارش در بیماران مبتلا به جرب، متمایز است. به عنوان مثال، در مطالعهای که بر روی پنج بیماری خارشدار انجام شد، مشخص شد که احساس گرما همراه با خارش در بیماران جرب کمتر از بیماریهایی نظیر درماتیت آتوپیک یا پسوریازیس بود. همچنین، استفاده از آب داغ و تعریق، شدت خارش را در بیش از ۷۰٪ بیماران جرب افزایش میدهد.
در مقایسه با سایر بیماریهای پوستی، خاراندن در جرب برای برخی بیماران لذتبخش گزارش شده است (۴۷٪ موارد)، درحالیکه این نسبت در درماتیت آتوپیک و پسوریازیس به ترتیب ۶۹٪ و ۶۵٪ بوده است. جالب آنکه با وجود شیوع بالای زخمهای ناشی از خارش در بیماران جرب، میزان لایکنفیکاسیون (ضخیم شدن پوست ناشی از خارش مزمن) در آنها بسیار پایینتر است (فقط ۸٪) در مقایسه با بیماریهایی مانند درماتیت آتوپیک (۸۰٪).
مقایسه ویژگیهای خارش در بیماریهای پوستی شایع
| ویژگی بالینی | جرب (Scabies) | درماتیت آتوپیک | پسوریازیس | اگزما |
|---|---|---|---|---|
| شدت خارش | شدید | شدید | متوسط | متوسط |
| بدتر شدن در شب | بسیار شایع | شایع | شایع | متغیر |
| لذت از خاراندن | ۴۷٪ | ۶۹٪ | ۶۵٪ | نامشخص |
| میزان لایکنفیکاسیون | ۸٪ | ۸۰٪ | ۳۳٪ | ۶۱٪ |
در کودکان، شدت درک خارش با افزایش سن بیشتر میشود. مطالعهای بر روی ۳۲۳ کودک مبتلا به جرب نشان داد که در کودکان بزرگتر، شدت خارش بهصورت مشخصتری توسط خودشان بیان میشود، در حالیکه در نوزادان بیشتر به صورت ناراحتی عمومی و اختلالات رفتاری نمود دارد.
در نوع شدید بیماری یعنی جرب دلمهای (Norwegian Scabies)، شدت خارش معمولاً کمتر است، اما همچنان در اکثر بیماران وجود دارد. این کاهش شدت خارش میتواند به دلیل نقص در عملکرد ایمنی و عصبی در بیماران دارای بیماریهای زمینهای نظیر نقص شناختی یا فیزیکی باشد که توانایی واکنش به خارش را ندارند.
در مجموع، خارش ناشی از جرب یک علامت چندوجهی و پیچیده است که علاوه بر اثرات جسمی، دارای بار روانی و اجتماعی قابلتوجهی نیز میباشد. درک صحیح از ماهیت این خارش، گامی مهم در مدیریت بهتر بیماران و کاهش عوارض بیماری است.
پاتوفیزیولوژی خارش در جرب
درک کامل از سازوکارهای مولکولی و ایمنی مسئول ایجاد خارش در جرب هنوز بهطور کامل حاصل نشده است، اما یافتههای سالهای اخیر بینشهای قابلتوجهی را فراهم کردهاند. خارش ناشی از جرب میتواند نتیجهٔ مستقیم فعالیت انگل (مایت)، پاسخ ایمنی بدن به انگل، یا ترکیبی از هر دو باشد. این فرآیند، از تحریک مستقیم گیرندههای حسی در پوست تا القای پاسخهای پیچیده سلولی را شامل میشود.
از نظر ایمنیشناسی، پاسخ ایمنی اولیه به مایت جرب شامل فعالسازی سیستم ایمنی ذاتی و کمپلمان است. برخی از محصولات ترشحی مایتها دارای توانایی مهار مسیرهای فعالسازی کمپلمان هستند که موجب تضعیف دفاع ایمنی پوست و در نتیجه افزایش تحریک عصبی و التهاب میشود. این واکنشها با افزایش تعداد ماستسلها، ایمونوگلوبولین IgE، ائوزینوفیلها و سایر سیتوکینهای غیرهیستامینی مانند IL-31 و پروتئازهای فعالکننده گیرندههای PAR2 همراه است.
در جرب کلاسیک، پاسخ ایمنی عمدتاً مبتنی بر مسیر Th1 است که شامل ترشح IFN-γ و IL-2 میباشد، در حالیکه در جرب دلمهای (Norwegian) مسیر Th2 غلبه دارد و با افزایش IgE، ائوزینوفیلی و IL-31 همراه است.
مکانیسمهای غیرهیستامینی
بر خلاف تصور رایج که خارش بیشتر از طریق مسیر هیستامینی (گیرندههای H1 و H4) منتقل میشود، در جرب، مسیرهای غیرهیستامینی نقش عمدهتری دارند. مطالعات تجربی روی مدل خوکی و انسان نشان دادهاند که مولکولهایی نظیر TRPA1، TRPV1، PAR2 و سلولهای ترشحکننده تریپتاز در پوست بیماران مبتلا به جرب بهطور قابل توجهی افزایش یافتهاند.
مایتهای جرب حاوی پروتئازهایی هستند که مستقیماً گیرندههای PAR2 را در پوست فعال میکنند. همچنین، آنتیژنهای آنها شباهت ساختاری به آنتیژنهای مایت گرد و غبار خانگی دارند و میتوانند از طریق IgE، منجر به آزادسازی هیستامین، TNF-α و تریپتاز از ماستسلها شوند. این مواد با اثرگذاری بر گیرندههای عصبی و سلولهای کراتینوسیتی، احساس خارش را تشدید میکنند.
مسیرهای مولکولی مؤثر در ایجاد خارش ناشی از جرب
| ماده یا مسیر | نوع پاسخ | نقش در خارش |
|---|---|---|
| IL-31 | غیرهیستامینی | تحریک مستقیم نورونهای حسی پوست |
| TRPV1 / TRPA1 | غیرهیستامینی | تحریک درد و خارش در اپیدرم |
| Protease-Activated Receptor 2 (PAR2) | غیرهیستامینی | فعالسازی توسط آنزیمهای مایت |
| Mast Cell / IgE | هیستامینی | ترشح هیستامین، TNF-α، تریپتاز |
| TSLP و IL-33 | تنظیم ایمنی | تحریک ایمنی و التهاب نورونی |
مطالعهای در سال ۲۰۱۹ با استفاده از پوست خوک و انسان نشان داد که میزان گیرندههای TRPA1، TRPV1 و PAR2 در پوست آلوده به جرب بهطور چشمگیری بالاتر از پوست سالم است. همچنین، افزایش سلولهای +Tryptase در ناحیه اتصال درم و اپیدرم مشاهده شد. این یافتهها بیانگر نقش کلیدی مسیرهای غیرهیستامینی در خارش ناشی از جرب هستند و میتوانند بهعنوان اهداف درمانی بالقوه مورد بررسی قرار گیرند.
در مجموع، برخلاف بسیاری از بیماریهای التهابی پوستی که در آنها مسیر هیستامینی غالب است، در جرب، مسیرهای غیرهیستامینی (بهویژه شامل TRP کانالها، IL-31 و PAR2) نقش کلیدی در انتقال حس خارش دارند. همین تفاوت میتواند علت ناکارآمدی درمانهای آنتیهیستامینی در بسیاری از بیماران مبتلا به جرب باشد.
عوارض مرتبط با خارش در جرب
گرچه بسیاری از پیامدهای منفی جرب بهعنوان پیامد مستقیم آلودگی انگلی در نظر گرفته میشوند، اما شواهد علمی نشان میدهند که بخش قابلتوجهی از این عوارض، بهویژه عوارض پوستی و سیستمی، ناشی از خارش شدید و اختلالات ایمنی مرتبط با آن است. خارش مزمن منجر به خراشیدگیهای مکرر و عمیق، اختلال در سد دفاعی پوست، و افزایش احتمال ورود عوامل عفونی میشود. این روند، در نهایت میتواند منجر به بروز بیماریهای جدیتری شود که گاه تهدیدکننده حیات هستند.
مایتهای جرب از طریق تولید پروتئینهای مهارکننده کمپلمان، توانایی تضعیف سه مسیر اصلی فعالسازی کمپلمان را دارند. این اختلال ایمنی موجب کاهش عملکرد نوتروفیلها و افزایش رشد باکتریهایی مانند Staphylococcus aureus و Streptococcus pyogenes در محل خراشیدگیها میشود. تغییرات ایجادشده در میکروبیوم پوست نیز به رشد پاتوژنهای فرصتطلب کمک میکند.
عوارض ثانویه ناشی از خارش شدید در بیماران مبتلا به جرب
| نوع عارضه | مکانیسم ایجاد | گروههای پرخطر |
|---|---|---|
| Impetigo (زردزخم) | ورود باکتری به زخمهای سطحی | کودکان، محیطهای شلوغ |
| Cellulitis / Abscess | گسترش عفونت بافت نرم | بیماران ایمنوساپرِس شده |
| Sepsis (عفونت خونی) | گسترش هماتوژن باکتری | سالمندان، بیماران مزمن |
| گلومرولونفریت پساسترپتوکوکی | عارضه ایمنی ثانویه | کودکان در مناطق گرمسیری |
| تب روماتیسمی / آسیب قلبی | واکنش متقاطع ایمنی به استرپتوکوک | نوجوانان و بزرگسالان جوان |
مطالعات متعددی نشان دادهاند که زخمهای ناشی از خاراندن در بیماران مبتلا به جرب با احتمال بالاتری نسبت به سایر درماتوزها با عفونتهای باکتریایی همراه میشوند. از جمله عوارض شایع، میتوان به ایریزیپلاس، آبسه، فولیکولیت، زردزخم، و استافیلوودرما اشاره کرد. در موارد شدید، این عفونتها میتوانند وارد جریان خون شوند و منجر به سپسیس و نارسایی چند عضوی گردند.
همچنین، در کودکان ساکن مناطق گرمسیری یا کمدرآمد، خارشهای مکرر و عفونتهای استرپتوکوکی مرتبط با جرب، منجر به بروز گلومرولونفریت حاد، تب روماتیسمی و بیماریهای مزمن کلیوی یا قلبی میشوند. این پیامدها فشار زیادی به سیستم سلامت وارد میکنند و باعث افزایش بار بیماری در این جمعیتها میشوند.
افزون بر اثرات فیزیکی، خارش مداوم میتواند به بروز اختلالات روانی از جمله اضطراب، افسردگی و اختلال خواب در بیماران منجر شود. این موضوع بهویژه در نوجوانان و سالمندان از اهمیت بالایی برخوردار است و باید در مداخلات درمانی مورد توجه قرار گیرد.
در نهایت، باید تأکید کرد که بسیاری از این عوارض، قابل پیشگیری هستند؛ به شرط آنکه درمان مؤثر و زودهنگام برای خارش و خود بیماری انجام شود و بهداشت فردی و جمعی نیز بهدرستی رعایت گردد.
نتیجهگیری
جرب یکی از بیماریهای پوستی شایع، مزمن و در عین حال نادیدهگرفتهشده در بسیاری از سیستمهای سلامت عمومی است که با خارش شدید، مزمن و ناتوانکننده همراه است. این خارش نهتنها کیفیت زندگی بیماران را کاهش میدهد، بلکه با افزایش خطر بروز عفونتهای ثانویه، اختلالات کلیوی، قلبی و سایر پیامدهای سیستمیک همراه میگردد.
مکانیسمهای مولد خارش در جرب ترکیبی از تعامل مستقیم مایت با سلولهای پوست و پاسخ ایمنی پیچیدهی میزبان است. یافتههای اخیر نشان میدهند که برخلاف بسیاری از بیماریهای خارشدار، مسیرهای غیرهیستامینرژیک نقش برجستهتری در جرب دارند. مولکولهایی مانند IL-31، TRPV1، PAR2 و TSLP از جمله عوامل کلیدی در تحریک نورونهای حسی و ایجاد حس خارش هستند. این تفاوتهای بیولوژیک، لزوم توسعه درمانهای هدفمندتر را برای کنترل مؤثرتر خارش نشان میدهد، چرا که داروهای رایج آنتیهیستامینی در اغلب موارد پاسخ مناسبی ایجاد نمیکنند.
مدیریت مؤثر خارش و درمان بهموقع جرب، نهتنها موجب تسکین علائم و بهبود کیفیت زندگی بیماران میشود، بلکه میتواند از زنجیرهای از عوارض ثانویه و عفونتهای باکتریایی جلوگیری نماید. استفاده از مدلهای حیوانی مانند مدل خوکی نیز فرصت مناسبی برای بررسی دقیقتر مسیرهای مولکولی در آینده فراهم میکند.
در نهایت، خارش در جرب را باید نه فقط بهعنوان یک علامت، بلکه بهعنوان یک مکانیزم آسیبزا و عامل بیماریزا در نظر گرفت که نقش محوری در بروز و تداوم بار بیماری ایفا میکند. بررسیهای بیشتر در زمینه پاتوفیزیولوژی خارش میتوانند به توسعه درمانهای نوین، مؤثرتر و متناسب با مکانیسم واقعی این بیماری کمک کنند.

بدون دیدگاه