توجه: این یک مقاله علمی در مورد گال است، چنانچه نیازمند اطلاعات عمومی در مورد بیماری گال هستید، مطالعه مقاله ” گال چیست؟ ” پیشنهاد میشود.
چکیده
گال یک بیماری انگلی مسری پوستی است که بهدلیل شیوع گسترده و خطر انتقال بالا، بهویژه در جوامع آسیبپذیر، از اهمیت قابلتوجهی برخوردار است. مطالعه حاضر بهصورت گذشتهنگر و چندمرکزی در منطقه ایل-دو-فرانس فرانسه انجام شده و هدف آن شناسایی ویژگیهای جمعیتی، بالینی، تشخیصی و درمانی بیماران مبتلا به گال شدید (گال نروژی و گال منتشر) بوده است. اطلاعات مربوط به ۹۵ بیمار بستری در بخشهای پوست و بیماریهای عفونی از سال ۲۰۰۹ تا ۲۰۱۵ جمعآوری شد. اکثر بیماران افراد سالمند، دارای بیماریهای زمینهای، و ساکن مراکز نگهداری یا بیخانمان بودند. خارش علامتی شایع در تمامی بیماران بود و زمان تا تشخیص، بهطور میانگین سه ماه گزارش شد. میزان خطای اولیه در تشخیص بالا بود و اغلب بیماران درمانهای غیراستاندارد مانند کورتیکواستروئیدها دریافت کرده بودند. نرخ عوارض ۱۱.۵ درصد و مرگومیر ۳.۱ درصد گزارش شد. یافتههای این مطالعه بر لزوم افزایش آگاهی پزشکان، تدوین پروتکلهای درمانی مشخص و غربالگری زودهنگام برای کنترل انتقال این بیماری تأکید دارند.
مقدمه
گال یک بیماری پوستی واگیردار ناشی از آلودگی با انگل Sarcoptes scabiei var. hominis است که عمدتاً از طریق تماس نزدیک پوست به پوست منتقل میشود. این بیماری با خارش شدید، بثورات پوستی و در مواردی عفونتهای باکتریایی ثانویه همراه است. سازمان جهانی بهداشت در سال ۲۰۱۷ گال را در فهرست بیماریهای گرمسیری نادیدهگرفتهشده قرار داد، که نشاندهنده اهمیت بهداشتی، اجتماعی و اقتصادی آن در سطح جهانی است. بهویژه در جمعیتهای آسیبپذیر مانند سالمندان، بیماران بستری، یا ساکنان مراکز نگهداری، گال میتواند منجر به اپیدمیهای سختکنترل، عوارض شدید، و تحمیل بار سنگین به سیستم سلامت شود.
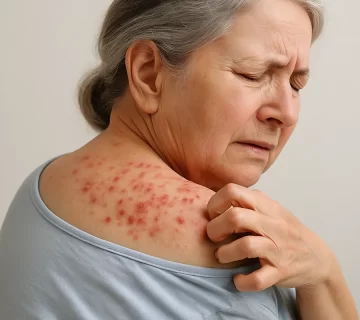
گال در اغلب موارد بهصورت کلاسیک و محدود بروز میکند، اما در برخی افراد با نقص سیستم ایمنی، بیماری میتواند به شکلهای شدیدتری بروز یابد که تحت عنوان گال نروژی (crusted scabies) و گال منتشر (profuse scabies) شناخته میشوند. در گال نروژی، پوست دچار ضخیمشدگی شدید و پوستهریزی وسیع میشود و تراکم انگل در پوست میتواند به میلیونها عدد برسد. این حالت بسیار مسری است و با خطر بالای انتقال به دیگران همراه است. گال منتشر نیز با درگیری گسترده سطح بدن و ضایعات منتشر و خارش شدید مشخص میشود.
با وجود شناختهشدن بالینی این شکلهای شدید، اطلاعات موجود در مورد گال نروژی و گال منتشر در اروپا محدود است. بیشتر مطالعات پیشین از کشورهای استرالیا، آفریقا یا مناطق گرمسیری گزارش شدهاند و مطالعات گستردهای در جوامع اروپایی، بهویژه در بیماران بستری یا سالمندان، انجام نشده است. نبود دادههای دقیق در مورد مشخصات بالینی، روند تشخیص، شیوههای درمان و پیامدهای این بیماران، مانع از تدوین راهکارهای مؤثر برای پیشگیری و کنترل گال شدید در نظام سلامت اروپا شده است.
بر این اساس، مطالعه حاضر با هدف پر کردن این خلأ دانشی، به بررسی گذشتهنگر ویژگیهای بیماران مبتلا به گال شدید در منطقه ایل-دو-فرانس فرانسه پرداخته است. تمرکز این پژوهش بر تحلیل اپیدمیولوژی، ویژگیهای جمعیتی، روندهای تشخیص و درمان، و بررسی پیامدهای بالینی این بیماری در بیماران بستری بوده است. نتایج این بررسی میتواند به ایجاد پروتکلهای استاندارد برای مدیریت گال شدید و ارتقای کیفیت مراقبتهای بهداشتی در جوامع اروپایی کمک کند.
روششناسی
مطالعه حاضر یک پژوهش گذشتهنگر و چندمرکزی است که در منطقه ایل-دو-فرانس فرانسه، شامل بیمارستانهای دانشگاهی و تخصصی پوست و بیماریهای عفونی، انجام شد. اطلاعات بیماران از ۲۲ مرکز درمانی مختلف جمعآوری شده و پروندههای پزشکی از تاریخ ۱ ژانویه ۲۰۰۹ تا ۱ ژانویه ۲۰۱۵ مورد بررسی قرار گرفتند. شناسایی اولیه بیماران از طریق پایگاه داده ملی ترخیص بیمارستانی فرانسه (PMSI) و بر اساس کد B86 از نسخه دهم طبقهبندی بینالمللی بیماریها (ICD-10) انجام شد.
معیار ورود به مطالعه شامل تمام بیماران بستری با تشخیص قطعی یا مشکوک به گال شدید، یعنی گال نروژی (crusted scabies) یا گال منتشر (profuse scabies) بود. برای تأیید ورود، لازم بود که یا یافتههای پاراکلینیکی مثبت وجود داشته باشد، یا در صورت نبود آن، تشخیص بالینی با تکیه بر سابقه، معاینه و تصاویر بالینی توسط تیم متخصص تأیید شود. موارد با گال معمولی، موارد مشکوک بدون اطلاعات کافی و پروندههای ناقص از مطالعه حذف شدند.
برای تشخیص بالینی، بدن بیمار به ۹ ناحیه تقسیم شد. در صورت وجود ضایعات گسترده پوستی در نواحی تنه، صورت، سر یا اندامها، گال منتشر تلقی میشد. وجود یک یا چند ضایعه هیپرکراتوتیک مشخصکننده گال نروژی بود. ابزارهای پاراکلینیکی برای تأیید تشخیص شامل خراش پوستی با شناسایی مایت، تخم یا مدفوع در میکروسکوپ، درموسکوپی با مشاهده علامت دلتا (delta sign) و بیوپسی پوستی با یافتههای مشخص در لایه شاخی بود.
اطلاعات جمعآوریشده شامل سن، جنس، محل سکونت، وضعیت همراهی با بیماریهای مزمن، مدت زمان از شروع علائم تا تشخیص، دفعات مراجعه به پزشک پیش از تشخیص قطعی، نوع درمانهای قبلی، علائم پوستی و آزمایشهای تکمیلی انجامشده بود.
تحلیل آماری دادهها با استفاده از نرمافزار SAS نسخه ۹.۰ انجام شد. متغیرهای کمی بهصورت میانه و دامنه گزارش شدند و متغیرهای کیفی بهشکل فراوانی و درصد بیان شدند.
از آنجا که این مطالعه از نوع گذشتهنگر و غیردخالتگر بود، مطابق با قوانین سلامت عمومی فرانسه، نیاز به تأییدیه کمیته اخلاق نداشت. با این حال، تمام بیماران یا خانوادههای آنها از استفاده از اطلاعات پزشکی در قالب مطالعه علمی مطلع شدند و رویههای حفظ حریم خصوصی رعایت شد.
در نهایت، پس از اعمال معیارهای ورود و خروج و تأیید نهایی توسط تیم تحقیق، ۹۵ بیمار مبتلا به گال شدید وارد تحلیل نهایی شدند.
یافتهها
ویژگیهای جمعیتشناختی
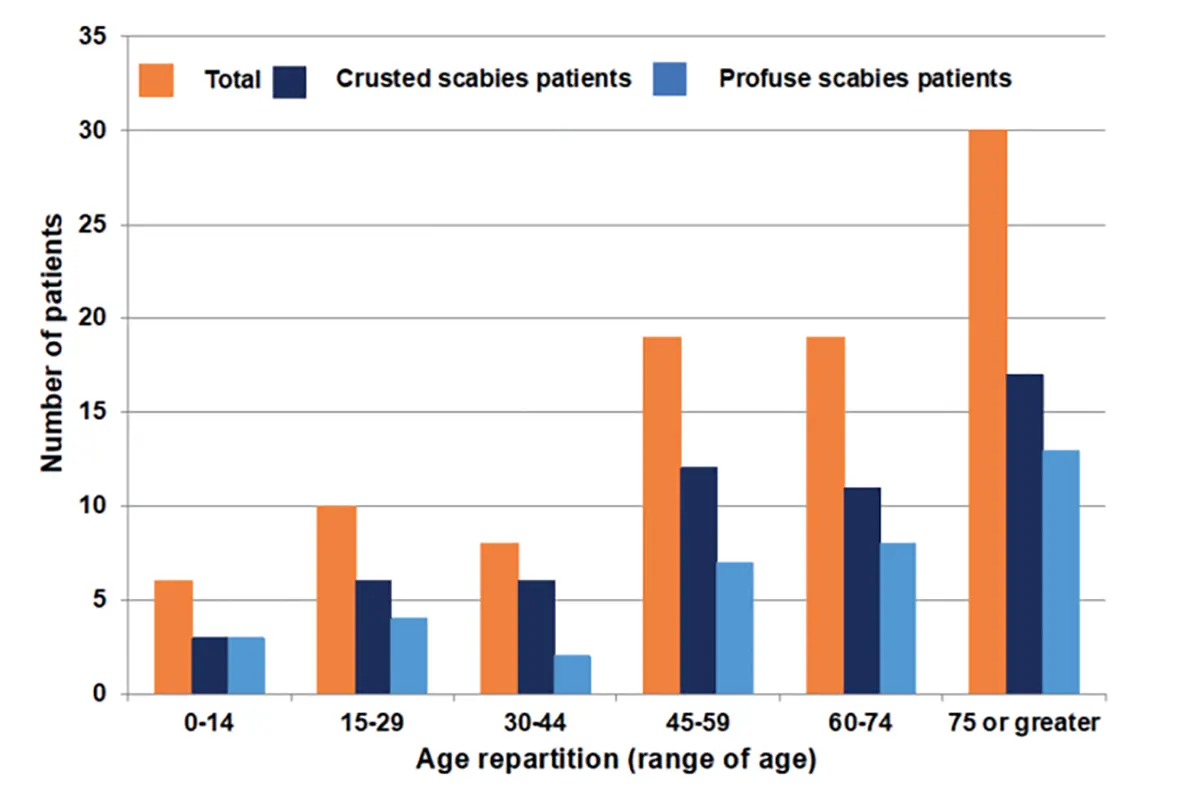
در این مطالعه، ۹۵ بیمار مبتلا به گال شدید (نروژی یا منتشر) مورد بررسی قرار گرفتند. میانگین سنی بیماران ۷۳ سال بود که نشاندهنده غالب بودن بیماری در سالمندان است. حدود ۵۲ درصد بیماران مرد و ۴۸ درصد زن بودند. از نظر محل زندگی، ۵۸ درصد بیماران پیش از بستری در مراکز مراقبت طولانیمدت یا خانههای سالمندان زندگی میکردند. همچنین، ۲۰ درصد بیماران سابقه بیخانمانی داشتند.
در خصوص وضعیت پوشش بیمهای، بخش قابلتوجهی از بیماران از خدمات درمانی دولتی یا بیمههای حمایتی ویژه اقشار آسیبپذیر بهرهمند بودند. بیماریهای زمینهای نیز در بسیاری از بیماران مشاهده شد که شایعترین آنها زوال عقل، سکته مغزی، نارسایی مزمن کلیه و نقص ایمنی ناشی از بیماری یا درمان دارویی بود.
یافتههای بالینی
یکی از یافتههای مهم این مطالعه، تأخیر قابلتوجه در تشخیص گال شدید بود. متوسط زمان از شروع علائم تا تشخیص نهایی سه ماه گزارش شد. در این مدت، اغلب بیماران چندین بار به مراکز درمانی مراجعه کرده و تشخیص اشتباه دریافت کرده بودند.
شایعترین علامت بالینی، خارش شدید و مقاوم بود که در بیش از ۹۰ درصد بیماران گزارش شد. توزیع ضایعات پوستی نیز الگوی منتشر داشت و در نواحی تنه، اندامها، صورت و حتی سر و گردن مشاهده میشد. در موارد گال نروژی، ضایعات هیپرکراتوتیک ضخیم بهصورت پلاکهای پوستهدار و گاهی زخمهای سطحی وجود داشت.
از نظر ابزارهای تشخیصی، در ۴۵ درصد بیماران خراش پوستی با میکروسکوپ انجام شد که در اکثریت موارد مثبت بود. درموسکوپی نیز در برخی بیماران انجام شد و علامت دلتا بهعنوان شاخص وجود انگل شناسایی شد. بیوپسی پوستی در موارد معدودی انجام گرفت و یافتههای پاتولوژیک در تأیید تشخیص مؤثر بود.
درمان
درمان اکثر بیماران ترکیبی از داروی خوراکی ایورمکتین و درمان موضعی بود. ایورمکتین در اغلب موارد با دوز ۲۰۰ میکروگرم بهازای هر کیلوگرم وزن بدن تجویز شد. بسته به شدت بیماری، بیماران بین دو تا پنج دوز با فواصل چهار تا هفت روز دریافت کردند.
در کنار درمان سیستمیک، داروهای موضعی مانند بنزیل بنزوات ۱۰ تا ۲۵ درصد یا مونوسولفیرام استفاده شدند. برخی بیماران بهدلیل ضایعات شدید نیاز به پوشش کامل بدن با داروی موضعی داشتند. تحملپذیری داروها عموماً خوب گزارش شد و عوارض جدی دارویی مشاهده نشد. با این حال، مدیریت ضایعات پوستی گسترده نیازمند مراقبتهای پرستاری مداوم بود.
عوارض و پیامدها
عفونتهای ثانویه باکتریایی یکی از عوارض شایع گال شدید بود. در برخی بیماران، این عفونتها به صورت سلولیت، آبسههای پوستی یا حتی سپسیس بروز کرد.
موارد نادری از واکنشهای پوستی جدی مانند بولوز (تاولهای بزرگ و دردناک) و واسکولیت (التهاب عروق پوستی) نیز گزارش شد که نیازمند مراقبت تخصصی بودند. میزان مرگومیر در این گروه از بیماران ۳.۱ درصد بود که اغلب بهدلیل وضعیت عمومی نامناسب یا عوارض عفونی بوده است.
نکته قابلتوجه این بود که ۷۵ درصد بیماران پیش از تشخیص، بهاشتباه تحت درمان با کورتیکواستروئیدهای موضعی یا سیستمیک قرار گرفته بودند. این موضوع نه تنها منجر به تأخیر در تشخیص شده بود، بلکه گاهی موجب تشدید علائم و گستردگی ضایعات نیز میشد.
یافتههای این بخش نشان میدهد که گال شدید بیماریای با پیامدهای بالقوه جدی است که نیازمند شناسایی زودهنگام، درمان ترکیبی و مراقبت چندبخشی است.
بحث و بررسی
یکی از یافتههای کلیدی این مطالعه، تأخیر قابلتوجه در تشخیص گال شدید بهویژه در فرم نروژی یا پوستهدار است. این تأخیر که در برخی موارد تا چندین ماه به طول انجامیده، میتواند به گسترش گسترده بیماری در محیطهای تجمعی مانند مراکز نگهداری سالمندان یا بیمارستانها منجر شود. یکی از عوامل اصلی این تأخیر، ظاهر غیراختصاصی ضایعات و شباهت آن با بیماریهای التهابی مزمن پوست مانند پسوریازیس یا اگزما است. در اغلب موارد، گال شدید بهدرستی در معاینههای اولیه تشخیص داده نشده و بیماران بهاشتباه با داروهای ضدالتهاب تحت درمان قرار گرفتهاند.
استفاده نادرست از کورتیکواستروئیدها پیش از تشخیص قطعی، یکی از موارد نگرانکننده در این مطالعه بود. در بیش از دو سوم بیماران، داروهای کورتونی موضعی یا سیستمیک تجویز شده بودند که نه تنها باعث بهبود موقت ظاهری شده، بلکه در مواردی موجب کاهش پاسخ ایمنی موضعی و در نتیجه تسریع رشد و گسترش انگل شده بود. این مسئله در فرم نروژی بیماری بهوضوح دیده شد که مصرف کورتیکواستروئیدها با شدت بیشتر ضایعات و افزایش تراکم مایت همراه بود.
یافتههای مطالعه نشان میدهد که شناخت دقیق و بهموقع گال شدید توسط پزشکان نقش مهمی در کنترل بیماری دارد. در بسیاری از موارد، علائم کلیدی مانند خارش منتشر مقاوم به درمان، ضایعات هیپرکراتوتیک در نواحی غیرمعمول و تماس با افراد مبتلا نادیده گرفته شده است. اهمیت بالای تشخیص بالینی با تکیه بر الگوی ضایعات و سابقه تماس، و استفاده مناسب از ابزارهایی چون درموسکوپی و خراش پوستی باید بیشتر مورد تأکید قرار گیرد.
در مقایسه با مطالعات انجامشده در کشورهای دیگر بهویژه استرالیا، تفاوتهای قابلتوجهی در ویژگیهای دموگرافیک بیماران مشاهده شد. در حالی که در استرالیا بیشتر بیماران مبتلا به گال شدید از جمعیت بومی با سطح پایین بهداشت فردی بودند، در این مطالعه، اکثر بیماران سالمند، ناتوان یا دارای بیماری زمینهای بودند که در مراکز نگهداری زندگی میکردند یا شرایط اجتماعی-اقتصادی ضعیفی داشتند. این تفاوتها اهمیت بومیسازی سیاستهای پیشگیری و درمان را دوچندان میکند.
با توجه به خطر بالای انتقال گال در محیطهای بسته، آموزش هدفمند کارکنان مراکز سالمندان و پرسنل درمانی در شناسایی زودهنگام ضایعات، رعایت اصول بهداشتی و استفاده از تجهیزات محافظتی ضروری است. آگاهیرسانی به بیماران و خانوادهها درباره علائم بیماری، راههای انتقال و لزوم درمان کامل نیز از ارکان اساسی کنترل بیماری بهشمار میرود.
از سوی دیگر، نبود پروتکل درمانی استاندارد برای گال شدید در فرانسه و بسیاری از کشورهای اروپایی، منجر به تنوع در رویکردهای درمانی و در برخی موارد تجویزهای ناهماهنگ شده است. نتایج این مطالعه بر ضرورت تدوین دستورالعملهای مشخص درمانی بر پایه شواهد بالینی تأکید دارد. این پروتکلها میتوانند شامل تعداد و فواصل دوزهای ایورمکتین، استفاده همزمان از درمان موضعی، و راهبردهای ضدعفونی محیطی باشند.
در مجموع، گال شدید بیماریای است که در صورت تأخیر در تشخیص و درمان نادرست، میتواند با پیامدهای جدی همراه باشد. یافتههای این مطالعه میتواند مبنای اقدامات اصلاحی در نظام سلامت، آموزشهای پزشکی و سیاستگذاریهای بهداشت عمومی قرار گیرد.
نتیجهگیری
نتایج این مطالعه نشان میدهد که گال شدید، بهویژه در شکلهای نروژی و منتشر، عمدتاً در بیماران سالمند، ناتوان و دارای بیماریهای زمینهای مشاهده میشود. این گروه از بیماران به دلیل شرایط جسمی و اجتماعی خاص خود، در معرض خطر بالاتری برای ابتلا و انتقال بیماری قرار دارند. همچنین، زندگی در مراکز مراقبتی و شرایط بهداشتی نامطلوب، زمینه را برای گسترش سریع بیماری در این جمعیت فراهم میکند.
یکی از چالشهای اصلی در مدیریت گال شدید، تأخیر قابلتوجه در تشخیص بیماری است. این تأخیر نه تنها موجب گسترش بیماری به دیگران میشود، بلکه با بروز عوارض پوستی و عفونی جدی برای بیمار نیز همراه است. استفاده نادرست از داروهای ضدالتهاب پیش از تشخیص قطعی و عدم توجه کافی به الگوهای بالینی مشخص، از عوامل مؤثر در این تأخیر بودهاند.
با توجه به تنوع در رویکردهای درمانی و نبود دستورالعملهای هماهنگ، نیاز فوری به تدوین و اجرای پروتکلهای استاندارد برای تشخیص و درمان گال شدید احساس میشود. این پروتکلها باید مبتنی بر شواهد علمی و تجربیات بالینی باشند و در سطح ملی و بینالمللی مورد استفاده قرار گیرند.
در نهایت، آموزش گسترده پزشکان، پرستاران و کارکنان مراکز مراقبتی در زمینه شناخت بالینی گال، شیوههای تشخیص، درمان صحیح و اصول کنترل انتقال، از ارکان اساسی پیشگیری و مدیریت مؤثر این بیماری است. همچنین ارتقای آگاهی عمومی درباره علائم و راههای پیشگیری از گال، به بهبود مراقبت از بیماران و کاهش بار ناشی از این بیماری واگیردار کمک خواهد کرد.

بدون دیدگاه