توجه: این یک مقاله علمی در مورد گال است، چنانچه نیازمند اطلاعات عمومی در مورد بیماری گال هستید، مطالعه مقاله ” گال چیست؟ ” پیشنهاد میشود.
چکیده (Abstract)
گال یکی از بیماریهای پوستی مسری است که با تماس مستقیم پوستی منتقل میشود و سالانه میلیونها نفر در سراسر جهان را مبتلا میسازد. علیرغم نقش قابل توجه عفونتهای انگلی در عفونتهای بیمارستانی، میزان توجه به گال در مقایسه با عفونتهای باکتریایی، ویروسی و قارچی کمتر است. این مرور نظاممند با هدف شناسایی عوامل خطر ابتلا به گال در محیطهای بیمارستانی انجام شده است. یافتهها نشان میدهند که عوامل فردی، شرایط بالینی بیماران و ویژگیهای محیطی بیمارستان، همگی در افزایش احتمال ابتلا به گال نقش دارند. نتایج این مطالعه میتواند به بهبود غربالگری و پیشگیری از انتقال بیمارستانی گال کمک کند.
مقدمه
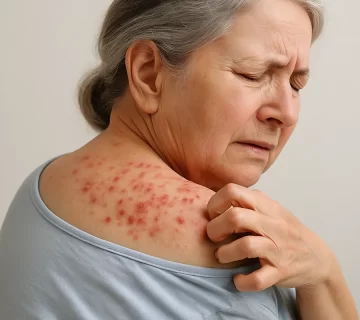
گال یک بیماری پوستی مسری ناشی از آلودگی به انگل Sarcoptes scabiei است که عمدتاً از طریق تماس نزدیک پوست به پوست منتقل میشود. این بیماری با علائمی مانند خارش شدید، ضایعات پوستی و گاهی عفونتهای ثانویه باکتریایی همراه است. علیرغم شیوع بالای این بیماری در سطح جهانی، اغلب به عنوان یک بیماری کماهمیت یا نادیدهگرفتهشده در محیطهای درمانی تلقی میشود.
بر اساس آمار منتشرشده، در سال ۲۰۱۷ بیش از ۱۷۵ میلیون نفر در سراسر جهان به گال مبتلا بودهاند. سازمان جهانی بهداشت نیز گال را در فهرست بیماریهای گرمسیری نادیدهگرفتهشده قرار داده است. این آمار و طبقهبندی نشاندهنده بار قابل توجه اجتماعی، بهداشتی و اقتصادی ناشی از این بیماری است که بهویژه در جوامع با دسترسی محدود به خدمات درمانی بیشتر نمود مییابد.
یکی از چالشهای مهم در کنترل گال در محیطهای بیمارستانی، تأخیر در تشخیص آن به دلیل علائم غیراختصاصی و متنوع بیماری است. این تأخیر میتواند منجر به انتقال سریع بیماری در محیطهای بسته مانند خانههای سالمندان، بیمارستانها و مراکز مراقبت طولانیمدت شود. مطالعات گذشته نشان دادهاند که حتی در هر اپیدمی کوچک در بیمارستان، دهها بیمار و کارمند به گال مبتلا میشوند که این امر به شدت کیفیت خدمات درمانی و ایمنی بیمار را تهدید میکند.
با توجه به پیچیدگیهای تشخیص و پیشگیری از گال در بیمارستانها، شناسایی دقیق عوامل خطر مؤثر بر انتقال این بیماری ضروری است. مرور نظاممند مطالعات مرتبط میتواند به درک بهتر این عوامل کمک کرده و راهکارهایی برای غربالگری هدفمند، پیشگیری مؤثر و کنترل اپیدمیهای بیمارستانی ارائه دهد.
روششناسی مطالعه
این مطالعه بهصورت مرور نظاممند و براساس دستورالعملهای استاندارد PRISMA طراحی و اجرا شد. فرایند ثبت اولیه مطالعه در پایگاه PROSPERO با کد CRD42023363278 انجام شد. هدف از این مرور نظاممند، شناسایی و تحلیل عوامل خطر مرتبط با ابتلا به گال در محیطهای بیمارستانی از طریق بررسی مطالعات منتشرشده بود.
فرایند جستجوی منابع علمی در سه پایگاه بینالمللی شامل PubMed، Embase و CINAHL و همچنین چهار پایگاه داده داخلی کشور کره جنوبی شامل DBpia، KISS، RISS و Science ON صورت گرفت. بهمنظور افزایش دقت، از ترکیب واژگان کلیدی مرتبط با “گال”، “عوامل خطر” و “محیط بیمارستانی” استفاده شد. همچنین برای حذف مطالعات مرتبط با حیوانات، از کلیدواژههای کنترلی نیز بهره گرفته شد. در کنار پایگاههای رسمی، جستجوی تکمیلی از طریق Google Scholar انجام پذیرفت.
معیارهای ورود به مطالعه شامل مقالاتی بودند که (الف) به بررسی عوامل خطر گال در محیطهای بیمارستانی پرداخته بودند، (ب) طراحی کمی داشته و از برآوردهای آماری با فاصله اطمینان ۹۵ درصد استفاده کرده بودند، و (پ) به زبان انگلیسی یا کرهای منتشر شده بودند. معیارهای خروج شامل مقالات کیفی، مقالات مروری، پروتکلها، چکیدههای کنفرانسی، نامهها، پوسترها، پایاننامهها و مقالاتی بودند که فاقد دادههای آماری معتبر برای تعیین عوامل خطر بودند.
برای ارزیابی کیفیت مطالعات واردشده، از ابزارهای ارزیابی Joanna Briggs Institute (JBI) استفاده شد. این ابزارها متناسب با نوع طراحی مطالعه (مقطعی، مورد-شاهدی یا کوهورت) به کار گرفته شدند و مواردی نظیر نحوه انتخاب شرکتکنندگان، کنترل متغیرهای مداخلهگر، روشهای اندازهگیری، و تحلیل آماری را مورد بررسی قرار دادند. ارزیابی کیفیت توسط دو نویسنده مستقل انجام شد و در موارد اختلاف، تصمیم نهایی با مشارکت نویسنده سوم گرفته شد.
در مجموع، پس از طی مراحل غربالگری، بررسی متن کامل و ارزیابی کیفیت، ۱۲ مطالعه واجد شرایط برای ورود به مرور نظاممند انتخاب شدند. این مطالعات دادههای متنوعی در زمینه ریسک فاکتورهای فردی و بالینی مرتبط با بروز گال در محیطهای بیمارستانی ارائه کردهاند.
نتایج مرور نظاممند
ویژگیهای مطالعات بررسیشده
در این مرور نظاممند، دوازده مطالعه با طراحیهای مختلف مورد بررسی قرار گرفتند. از میان این مطالعات، پنج مطالعه دارای طراحی مورد-شاهدی، چهار مطالعه مقطعی و سه مطالعه بهصورت گذشتهنگر بودند. این تنوع در طراحی مطالعات امکان تحلیل جامعتری از عوامل خطر ابتلا به گال در محیطهای درمانی را فراهم کرد.
از نظر محل انجام مطالعات، شش مطالعه بر بیماران بستری، دو مطالعه بر بیماران سرپایی و چهار مطالعه بر محیطهای بیمارستانی با تنظیمات نامشخص تمرکز داشتند. این موضوع نشان میدهد که گال میتواند در شرایط مختلف درمانی شیوع یابد و فقط به واحدهای بستری محدود نیست.
از منظر پراکندگی جغرافیایی، بیشتر مطالعات (ده مورد از دوازده مطالعه) در کشورهای منطقه آسیا-پاسیفیک از جمله کره جنوبی، پاکستان، تایوان و ترکیه انجام شده بودند. تنها دو مطالعه در کشورهای اروپایی و آمریکایی صورت گرفته بود که نشاندهنده تمرکز پژوهشها بر مناطق با بار بیماری بالاتر است.
در خصوص نرخ شیوع، مطالعات مختلف ارقام متفاوتی را گزارش کردهاند. در برخی از مراکز، شیوع گال تا حدود ۳۸ درصد نیز گزارش شده، در حالی که در دیگر موارد، درصد شیوع کمتر بوده است. یکی از مطالعات حتی نشان داد که نزدیک به نیمی از بیمارستانهای مورد بررسی دچار شیوع گال شدهاند که اهمیت موضوع را بهویژه در مراکز مراقبتی بلندمدت برجسته میکند.
عوامل خطر (ریسک فاکتورها)
بر اساس تحلیل محتوای دوازده مطالعه منتخب، عوامل خطر مرتبط با ابتلا به گال به دو دسته کلی تقسیم شدند: عوامل فردی و عوامل بالینی.
عوامل فردی
عوامل فردی شامل مشخصههایی بودند که به ویژگیهای شخصی و سبک زندگی بیماران مربوط میشدند و در چهار گروه اصلی طبقهبندی شدند:
- جمعیتشناختی: مرد بودن، سن بالا یا میانسالی، نژاد آسیایی یا بومی، و سطح تحصیلات پایین از جمله عواملی بودند که در برخی مطالعات بهعنوان ریسک فاکتور شناخته شدند.
- اقتصادی: وضعیت اقتصادی نامطلوب، بیکاری، داشتن بیمههای کمپوشش مانند Medicaid یا حتی نداشتن بیمه، همگی با افزایش احتمال ابتلا به گال همراه بودند.
- محل سکونت: زندگی در خانه سالمندان، سابقه اقامت در مراکز مراقبت طولانیمدت، بیخانمانی، سکونت در مناطق روستایی یا شهری با شرایط بهداشتی پایین، و زندگی در محیطهای پرجمعیت مانند خوابگاههای نظامی، همگی از جمله عوامل خطر قابل توجه بودند.
- رفتاری: رفتارهای غیربهداشتی از جمله حمامنرفتن منظم، تعویض کم لباس، بهداشت شخصی پایین و اشتراک وسایل شخصی مانند تخت، حوله یا لباس با دیگران، بهعنوان ریسک فاکتور در چندین مطالعه گزارش شدهاند.
عوامل بالینی
عوامل بالینی به وضعیت سلامت و شرایط بستری بیماران در محیط درمانی مربوط میشدند:
- ویژگیهای فردی بالینی: بیماران با وضعیت حرکتی خاص (از جمله توانایی حرکت در بخش یا برعکس، بستری بودن بهمدت طولانی)، داشتن کاتتر، نمره بالای شاخص APACHE II، و شدت بیشتر بیماری، بیشتر در معرض ابتلا به گال قرار داشتند.
- علائم تماس: تماس نزدیک با افراد دارای علائم خارش یا زندگی مشترک با اعضای خانوادهای که دچار خارش پوستی بودند، بهعنوان عامل مهم در انتقال بیماری شناسایی شد.
- محیط بیمارستان: بیمارانی که در بخشهای مراقبت ویژه یا مراکز مراقبت طولانیمدت بستری بودند، در معرض خطر بالاتری قرار داشتند. همچنین، نبود معاینه پوستی هنگام پذیرش، نبود اقدامات پیشگیرانه منظم برای کنترل گال، و استفادهنکردن از تجهیزات حفاظت فردی توسط کارکنان بیمارستان نیز از جمله عوامل مؤثر در انتقال بیمارستانی گال بودند.
یافتههای این بخش، ابعاد مختلفی از ریسک فاکتورهای مرتبط با گال در محیطهای بیمارستانی را روشن میسازد و زمینه را برای طراحی راهکارهای پیشگیرانه فراهم میکند.
بحث و بررسی
یافتههای حاصل از این مرور نظاممند نشان میدهد که ابتلا به گال در محیطهای بیمارستانی تحت تأثیر مجموعهای از عوامل فردی و بالینی قرار دارد که در تعامل با یکدیگر میتوانند به بروز اپیدمیهای بیمارستانی منجر شوند. این نتایج با مطالعات پیشین در جوامع مختلف همراستا هستند و بر ماهیت چندعلتی و پیچیده انتقال گال تأکید دارند.
در خصوص عوامل فردی، مشخص شد که ویژگیهای جمعیتشناختی نظیر جنسیت، سن و سطح تحصیلات، و نیز فاکتورهای اقتصادی مانند بیکاری، فقر و نداشتن بیمه، تأثیر بسزایی در افزایش احتمال ابتلا دارند. این یافتهها با مطالعات انجامشده در کشورهایی چون اتیوپی، پاکستان و برزیل نیز مطابقت دارد که در آنها نشان داده شده است افراد با درآمد پایین و سطح سواد کمتر به علت آگاهی کمتر نسبت به اصول بهداشتی و عدم دسترسی کافی به خدمات درمانی، بیشتر در معرض ابتلا قرار دارند.
از سوی دیگر، نوع مراجعه بیماران به مراکز درمانی نیز در نوع عوامل خطر مؤثر است. در بیماران سرپایی، بیشتر عوامل رفتاری و بهداشتی مانند شستوشوی نامنظم، تعویض کم لباس و تماس با افراد آلوده دیده میشود. در مقابل، در بیماران بستری، عواملی نظیر شدت بیماری، بستری طولانیمدت، استفاده از کاتتر و وابستگی به مراقبتهای پرستاری بیشتر نقش دارند. این تفاوتها بیانگر لزوم طراحی مداخلات متناسب با نوع مراجعه و شرایط بالینی بیماران است.
یکی از نکات مهمی که از این مرور نظاممند استخراج میشود، اهمیت غربالگری دقیق بیمارانی است که از مراکز تجمعی مانند خانههای سالمندان، آسایشگاهها یا مراکز نگهداری طولانیمدت به بیمارستان منتقل میشوند. این بیماران بهعلت زندگی در محیطهای بسته و تماس مداوم با سایر افراد، در معرض انتقال خاموش بیماری قرار دارند. بررسی وضعیت پوستی این بیماران در زمان پذیرش، میتواند نقش مهمی در جلوگیری از گسترش بیماری ایفا کند.
علاوه بر این، نتایج نشان میدهد که کمتوجهی به استفاده از تجهیزات حفاظتی توسط کادر درمان، بهویژه در مواجهه با بیماران مشکوک، از جمله عوامل مهم در انتقال بیمارستانی گال است. آموزش مستمر کارکنان در زمینه رعایت اصول بهداشتی، استفاده صحیح از دستکش، گان و دیگر وسایل حفاظت فردی، و نیز آموزش بیماران درباره راههای پیشگیری از انتقال، از ارکان اصلی کنترل بیماری محسوب میشود.
در مجموع، این مرور نظاممند نه تنها عوامل خطر کلیدی را شناسایی میکند، بلکه بر لزوم اجرای سیاستهای دقیق پیشگیری و غربالگری در محیطهای درمانی، بهویژه در بخشهای پرخطر مانند بخش مراقبت ویژه و مراکز نگهداری بلندمدت، تأکید دارد. این یافتهها میتواند مبنایی برای طراحی برنامههای مداخلهای و تدوین پروتکلهای کنترل عفونت در سطح بیمارستانی باشد.
نتیجهگیری
گال در محیطهای بیمارستانی یک تهدید چندوجهی محسوب میشود که عوامل فردی و بالینی متعددی در بروز و گسترش آن نقش دارند. از یک سو، شرایط اقتصادی-اجتماعی نامطلوب، بهداشت فردی ضعیف و سوابق زندگی در مراکز تجمعی، و از سوی دیگر، وضعیت بالینی بیماران نظیر شدت بیماری، بستری طولانیمدت، و تماس نزدیک با افراد آلوده، همگی به افزایش خطر ابتلا به گال منجر میشوند. این ترکیب از عوامل باعث میشود که کنترل و پیشگیری از گال در بیمارستانها نیازمند رویکردی جامع و چندلایه باشد.
تشخیص زودهنگام بیماری بهویژه در بیماران دارای عوامل خطر شناختهشده، نقشی حیاتی در جلوگیری از انتقال بیمارستانی گال دارد. استفاده از چکلیستها و پرسشنامههای غربالگری در زمان پذیرش بیماران، بهویژه در بخشهای پرخطر مانند خانههای سالمندان، میتواند به شناسایی سریعتر موارد مشکوک کمک کند.
با توجه به یافتههای این مرور نظاممند، توسعه ابزارهای غربالگری مبتنی بر ریسک فاکتورهای مشخصشده، همراه با آموزش هدفمند به کارکنان بهداشتی و بیماران، از اقدامات کلیدی برای کاهش شیوع گال در محیطهای درمانی است. این اقدامات میتوانند در قالب سیاستهای کنترل عفونت و برنامههای پیشگیری در بیمارستانها و مراکز مراقبت سلامت گنجانده شوند تا از انتقال خاموش بیماری جلوگیری شود و کیفیت مراقبتهای ارائهشده ارتقاء یابد.

بدون دیدگاه