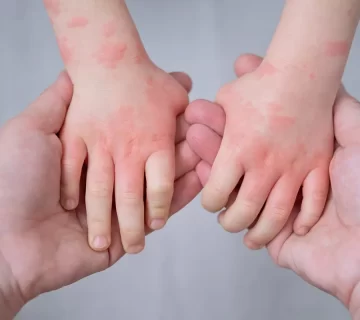
پسوریازیس یک بیماری پوستی مزمن و غیرعفونی است که به دلیل اختلال در سیستم ایمنی بدن ایجاد میشود. در این بیماری، سلولهای پوستی با سرعتی بسیار بیشتر از حد طبیعی تکثیر میشوند و این امر منجر به تشکیل لایههای ضخیم و پوستهدار روی پوست میگردد. این لایهها معمولاً به صورت پلاکهای قرمز رنگ با پوستههای سفید یا نقرهای ظاهر میشوند و ممکن است با خارش، درد یا سوزش همراه باشند. پسوریازیس میتواند در هر سنی، از جمله کودکان، رخ دهد و بر کیفیت زندگی فرد تأثیر بگذارد.
اهمیت موضوع
پسوریازیس در کودکان اگرچه کمتر شایع است، اما میتواند تأثیرات قابل توجهی بر سلامت جسمی و روانی آنها داشته باشد. کودکان مبتلا به پسوریازیس ممکن است با مشکلاتی مانند خارش شدید، درد، و حتی مسائل اجتماعی مانند کاهش اعتماد به نفس مواجه شوند. علاوه بر این، تشخیص و درمان به موقع این بیماری میتواند به کنترل علائم و بهبود کیفیت زندگی کودک کمک کند. با توجه به شیوع این بیماری در کودکان و تأثیرات آن، بررسی علل، علائم، و روشهای درمانی پسوریازیس در این گروه سنی از اهمیت ویژهای برخوردار است.
علل و عوامل خطر
علل ژنتیکی
ژنتیک نقش مهمی در ابتلا به پسوریازیس ایفا میکند. مطالعات نشان دادهاند که اگر یکی از والدین به پسوریازیس مبتلا باشد، احتمال ابتلای کودک حدود ۱۰ درصد است. این احتمال در صورتی که هر دو والد به این بیماری مبتلا باشند، به ۵۰ درصد یا بیشتر افزایش مییابد. برخی ژنهای خاص نیز با افزایش خطر ابتلا به پسوریازیس مرتبط هستند، اگرچه این بیماری به طور کامل وابسته به ژنتیک نیست و عوامل محیطی نیز در بروز آن نقش دارند.
سیستم ایمنی
پسوریازیس یک بیماری خودایمنی است، به این معنی که سیستم ایمنی بدن به اشتباه به سلولهای سالم پوست حمله میکند. در این بیماری، سلولهای T (نوعی از گلبولهای سفید خون) فعالتر از حد طبیعی میشوند و باعث افزایش سرعت تکثیر سلولهای پوستی میگردند. این فرآیند منجر به تشکیل پلاکهای پسوریازیس میشود. اختلال در سیستم ایمنی میتواند به دلیل عوامل ژنتیکی یا محیطی ایجاد شود.
محرکهای محیطی
علاوه بر عوامل ژنتیکی و سیستم ایمنی، برخی عوامل محیطی نیز میتوانند باعث شروع یا تشدید پسوریازیس در کودکان شوند. این محرکها شامل:
- عفونتها: عفونتهای ویروسی یا باکتریایی، به ویژه گلودرد استرپتوکوکی، میتوانند محرک شروع پسوریازیس در کودکان باشند.
- استرس: استرس روانی و جسمی میتواند باعث تشدید علائم پسوریازیس شود.
- آسیب پوستی: خراشها، بریدگیها، یا آفتاب سوختگی میتوانند منجر به ایجاد ضایعات جدید در پوست شوند (پدیده کوبنر).
- آبوهوای سرد: هوای سرد و خشک زمستان میتواند باعث خشکی پوست و تشدید علائم پسوریازیس شود.
- چاقی: اضافه وزن و چاقی میتوانند خطر ابتلا به پسوریازیس را افزایش دهند، به ویژه در چینهای پوستی.
با شناسایی و کنترل این محرکها، میتوان به کاهش علائم و بهبود کیفیت زندگی کودکان مبتلا به پسوریازیس کمک کرد.
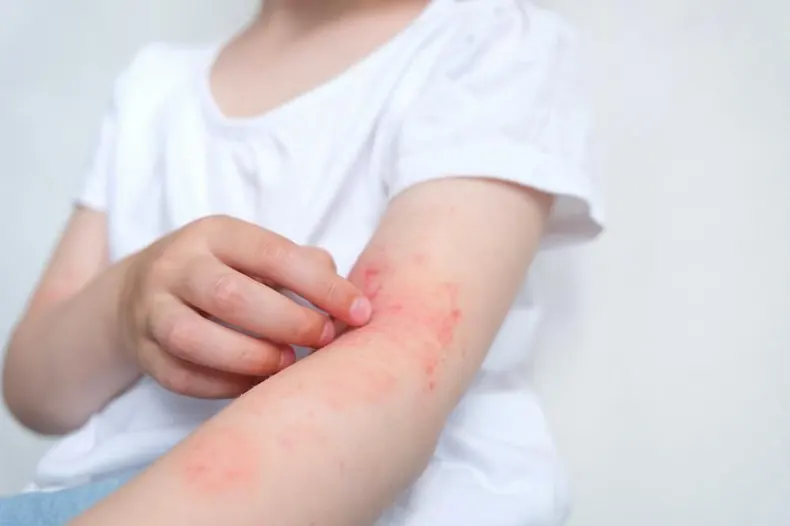
علائم و انواع پسوریازیس در کودکان
علائم شایع
پسوریازیس در کودکان میتواند با علائم مختلفی همراه باشد که بسته به نوع بیماری و شدت آن متفاوت است. برخی از شایعترین علائم عبارتند از:
- پلاکهای قرمز و پوستهدار: این پلاکها معمولاً روی پوست ظاهر میشوند و با پوستههای سفید یا نقرهای پوشیده شدهاند. این پلاکها ممکن است در نواحی مانند زانوها، آرنجها، پوست سر، و نیمه بالایی بدن دیده شوند.
- خارش و درد: پلاکها ممکن است باعث خارش شدید، درد یا حتی سوزش شوند، که میتواند برای کودکان بسیار آزاردهنده باشد.
- خشکی پوست: پوست ممکن است بسیار خشک شود و ترک بخورد، که گاهی منجر به خونریزی میشود.
- تغییرات ناخن: ناخنهای دست و پا ممکن است ضخیم شده، دچار فرورفتگیهای کوچک (حفرههای ناخن) شوند یا حتی از بستر ناخن جدا شوند.
- قرمزی در چینهای پوستی: در برخی موارد، قرمزی و التهاب در چینهای پوستی مانند زیر بغل، کشاله ران، یا پشت زانو دیده میشود.
انواع پسوریازیس
پسوریازیس در کودکان میتواند به اشکال مختلفی ظاهر شود. برخی از انواع شایع آن عبارتند از:
پسوریازیس پلاکی:
- شایعترین نوع پسوریازیس در کودکان و بزرگسالان.
- مشخصه آن پلاکهای قرمز و پوستهدار است که معمولاً روی زانوها، آرنجها، پوست سر، و کمر ظاهر میشوند.
- این پلاکها ممکن است خارشدار و دردناک باشند.
پسوریازیس قطرهای (گوتات):
- این نوع پسوریازیس بیشتر در کودکان و نوجوانان دیده میشود.
- مشخصه آن ضایعات کوچک و قطرهای شکل است که به صورت ناگهانی روی پوست ظاهر میشوند.
- اغلب پس از عفونتهایی مانند گلودرد استرپتوکوکی رخ میدهد.
پسوریازیس پوست سر:
- این نوع پسوریازیس به طور خاص پوست سر را درگیر میکند.
- علائم شامل پوستهریزی شدید، قرمزی، و خارش پوست سر است.
- ممکن است با شوره سر شدید اشتباه گرفته شود.
پسوریازیس معکوس:
- این نوع پسوریازیس در چینهای پوستی مانند زیر بغل، کشاله ران، و زیر سینه ظاهر میشود.
- ضایعات معمولاً قرمز، صاف، و براق هستند و ممکن است با تعریق و اصطکاک تشدید شوند.
پسوریازیس پوسچولار:
- این نوع نادر از پسوریازیس با ظهور تاولهای چرکی روی پوست همراه است.
- ممکن است در دستها و پاها یا به صورت گسترده در بدن ظاهر شود.
- در کودکان کمتر شایع است، اما در صورت بروز نیاز به درمان فوری دارد.
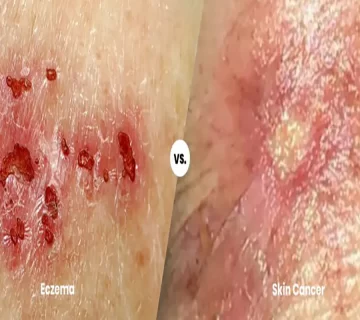
تفاوت پسوریازیس با اگزما
پسوریازیس و اگزما دو بیماری پوستی شایع در کودکان هستند که ممکن است علائم مشابهی داشته باشند، اما تفاوتهای کلیدی بین آنها وجود دارد:
ظاهر ضایعات:
- پسوریازیس: پلاکهای قرمز با پوستههای سفید یا نقرهای.
- اگزما: پوست قرمز، خشک، و ترکخورده بدون پوستههای ضخیم.
محل ضایعات:
- پسوریازیس: بیشتر در زانوها، آرنجها، و پوست سر.
- اگزما: بیشتر در چینهای پوستی مانند پشت زانو و داخل آرنج.
خارش:
- پسوریازیس: خارش ممکن است وجود داشته باشد، اما معمولاً خفیفتر از اگزما است.
- اگزما: خارش شدید و اغلب غیرقابل تحمل.
علت:
- پسوریازیس: یک بیماری خودایمنی.
- اگزما: اغلب ناشی از حساسیت یا تحریک پوستی.
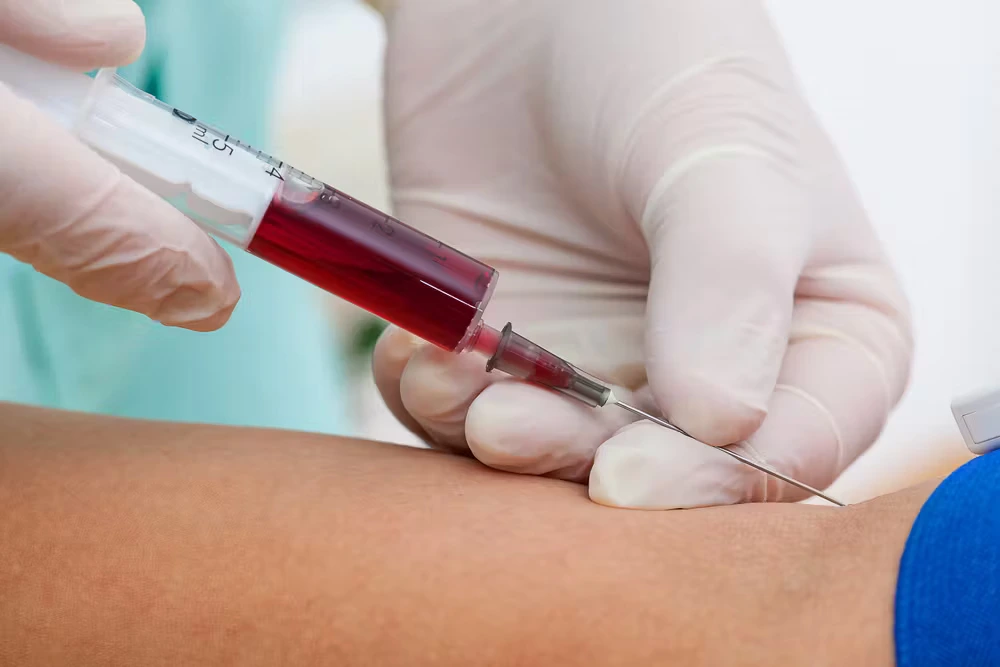
تشخیص پسوریازیس در کودکان
معاینه بالینی
تشخیص پسوریازیس در کودکان معمولاً با معاینه بالینی توسط پزشک آغاز میشود. پزشک پوست کودک را به دقت بررسی میکند تا علائمی مانند پلاکهای قرمز، پوستهریزی، و تغییرات ناخن را شناسایی کند. در برخی موارد، پزشک ممکن است از والدین درباره سابقه خانوادگی پسوریازیس یا سایر بیماریهای خودایمنی سؤال کند.
تستهای تشخیصی
در مواردی که تشخیص قطعی نباشد، پزشک ممکن است از تستهای تشخیصی استفاده کند:
- بیوپسی پوست: در این روش، نمونه کوچکی از پوست برداشته شده و زیر میکروسکوپ بررسی میشود. این تست میتواند به تأیید تشخیص پسوریازیس کمک کند.
- آزمایش خون: در برخی موارد، آزمایش خون برای بررسی عفونتهای استرپتوکوکی یا سایر عوامل محرک انجام میشود.
تشخیص افتراقی
تشخیص پسوریازیس در کودکان ممکن است با سایر بیماریهای پوستی اشتباه گرفته شود. برخی از این بیماریها عبارتند از:
- اگزما: اگزما معمولاً با خارش شدید و پوست خشک همراه است، اما پوستههای ضخیم مانند پسوریازیس ندارد.
- عفونتهای قارچی: عفونتهای قارچی مانند کرم حلقوی ممکن است باعث ایجاد ضایعات قرمز و پوستهدار شوند، اما معمولاً با درمان ضدقارچ بهبود مییابند.
- درماتیت سبورئیک: این بیماری پوستی نیز باعث پوستهریزی و قرمزی پوست میشود، اما بیشتر در نواحی چرب پوست مانند صورت و پوست سر دیده میشود.
تشخیص دقیق پسوریازیس برای انتخاب روش درمانی مناسب ضروری است. در صورت شک به پسوریازیس، مراجعه به متخصص پوست کودکان توصیه میشود.
روشهای درمان و کنترل پسوریازیس
درمانهای موضعی
درمانهای موضعی اولین خط درمان برای پسوریازیس خفیف تا متوسط در کودکان هستند. این درمانها شامل کرمها، پمادها، و لوسیونهایی هستند که مستقیماً روی پوست اعمال میشوند. برخی از رایجترین درمانهای موضعی عبارتند از:
- کورتیکواستروئیدهای موضعی: این داروها به کاهش التهاب و خارش کمک میکنند و در اشکال مختلفی مانند کرم، پماد، یا لوسیون موجود هستند. برای کودکان معمولاً از کورتیکواستروئیدهای با قدرت کم تا متوسط استفاده میشود.
- مشتقات ویتامین D: کرمها یا پمادهای حاوی ویتامین D (مانند کلسیپوتریول) به کاهش تکثیر سلولهای پوستی و بهبود پوستهریزی کمک میکنند.
- تار: محصولات حاوی تار (مانند شامپو یا کرم) به کاهش پوستهریزی و التهاب پوست کمک میکنند. این روش درمانی به ویژه برای پسوریازیس پوست سر مفید است.
- مرطوبکنندهها: استفاده منظم از مرطوبکنندهها به کاهش خشکی پوست و بهبود سد پوستی کمک میکند.
نور درمانی
نور درمانی (فوتوتراپی) یکی از روشهای مؤثر برای کنترل پسوریازیس در کودکان است. در این روش، پوست کودک در معرض نور ماوراء بنفش (UV) قرار میگیرد، که به کاهش التهاب و کند کردن تکثیر سلولهای پوستی کمک میکند. انواع نور درمانی شامل:
- نور UVB: این نوع نور درمانی به طور گسترده برای کودکان استفاده میشود و معمولاً عوارض جانبی کمتری دارد.
- PUVA: در این روش، کودک دارویی به نام پسورالن مصرف میکند و سپس در معرض نور UVA قرار میگیرد. این روش برای کودکان کمتر استفاده میشود و نیاز به نظارت دقیق دارد.
نور درمانی باید تحت نظارت پزشک انجام شود تا از عوارض جانبی مانند آفتاب سوختگی یا افزایش خطر سرطان پوست جلوگیری شود.
داروهای سیستمیک
در موارد شدید پسوریازیس که به درمانهای موضعی یا نور درمانی پاسخ نمیدهند، ممکن است از داروهای سیستمیک استفاده شود. این داروها به صورت خوراکی یا تزریقی تجویز میشوند و شامل:
- متوتروکسات: این دارو سیستم ایمنی را سرکوب میکند و به کاهش التهاب و تکثیر سلولهای پوستی کمک میکند. با این حال، ممکن است عوارض جانبی جدی داشته باشد و نیاز به نظارت دقیق دارد.
- داروهای بیولوژیک: این داروها (مانند اتانرسپت و آدالیموماب) به طور خاص بخشهایی از سیستم ایمنی را که در پسوریازیس نقش دارند، هدف قرار میدهند. داروهای بیولوژیک معمولاً برای کودکان با پسوریازیس شدید استفاده میشوند.
تغییرات سبک زندگی
تغییرات سبک زندگی میتواند به کنترل علائم پسوریازیس و بهبود کیفیت زندگی کودکان کمک کند. برخی از این تغییرات عبارتند از:
- استفاده از مرطوبکنندهها: مرطوبکنندهها به کاهش خشکی و خارش پوست کمک میکنند و باید به طور منظم استفاده شوند.
- رژیم غذایی سالم: رژیم غذایی متعادل و کمچرب میتواند به کنترل علائم پسوریازیس کمک کند. برخی مطالعات نشان میدهند که رژیمهای کم گلوتن یا رژیم مدیترانهای ممکن است مفید باشند.
- مدیریت استرس: استرس میتواند باعث تشدید پسوریازیس شود. تکنیکهای آرامسازی مانند یوگا، مدیتیشن، یا ورزش منظم میتواند به کاهش استرس کمک کند.
درمانهای جایگزین
برخی خانوادهها از درمانهای طبیعی برای کنترل علائم پسوریازیس استفاده میکنند. با این حال، اثربخشی این روشها به طور علمی ثابت نشده است و قبل از استفاده باید با پزشک مشورت شود. برخی از این روشها عبارتند از:
- آلوئه ورا: ژل آلوئه ورا ممکن است به کاهش التهاب و خارش پوست کمک کند.
- زردچوبه: زردچوبه دارای خواص ضدالتهابی است و ممکن است به کاهش علائم پسوریازیس کمک کند.
- روغن درخت چای: این روغن ممکن است به کاهش التهاب و عفونتهای پوستی کمک کند.

حمایت روانی و اجتماعی
تأثیر پسوریازیس بر سلامت روان کودکان
پسوریازیس میتواند تأثیرات عمیقی بر سلامت روان کودکان داشته باشد. کودکان مبتلا به پسوریازیس ممکن است با مشکلاتی مانند:
- کاهش اعتماد به نفس: ضایعات پوستی ممکن باعث شود کودک احساس خجالت یا شرم کند، به ویژه اگر در نواحی قابل مشاهده مانند صورت یا دستها باشد.
- اضطراب و افسردگی: خارش و درد مداوم، همراه با نگرانی درباره ظاهر، میتواند باعث اضطراب یا افسردگی در کودکان شود.
- مشکلات اجتماعی: کودکان ممکن است از فعالیتهای اجتماعی مانند ورزش یا بازی با دوستان اجتناب کنند، که میتواند منجر به انزوا و کاهش کیفیت زندگی شود.
نقش خانواده
خانواده نقش کلیدی در حمایت از کودکان مبتلا به پسوریازیس دارد. برخی از راههای حمایت خانواده عبارتند از:
- آموزش درباره بیماری: والدین باید درباره پسوریازیس و روشهای کنترل آن اطلاعات کافی داشته باشند تا بتوانند به کودک خود کمک کنند.
- حمایت عاطفی: گوش دادن به نگرانیهای کودک و ایجاد محیطی امن و حمایتی میتواند به کاهش اضطراب و بهبود روحیه کودک کمک کند.
- تشویق به مشارکت اجتماعی: خانوادهها باید کودک را تشویق کنند تا در فعالیتهای اجتماعی شرکت کند و از انزوا جلوگیری کنند.
گروههای حمایتی
گروههای حمایتی میتوانند به کودکان و خانوادهها کمک کنند تا با چالشهای پسوریازیس کنار بیایند. این گروهها شامل:
- گروههای حمایتی محلی: برخی سازمانها و بیمارستانها گروههای حمایتی برای کودکان مبتلا به پسوریازیس و خانوادههای آنها تشکیل میدهند.
- گروههای آنلاین: انجمنها و وبسایتهای آنلاین میتوانند به خانوادهها کمک کنند تا با دیگران در موقعیت مشابه ارتباط برقرار کنند و تجربیات خود را به اشتراک بگذارند.
- مشاوره روانشناسی: در برخی موارد، مراجعه به روانشناس یا مشاور میتواند به کودک و خانواده کمک کند تا با تأثیرات روانی پسوریازیس کنار بیایند.

پیشگیری و مدیریت بلندمدت
اجتناب از محرکها
یکی از مهمترین راههای مدیریت پسوریازیس در کودکان، شناسایی و اجتناب از عوامل محرک است. برخی از این محرکها و راههای کاهش مواجهه با آنها عبارتند از:
- استرس: استرس روانی میتواند باعث تشدید علائم پسوریازیس شود. خانوادهها میتوانند با ایجاد محیطی آرام و استفاده از تکنیکهای آرامسازی مانند یوگا یا مدیتیشن به کاهش استرس کودک کمک کنند.
- عفونتها: عفونتهای ویروسی یا باکتریایی، به ویژه گلودرد استرپتوکوکی، میتوانند محرک پسوریازیس باشند. رعایت بهداشت فردی و درمان سریع عفونتها میتواند به پیشگیری از شعلهور شدن بیماری کمک کند.
- آسیب پوستی: خراشها، بریدگیها، یا آفتاب سوختگی میتوانند باعث ایجاد ضایعات جدید شوند. محافظت از پوست کودک با استفاده از لباسهای مناسب و کرمهای ضدآفتاب میتواند به کاهش این خطر کمک کند.
- هوای سرد و خشک: هوای سرد زمستان میتواند باعث خشکی پوست و تشدید علائم پسوریازیس شود. استفاده از مرطوبکنندههای هوا و مرطوبکنندههای پوستی میتواند به حفظ رطوبت پوست کمک کند.
پیگیری پزشکی
پسوریازیس یک بیماری مزمن است که نیاز به مدیریت طولانیمدت دارد. مراجعه منظم به پزشک برای بررسی وضعیت پوست و تنظیم برنامه درمانی ضروری است. برخی از نکات مهم در پیگیری پزشکی عبارتند از:
- معاینات دورهای: کودک باید به طور منظم توسط متخصص پوست معاینه شود تا پیشرفت بیماری و پاسخ به درمان بررسی شود.
- تطبیق درمان: در صورت نیاز، پزشک ممکن است دوز داروها یا نوع درمان را تغییر دهد تا بهترین نتیجه حاصل شود.
- پایش عوارض جانبی: برخی داروها، به ویژه داروهای سیستمیک، ممکن است عوارض جانبی داشته باشند. نظارت دقیق بر سلامت کودک و انجام آزمایشهای دورهای میتواند به پیشگیری از عوارض جدی کمک کند.
آموزش به کودک و خانواده
آموزش درباره بیماری و روشهای مدیریت آن برای کودک و خانواده بسیار مهم است. برخی از جنبههای کلیدی آموزش عبارتند از:
- درک بیماری: کودک و خانواده باید درباره علل، علائم، و روشهای کنترل پسوریازیس اطلاعات کافی داشته باشند.
- مدیریت درمان: خانوادهها باید نحوه استفاده صحیح از داروهای موضعی، نور درمانی، یا داروهای سیستمیک را بیاموزند.
- حمایت روانی: آموزش درباره تأثیرات روانی پسوریازیس و روشهای حمایت از کودک میتواند به بهبود کیفیت زندگی او کمک کند.
- تشویق به مشارکت: کودک باید تشویق شود تا در مدیریت بیماری خود مشارکت فعال داشته باشد، مثلاً با استفاده منظم از مرطوبکنندهها یا گزارش تغییرات پوستی به والدین.
نتیجهگیری
جمعبندی
پسوریازیس در کودکان یک بیماری پوستی مزمن است که میتواند تأثیرات قابل توجهی بر سلامت جسمی و روانی آنها داشته باشد. این بیماری به دلیل اختلال در سیستم ایمنی ایجاد میشود و با علائمی مانند پلاکهای قرمز و پوستهدار، خارش، و خشکی پوست همراه است. تشخیص زودهنگام و درمان مناسب میتواند به کنترل علائم و بهبود کیفیت زندگی کودک کمک کند. درمانهای موضعی، نور درمانی، و داروهای سیستمیک از جمله گزینههای درمانی هستند که بسته به شدت بیماری استفاده میشوند. علاوه بر درمان پزشکی، تغییرات سبک زندگی مانند استفاده از مرطوبکنندهها، رژیم غذایی سالم، و مدیریت استرس نیز نقش مهمی در کنترل بیماری دارند.
پیام نهایی
تشخیص زودهنگام و درمان مناسب پسوریازیس در کودکان از اهمیت ویژهای برخوردار است. خانوادهها باید با آگاهی از علائم و محرکهای بیماری، به کودک خود در مدیریت این بیماری کمک کنند. حمایت روانی و اجتماعی نیز برای بهبود اعتماد به نفس و کیفیت زندگی کودک ضروری است. با همکاری پزشک، خانواده، و جامعه، میتوان به کودکان مبتلا به پسوریازیس کمک کرد تا زندگی سالم و شادی داشته باشند.
10 سوال متداول درباره پسوریازیس در کودکان
پسوریازیس در کودکان چیست و چه علائمی دارد؟
پسوریازیس یک بیماری پوستی مزمن است که باعث ایجاد پلاکهای قرمز و پوستهدار روی پوست میشود. علائم شایع شامل خارش، خشکی پوست، و تغییرات ناخن است.
آیا پسوریازیس در کودکان مسری است؟
خیر، پسوریازیس یک بیماری غیرمسری است و از طریق تماس فیزیکی یا اشتراک وسایل منتقل نمیشود.
چه عواملی باعث تشدید پسوریازیس در کودکان میشوند؟
عوامل محرک شامل عفونتها (مانند گلودرد استرپتوکوکی)، استرس، آسیب پوستی، هوای سرد، و چاقی هستند.
آیا پسوریازیس در کودکان درمان قطعی دارد؟
پسوریازیس یک بیماری مزمن است و درمان قطعی ندارد، اما علائم آن با درمانهای مناسب قابل کنترل است.
چه درمانهایی برای پسوریازیس در کودکان وجود دارد؟
درمانها شامل کرمها و پمادهای موضعی، نور درمانی، داروهای سیستمیک، و تغییرات سبک زندگی مانند استفاده از مرطوبکنندهها و رژیم غذایی سالم هستند.
آیا پسوریازیس در کودکان بر روان آنها تأثیر میگذارد؟
بله، پسوریازیس میتواند باعث کاهش اعتماد به نفس، اضطراب، و افسردگی در کودکان شود. حمایت روانی و اجتماعی برای بهبود سلامت روان کودک ضروری است.
چگونه میتوان از شعلهور شدن پسوریازیس در کودکان جلوگیری کرد؟
با اجتناب از محرکها مانند استرس، عفونتها، و آسیب پوستی، و استفاده منظم از مرطوبکنندهها میتوان از تشدید علائم جلوگیری کرد.
آیا پسوریازیس در کودکان با اگزما تفاوت دارد؟
بله، پسوریازیس و اگزما دو بیماری پوستی متفاوت هستند. پسوریازیس با پلاکهای قرمز و پوستهدار مشخص میشود، در حالی که اگزما باعث خشکی و خارش شدید پوست میشود.
آیا پسوریازیس در کودکان میتواند به سایر اعضای خانواده منتقل شود؟
پسوریازیس مسری نیست، اما ممکن است به دلیل عوامل ژنتیکی در خانوادهها دیده شود. اگر یکی از والدین پسوریازیس داشته باشد، احتمال ابتلای کودک حدود ۱۰ درصد است.
چه زمانی باید برای پسوریازیس در کودکان به پزشک مراجعه کرد؟
در صورت مشاهده علائمی مانند پلاکهای قرمز و پوستهدار، خارش شدید، یا تغییرات ناخن، باید به پزشک مراجعه کرد. تشخیص و درمان زودهنگام میتواند به کنترل بیماری کمک کند.





بدون دیدگاه