توجه: این یک مقاله علمی در مورد گال است، چنانچه نیازمند اطلاعات عمومی در مورد بیماری گال هستید، مطالعه مقاله ” گال چیست؟ ” پیشنهاد میشود.
چکیده
گال یکی از بیماریهای شایع پوستی است که توسط مایت سارکوپتس اسکابیئی ایجاد میشود و در کودکان با خارش شدید، ضایعات پوستی منتشر و دشواری در تشخیص همراه است. تشخیص قطعی اغلب به شناسایی مستقیم مایت، تخم یا مدفوع آن وابسته است؛ اما این روشها تهاجمی، دردناک و در کودکان با همکاری اندک همراه هستند. درموسکوپی بهعنوان ابزاری غیرتهاجمی و حساس، امکان مشاهده مستقیم مسیر حفاری مایت (بورُو) و ساختار مثلثی تیرهرنگی موسوم به «جت با دنباله» را فراهم میسازد. در این مطالعه، ویژگیهای درموسکوپی گال در ۵۶ کودک مورد بررسی قرار گرفت. نتایج نشان داد که در ۸۹.۳٪ موارد، ویژگی کلاسیک درموسکوپی مشاهده شد. بیشترین نرخ تشخیص در نواحی تناسلی و بین انگشتان گزارش گردید که بهطور آماری معنادار بود. این مقاله نخستین پژوهشی است که توزیع ناحیهای یافتههای درموسکوپی را در گال کودکان بررسی کرده و بر اهمیت تمرکز بر نواحی خاص در ارزیابی بالینی تأکید دارد. یافتهها حاکی از آن است که درموسکوپی ابزاری دقیق، سریع و قابل اتکا در تشخیص گال کودکان به شمار میرود.
مقدمه
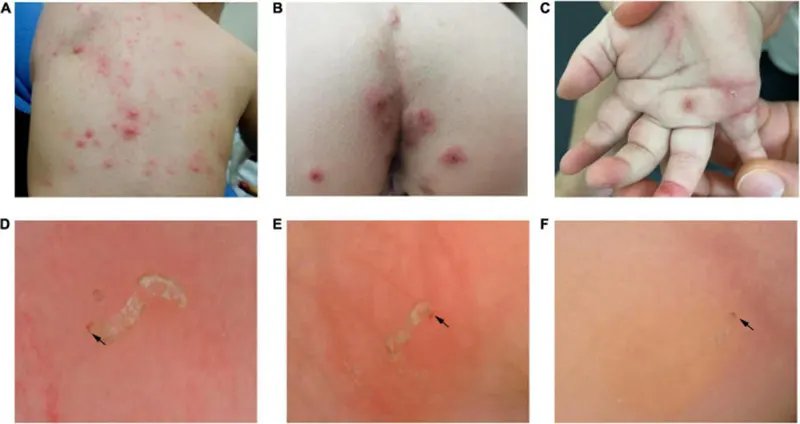
گال یک بیماری انگلی پوستی است که توسط مایت سارکوپتس اسکابیئی ایجاد میشود و از طریق تماس نزدیک پوستی منتقل میگردد. این انگل با حفاری در لایه شاخی پوست، ضایعاتی بهویژه در نواحی خاص مانند درز انگشتان، مچها، زیر بغل، کشاله ران، باسن و اندام تناسلی ایجاد میکند. در کودکان و شیرخواران، کف دست، کف پا و حتی سر نیز میتواند درگیر شود، که در بزرگسالان کمتر مشاهده میشود.
علامت اصلی گال خارش شدید و پیشرونده، بهویژه در شبهاست که خواب و کیفیت زندگی کودک را بهطور چشمگیری تحتتأثیر قرار میدهد. به دلیل خراش شدید پوست، بروز عفونتهای ثانویه و آسیب به سد پوستی نیز رایج است. با اینکه وجود کانال حفاری مایت (بورُو) ویژگی تشخیصی بسیار مهمی محسوب میشود، ولی این کانالها به دلیل خراش، پوسته، یا اگزما شدن ممکن است با چشم غیرمسلح قابل مشاهده نباشند.
روشهای تشخیص گال تاکنون شامل برداشت پوسته با اسکالپل و بررسی میکروسکوپی، تست چسب شفاف، تست جوهر و بیوپسی پوست بودهاند. این روشها یا تهاجمی، یا کمحساسیت و یا گرانقیمت هستند و همکاری کودک را دشوار میکنند. درموسکوپی، بهعنوان روشی نوین و غیرتهاجمی، امکان مشاهده در زمان واقعی از ضایعات پوستی را فراهم کرده است و میتواند نشانههای اختصاصی مایت را نمایش دهد.
مطالعات پیشین درباره ویژگیهای درموسکوپی گال محدود به گزارشهای موردی بودهاند و اطلاعات اندکی درباره کودکان در دسترس است. در این مطالعه، با هدف تحلیل ویژگیهای اختصاصی و غیر اختصاصی درموسکوپی در گال کودکان، از دستگاه درموسکوپ برای بررسی دقیق ضایعات در نواحی مختلف بدن استفاده شده است. تمرکز اصلی بر تشخیص ناحیهای، نرخ تشخیص مثبت و کاربرد بالینی آن در طب اطفال است.
مواد و روشها
انتخاب بیماران و جمعآوری دادهها
این مطالعه بهصورت گذشتهنگر بر روی کودکان مراجعهکننده با تشخیص بالینی یا مظنون به گال در بخش پوست بیمارستان کودکان و مادران ووهان (Wuhan Children’s Hospital) از آگوست ۲۰۲۰ تا اکتبر ۲۰۲۲ انجام شد. کلیه بیماران واردشده در این تحقیق مطابق با معیارهای «اتحاد بینالمللی کنترل گال» (IACS) مصوب سال ۲۰۱۸ بودند.
اطلاعات بیماران شامل مشخصات دموگرافیک (سن، جنس)، سابقه پزشکی، علائم بالینی و محل درگیری ضایعات از پروندههای الکترونیک پزشکی استخراج شد. بیماران مبتلا به بیماریهای پوستی دیگر از جمله کهیر پاپولی، درماتیت آتوپیک، لیکن پلان، درماتیت هرپتیفرمیس و آکروپوستولوز شیرخواران از مطالعه حذف شدند.
معیارهای تشخیص گال طبق IACS (جدول ۱)
در ادامه، طبقهبندی سهمرحلهای IACS برای تشخیص گال آورده شده است:
معیارهای اتحادیه بینالمللی کنترل گال (IACS) – ۲۰۱۸
| رده تشخیص | معیارها | توضیحات |
|---|---|---|
| گال قطعی (A) | A1 | مشاهده مایت، تخم یا مدفوع زیر میکروسکوپ از نمونه پوست |
| A2 | مشاهده مایت، تخم یا مدفوع با تجهیزات تصویربرداری با وضوح بالا | |
| A3 | مشاهده مایت با درموسکوپ | |
| گال بالینی (B) | B1 | وجود کانال حفاری (بورُو) مشخص |
| B2 | ضایعات تیپیک در ناحیه تناسلی مردان | |
| B3 | ضایعات تیپیک با توزیع تیپیک همراه با دو سابقه مرتبط | |
| گال مشکوک (C) | C1 | ضایعات تیپیک با توزیع تیپیک و یک سابقه مرتبط |
| C2 | ضایعات یا توزیع غیرتیپیک با وجود دو سابقه مرتبط | |
| سابقه مرتبط (H) | H1 | خارش |
| H2 | تماس نزدیک با فردی که خارش دارد یا دارای ضایعات تیپیک است |
فرآیند درموسکوپی
برای بررسی ضایعات پوستی، از سیستم درموسکوپی CBS با لنز بزرگنمایی ×50 استفاده شد. تمام نواحی شایع ابتلا شامل درز انگشتان، زیر بغل، تنه، باسن و ناحیه تناسلی بهصورت منظم و با حرکت رفت و برگشتی بررسی شدند. تصاویر درموسکوپی پس از ثبت از طریق رایانه ذخیره گردید.
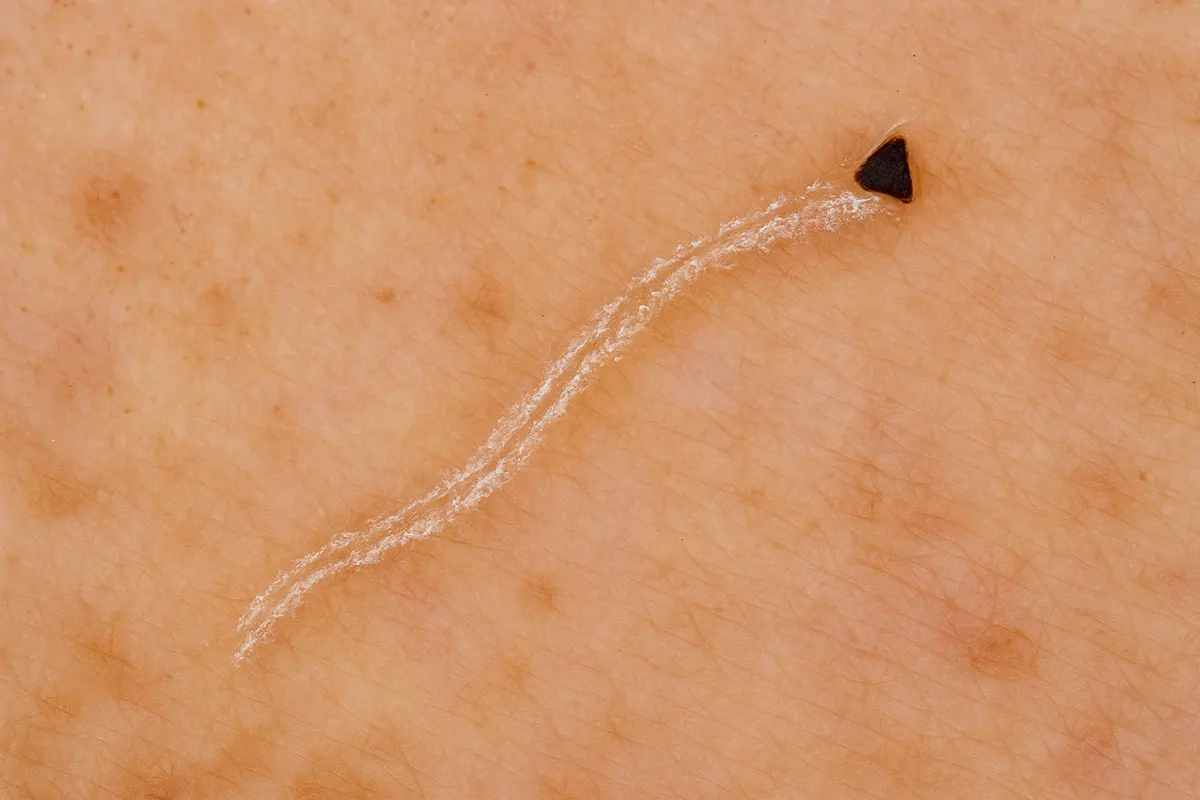
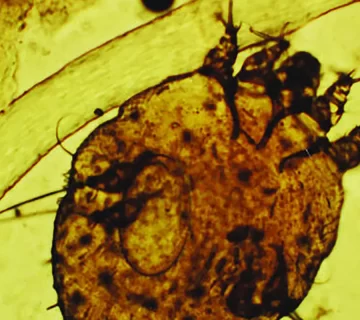
مهمترین نشانه قابلمشاهده در درموسکوپی گال، کانال حفاری (بورُو) مایت بود که معمولاً با فلسهای سطحی پوست آغاز و به سمت تاول کوچک ختم میشد. در انتهای این کانال، ساختار مثلثی تیرهرنگی بهنام «جت با دنباله» دیده میشد که نشاندهنده ناحیه سر و پاهای قدامی مایت بود. شناسایی این ساختار در تشخیص قطعی گال بسیار حیاتی محسوب میشود.
تحلیل آماری
متغیرهای پیوسته بهصورت میانگین ± انحراف معیار و متغیرهای طبقهبندیشده بهصورت تعداد و درصد گزارش شدند. برای بررسی تفاوتهای آماری بین گروهها از آزمون کایدو استفاده شد. سطح معناداری آماری در این مطالعه کمتر از 0.05 در نظر گرفته شد. تحلیلها با نرمافزار SPSS نسخه 22 انجام گرفت.
نتایج
ویژگیهای دموگرافیک بیماران
در مجموع، ۵۶ کودک با تشخیص بالینی یا مشکوک به گال در این مطالعه وارد شدند که همگی تحت بررسی درموسکوپی قرار گرفتند. از این تعداد، ۳۴ نفر (۶۰.۷٪) پسر و ۲۲ نفر (۳۹.۳٪) دختر بودند. سن بیماران بین ۸ ماه تا ۱۶ سال متغیر بود و میانگین سنی آنها ۶.۱۴ ± ۴.۰۷ سال گزارش شد.
ویژگیهای اختصاصی درموسکوپی
از میان ۵۶ بیمار مورد بررسی، ۵۰ نفر (۸۹.۳٪) دارای تصویر مشخص درموسکوپی موسوم به «جت با دنباله» بودند که متشکل از کانال حفاری (بورُو) و ساختار مثلثی تیرهرنگ در انتهای آن بود. این بیماران بهعنوان موارد گال قطعی در نظر گرفته شدند. در برخی موارد، چندین کانال حفاری و ساختار مثلثی در یک تصویر مشاهده شد.
توزیع ناحیهای یافتههای اختصاصی درموسکوپی
برای تحلیل ناحیهای، مناطق گردن، دیواره قفسه سینه، شکم، پشت، زیر بغل و باسن همگی بهصورت یکپارچه در گروه “تنه” طبقهبندی شدند. یافتهها نشان دادند که ساختارهای اختصاصی گال (کانال حفاری و ساختار مثلثی) تنها در ۶ بیمار (۱۲٪) بر روی تنه دیده شدند، در حالی که این یافتهها در ۴۱ بیمار (۸۲٪) در ناحیه بین انگشتان و در ۴۵ بیمار (۹۰٪) در ناحیه تناسلی مشاهده گردید.
تحلیل آماری نشان داد که نرخ مشاهدهی یافتههای اختصاصی درموسکوپی در نواحی انگشتان و تناسلی بهطور معناداری بالاتر از تنه است (P < 0.001).
توزیع ناحیهای یافتههای درموسکوپی در بیماران با گال قطعی (n=50)
| ناحیه | یافته مثبت (تعداد/درصد) | یافته منفی (تعداد/درصد) | آماره کایدو (χ²) | P-value |
|---|---|---|---|---|
| تنه | 6 (12.0٪) | 44 (88.0٪) | – | – |
| درز انگشتان | 41 (82.0٪) | 9 (18.0٪) | 49.18 | <0.001 |
| ناحیه تناسلی | 45 (90.0٪) | 5 (10.0٪) | 60.86 | <0.001 |
ویژگیهای غیر اختصاصی درموسکوپی
علاوه بر یافتههای اختصاصی، در بسیاری از بیماران ضایعات غیر اختصاصی نیز مشاهده شد که عمدتاً بهدلیل خاراندن مکرر و تغییرات التهابی یا اگزمایی بودند. این ویژگیها شامل موارد زیر بودند:
- اریتما همراه با فلس سطحی
- تاول و پوسچول
- خراشیدگی، ترشح، و خونمردگی
- تغییر رنگ پوست (پیگمانتاسیون)
- تغییرات عروقی نقطهای و لکهای
این یافتهها گرچه اختصاصی نیستند، اما میتوانند نشانهای از شدت خارش و آسیب ثانویه به سد پوستی در بیماران مبتلا به گال باشند.
بحث
تشخیص دقیق و بهموقع گال بهویژه در کودکان، همواره با چالشهایی همراه بوده است. خارش شدید، ضایعات پوستی پراکنده و رفتارهای مرتبط با سن مانند خاراندن مکرر یا همکاری کم با معاینات تهاجمی، شناسایی بالینی را دشوار میسازد. در این میان، درموسکوپی بهعنوان ابزاری نوین، غیر تهاجمی و قابل تکرار، نقشی مهم در تشخیص قطعی ایفا میکند.
در این مطالعه، حساسیت درموسکوپی در شناسایی گال برابر با ۸۹.۳٪ بود؛ عددی که با مطالعات قبلی همخوانی دارد و نشاندهندهی کارایی بالای این روش است. در اکثر موارد، مشاهدهی ساختار مشخص موسوم به “جت با دنباله” که شامل کانال حفاری و مثلث تیرهرنگ (نمایانگر ناحیه سر و پاهای جلویی مایت) بود، امکان تأیید قطعی گال را فراهم کرد. این ویژگی توسط «اتحاد بینالمللی کنترل گال» (IACS) نیز بهعنوان معیاری معتبر پذیرفته شده است.
یکی از یافتههای مهم این تحقیق، بررسی دقیق توزیع ناحیهای ضایعات درموسکوپی بود. برخلاف تصور رایج که نواحی تنه را محل اصلی جستوجو در نظر میگیرد، نتایج نشان داد که نواحی تناسلی و درز انگشتان بالاترین نرخ شناسایی را دارند. این نکته میتواند به دو دلیل باشد:
- نازک بودن اپیدرم در این نواحی که باعث عبور بهتر نور درموسکوپ و مشاهده راحتتر مایت میشود.
- کمتر بودن میزان خراش در نواحی خصوصی مانند تناسلی که منجر به سالمماندن ضایعات اولیه از جمله کانال حفاری میشود.
این یافته از لحاظ بالینی اهمیت زیادی دارد، چرا که پیشنهاد میکند تمرکز معاینهی درموسکوپی در کودکان مشکوک به گال، بر این نواحی حیاتی باشد تا از خطا یا تشخیص دیرهنگام جلوگیری شود.
در کنار یافتههای اختصاصی، مشاهدهی ضایعات غیر اختصاصی مانند اریتما، پوسته، تاول، زخم و تغییرات عروقی نیز اهمیت دارد. اگرچه این یافتهها بهتنهایی برای تشخیص قطعی کافی نیستند، اما میتوانند نشانگر شدت التهاب، عفونت ثانویه، و وضعیت آسیب سد پوستی باشند. در گذشته به این ویژگیها کمتر توجه شده، اما این مطالعه جایگاه آنها را در ارزیابی بالینی تقویت میکند.
با این حال، مطالعه حاضر دارای محدودیتهایی نیز میباشد. نخست آنکه مطالعه بهصورت گذشتهنگر انجام شده و تعداد نمونه نسبتاً کم است. همچنین، درموسکوپی قادر به نمایش تخم یا مواد دفعی مایت نیست و انجام آن در نواحی پرمو یا بسیار حساس ممکن است با محدودیت همراه باشد. موضوع ضدعفونی دقیق دستگاه نیز اهمیت دارد، زیرا مایتها میتوانند تا ۷۲ ساعت در محیط زنده بمانند.
با وجود این محدودیتها، نتایج این مطالعه ارزش قابلتوجهی در جهت بهبود روند تشخیص گال در کودکان دارند. بهویژه پیشنهاد تمرکز درموسکوپی بر نواحی تناسلی و انگشتان، میتواند به عنوان راهبردی بالینی در دستور کار پزشکان متخصص پوست قرار گیرد.
نتیجهگیری
بر اساس نتایج این مطالعه، درموسکوپی میتواند بهعنوان روشی قابل اعتماد، سریع، غیر تهاجمی و موثر در تشخیص گال کودکان بهکار رود. مشاهدهی ساختار اختصاصی موسوم به «جت با دنباله» در درموسکوپی، شاخصی قوی برای تأیید وجود مایت سارکوپتس اسکابیئی است.
از میان نواحی مختلف بدن، انگشتان و ناحیه تناسلی بیشترین نرخ تشخیص درموسکوپی را داشتند. این یافته بیانگر آن است که تمرکز معاینه درموسکوپی در بیماران مشکوک به گال، باید عمدتاً بر این نواحی قرار گیرد تا از احتمال تشخیص نادرست یا دیرهنگام جلوگیری شود. همچنین، بررسی ضایعات غیر اختصاصی مانند تاول، پوسته، تغییر رنگ و زخم نیز میتواند در ارزیابی شدت بیماری و شرایط سد پوستی مفید واقع شود.
با وجود نتایج امیدوارکننده، محدودیتهایی مانند حجم نمونه محدود، طراحی گذشتهنگر مطالعه، و دشواری بررسی برخی نواحی بدن با درموسکوپ وجود دارد. بر این اساس، انجام پژوهشهای آینده با طراحی آیندهنگر، حجم نمونه بیشتر، و همکاری چند مرکز درمانی میتواند در تأیید و گسترش یافتههای کنونی نقش مهمی ایفا کند.
در مجموع، این مطالعه بر نقش کلیدی درموسکوپی در تشخیص گال کودکان تأکید میورزد و راهکارهایی عملی برای بهبود دقت و کارایی معاینههای بالینی در اختیار پزشکان قرار میدهد.

بدون دیدگاه