توجه: این یک مقاله علمی در مورد گال است، چنانچه نیازمند اطلاعات عمومی در مورد بیماری گال هستید، مطالعه مقاله ” گال چیست؟ ” پیشنهاد میشود.
مقدمه (Introduction)
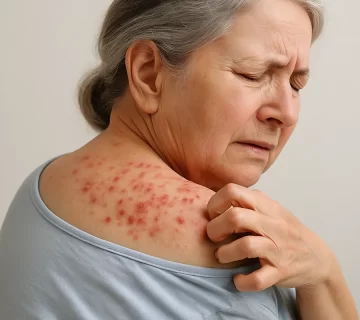
گال یک بیماری پوستی شایع و مسری است که توسط مایت انسانی Sarcoptes scabiei var. hominis ایجاد میشود. انتقال آن عمدتاً از طریق تماس مستقیم و مکرر پوست به پوست صورت میگیرد و معمولاً در محیطهای بسته و پرتراکم مانند خانوادههای پرجمعیت، خوابگاهها، زندانها، مراکز نگهداری سالمندان و اردوگاههای پناهجویی گسترش مییابد. این بیماری با خارش شدید، بثورات پوستی و در موارد مزمن، با پوستهریزی گسترده و عفونتهای باکتریایی همراه است. عوارض ثانویه گال میتواند منجر به بیماریهای خطرناکی مانند امپتیگو، سلولیت، گلومرولونفریت پس از استرپتوکوک و حتی عفونتهای سیستمیک شود.
در سال ۲۰۱۷، سازمان جهانی بهداشت (WHO) گال را به فهرست رسمی بیماریهای نادیدهگرفتهشده استوایی (Neglected Tropical Diseases – NTDs) اضافه کرد. این اقدام تأکیدی بر اهمیت بهداشتی، اقتصادی و اجتماعی گال بود که بهرغم شیوع گسترده، تا پیش از آن کمتر مورد توجه سیستمهای سلامت قرار گرفته بود. برآوردها نشان میدهد که سالانه بیش از ۲۰۰ میلیون نفر در سراسر جهان به این بیماری مبتلا میشوند؛ رقمی که نشاندهنده ضرورت مداخلات هماهنگ و برنامهریزیشده است.
در بسیاری از مناطق فقیر یا پرجمعیت، بهویژه در کشورهای کمدرآمد، بیماری گال هم از نظر تشخیص و هم درمان با موانع متعددی مواجه است. فقدان آموزش کافی، کمبود داروهای مؤثر، نبود الگوریتمهای تشخیصی ساده و عدم پوشش مناسب برنامههای بهداشت عمومی از جمله موانع ساختاری موجود هستند. این در حالیست که گال نهتنها یک مشکل بالینی، بلکه چالشی برای کرامت انسانی، کیفیت زندگی، و سلامت اجتماعی محسوب میشود.
در این میان، درمان دستهجمعی یا درمان پیشگیرانه همگانی با داروی آیورمکتین بهعنوان یکی از مؤثرترین روشهای کنترل اپیدمیهای گال مطرح شده است. شواهد حاصل از کشورهایی مانند فیجی، جزایر سلیمان، هلند و برخی نقاط استرالیا نشان میدهند که اجرای صحیح این مداخله میتواند ظرف چند ماه میزان شیوع بیماری را بهشدت کاهش دهد.
با این حال، فقدان یک برنامه جهانی ساختاریافته، نبود ابزارهای اجرایی هماهنگ، و نابرابری در دسترسی به درمان، مانع از تعمیم موفقیتهای منطقهای به سطح بینالمللی شده است. شکافهای موجود در زمینه پژوهش، توسعه واکسن، تشخیص سریع، و ثبت دادههای اپیدمیولوژیک، همگی نشاندهنده نیاز به یک چارچوب متمرکز جهانی برای کنترل پایدار گال هستند.
هدف این مقاله مرور جامع وضعیت فعلی کنترل گال در سطح جهانی، شناسایی موانع و چالشهای اجرایی، بررسی اثربخشی درمانهای دستهجمعی، و ارائه پیشنهادهایی برای تدوین یک برنامه اقدام جهانی هماهنگ جهت مهار اپیدمیهای این بیماری نادیدهگرفتهشده است.
بار بیماری و تأثیر اجتماعی گال
گال، بهرغم ظاهر بالینی سادهاش، یکی از بارزترین نمونههای بیماریهای نادیدهگرفتهشده با پیامدهای بهداشتی، اقتصادی و اجتماعی گسترده است. تخمین زده میشود که در هر زمان، بیش از ۲۰۰ میلیون نفر در سراسر جهان به این بیماری مبتلا باشند، رقمی که آن را در رده بیماریهای واگیر پوستی با بیشترین شیوع جهانی قرار میدهد.
شیوع بالا در جمعیتهای آسیبپذیر
گال بیش از همه در مناطق با تراکم جمعیتی بالا، دسترسی محدود به آب و بهداشت، و فقر مزمن شایع است. جوامعی که در کمپهای پناهجویی، سکونتگاههای غیررسمی، اردوگاههای بازداشت مهاجران، یا نواحی حاشیهنشین زندگی میکنند، بیشترین بار بیماری را تجربه میکنند. در این محیطها، تماس مکرر پوست به پوست، خواب مشترک، و محدودیت در تعویض یا شستوشوی البسه، انتقال بیماری را تسهیل میکند.
تأثیر بر کیفیت زندگی
گال باعث خارش شدید، بیخوابی، اضطراب، و کاهش عزتنفس میشود. کودکان مبتلا به گال ممکن است از مدرسه باز بمانند، نوجوانان و بزرگسالان دچار خجالت اجتماعی شوند، و سالمندان در محیطهای مراقبتی دچار اختلالات خواب و تغذیه شوند. در جوامع سنتی، انگ بیماری ممکن است منجر به طرد اجتماعی یا خشونت خانگی شود.
عوارض پزشکی و اقتصادی
در موارد درماننشده، گال میتواند منجر به بروز عفونتهای پوستی ثانویه مانند امپتیگو، سلولیت، آبسههای پوستی و زخمهای چرکی شود. این عفونتها به نوبه خود خطر بروز گلومرولونفریت پس از استرپتوکوک یا عفونتهای سیستمیک تهدیدکننده حیات را افزایش میدهند. این عوارض، علاوه بر افزایش بار بر سیستم سلامت، منجر به هزینههای مستقیم (مراجعه به درمانگاه، دارو، بستری) و غیرمستقیم (کاهش بهرهوری کاری، غیبت از مدرسه یا کار) قابل توجهی میشوند.
بار جهانی محاسبهشده بر حسب سالهای از دسترفته
مطابق برآوردهای Global Burden of Disease Study، گال بهتنهایی مسئول بیش از ۱.۵ میلیون سال عمر اصلاحشده بر حسب ناتوانی (DALYs) در سال است. این رقم، بیماری را همتراز با بیماریهایی چون مالاریا در برخی نواحی پرخطر قرار میدهد. با این حال، به دلیل ناکافی بودن ثبت داده، کمتوجهی در سطح سیاستگذاری، و نبود سازوکارهای نظارت جهانی، بار واقعی بیماری احتمالاً بهمراتب بیشتر از برآوردهای فعلی است.
در مجموع، گال تنها یک بیماری پوستی ساده نیست؛ بلکه بازتابی از نابرابری اجتماعی، شکست در پوشش همگانی سلامت، و غفلت تاریخی نظامهای بهداشتی از بیماریهای فقراست. درک این بار گسترده، پیشنیاز طراحی هرگونه مداخله پایدار و عادلانه است.
استراتژیها و ابزارهای کنترل فعلی
کنترل مؤثر بیماری گال نیازمند رویکردی چندلایه است که هم درمان افراد مبتلا و هم پیشگیری از انتقال بیماری در جمعیتهای در معرض خطر را در بر گیرد. در حال حاضر، ابزارها و راهبردهای اصلی کنترل گال شامل درمان فردی، درمان دستهجمعی (mass drug administration – MDA)، آموزش، اقدامات بهداشتی و غربالگری هستند. با این حال، اثربخشی این راهبردها بهشدت به منابع، زیرساختها و پذیرش اجتماعی بستگی دارد.
درمان فردی
درمان استاندارد گال در موارد فردی شامل استفاده از داروهای موضعی مانند پرمترین ۵٪ و بنزیل بنزوات یا داروی خوراکی آیورمکتین است. این روشها در موارد پراکنده مؤثرند اما در شرایط اپیدمی یا در محیطهای شلوغ اغلب ناکافی هستند. درمان فردی مستلزم شناسایی دقیق بیمار، پیگیری تماسها، و رعایت دقیق مراحل درمان است که در محیطهای پرتنش و فقیر با دشواری روبهروست.
درمان دستهجمعی (MDA)
در شرایطی که گال در یک جمعیت بهسرعت گسترش مییابد، رویکرد درمانی مؤثر، تجویز داروی خوراکی آیورمکتین بهصورت همزمان برای همه افراد (اعم از مبتلا یا بیعلامت) است. مطالعات انجامشده در جزایر فیجی، جزایر سلیمان و مراکز پناهجویی در هلند نشان دادهاند که اجرای MDA دو دوزه با آیورمکتین میتواند تا بیش از ۸۰٪ میزان شیوع را ظرف چند ماه کاهش دهد.
نکات کلیدی در اثربخشی درمان دستهجمعی عبارتاند از:
- تجویز همزمان برای کل جمعیت هدف
- تکرار دوز دوم پس از ۷ تا ۱۰ روز
- شناسایی و درمان موارد گال پوستهدار بهصورت جداگانه
- پیگیری و مدیریت عوارض احتمالی دارو
آموزش و مشارکت جمعی
بدون مشارکت فعال جامعه هدف، حتی بهترین برنامههای درمانی نیز ممکن است با شکست مواجه شوند. آموزش در زمینهی:
- شناسایی علائم گال
- اهمیت درمان همزمان
- نحوه شستوشوی البسه و وسایل
- اجتناب از تماس مستقیم غیرضروری
نقش مهمی در موفقیت راهبردهای کنترلی دارد. استفاده از ابزارهای ارتباطی ساده، تصویرمحور و به زبان محلی در کمپها، مدارس، زندانها و مراکز مراقبتی توصیه میشود.
غربالگری و نظارت
استفاده از الگوریتمهای بالینی سادهشده برای غربالگری میتواند در محیطهایی که امکان دسترسی به تستهای تشخیصی وجود ندارد مفید باشد. در حال حاضر، هیچ تست سریع استاندارد یا روش تشخیصی قابلحمل برای گال وجود ندارد. این موضوع یکی از موانع مهم در شناسایی زودهنگام و مهار بیماری است. در غیاب ابزار تشخیصی پیشرفته، تکیه بر معاینه بالینی توسط پرسنل آموزشدیده حیاتی است.
درمان ترکیبی و هدفمند
در موارد گال شدید یا پوستهدار، توصیه میشود از ترکیب آیورمکتین خوراکی و پرمترین موضعی استفاده شود. همچنین، درمان عفونتهای باکتریایی همراه با آنتیبیوتیکهایی مانند فلوکلوکساسیلین یا سفالکسین باید بهموازات درمان ضدگال انجام گیرد. در برخی موارد، تجویز همزمان داروهای ضدخارش یا ضدالتهاب نیز ضرورت دارد.
چالشهای کنترل گال در سطح جهانی
اگرچه راهبردهایی همچون درمان دستهجمعی، آموزش گسترده و اقدامات بهداشتی برای مهار گال اثربخش هستند، اما اجرای این مداخلات در مقیاس جهانی با موانع ساختاری، لجستیکی، بالینی و اجتماعی متعددی روبهروست. شناسایی و تحلیل این چالشها برای طراحی برنامههای مؤثر و قابلاجرا در سطح ملی و بینالمللی ضروری است.
چالشهای انتقال پنهان
یکی از ویژگیهای مهم گال، دوره نهفتگی بدون علامت (گاهی تا ۴ هفته) در فرد مبتلا است. در این مدت، فرد میتواند ناقل بیماری باشد بدون آنکه علائمی از خود نشان دهد. این امر موجب میشود که تماسهای پرخطر بهراحتی شناسایی نشوند و بیماری در سکوت منتقل گردد. همچنین، افراد دارای علائم خفیف یا ناقص ممکن است از مراجعه به پزشک یا دریافت درمان خودداری کنند.
چالشهای درمانی و مقاومت دارویی
اگرچه آیورمکتین و پرمترین در حال حاضر مؤثرترین درمانهای گال هستند، اما:
- مقاومت به پرمترین در برخی مناطق گزارش شده است.
- دسترسی به آیورمکتین در بسیاری از کشورها محدود یا تحت نظارت سختگیرانه است.
- درمان گال پوستهدار نیازمند رویکرد ترکیبی و منابع بیشتر است.
در نبود گزینههای درمانی جایگزین یا واکسن، اتکای کامل به داروهای موجود، بهویژه در برنامههای درمان جمعی، یک نقطه ضعف بالقوه است.
چالشهای تشخیصی
گال فاقد تست تشخیصی ساده، سریع و ارزان برای استفاده گسترده است. تشخیص بالینی در حال حاضر به معاینه فیزیکی و تجربه بالینی متکی است. در بسیاری از مناطق کمبرخوردار، کارکنان سلامت آموزش کافی در زمینه شناسایی علائم پوستی ندارند. نبود ابزار استاندارد، منجر به تشخیصهای نادرست، درمانهای ناقص و در نهایت ادامه زنجیره انتقال میشود.
چالشهای اجرایی و لجستیکی
درمان دستهجمعی نیازمند برنامهریزی دقیق، همکاری بینبخشی و زیرساخت لجستیکی قابلاعتماد است:
- توزیع هماهنگ دارو در مناطق روستایی یا حاشیهنشین دشوار است.
- کمبود نیروی انسانی آموزشدیده برای اجرای همزمان برنامهها یک مانع بزرگ است.
- تأمین بودجه کافی و پایدار برای خرید دارو، آموزش، نظارت و پیگیری از چالشهای دائمی بسیاری از کشورهاست.
چالشهای اجتماعی و فرهنگی
در برخی جوامع، گال با انگ اجتماعی همراه است و بیماران از بیان علائم یا دریافت درمان خجالت میکشند. باورهای غلط در مورد علت بیماری، استفاده از درمانهای سنتی، یا بیاعتمادی به نظام سلامت، موجب مقاومت در برابر مداخلههای بهداشتی میشود. بدون تعامل سازنده با رهبران محلی و فرهنگسازی، اجرای برنامههای پیشگیرانه در مقیاس وسیع ممکن نیست.
نبود واکسن یا روشهای ایمنسازی
در حال حاضر، هیچ واکسن تأییدشدهای برای گال وجود ندارد و تحقیقات در این زمینه در مراحل مقدماتی قرار دارند. این موضوع موجب شده که کنترل کامل بیماری صرفاً وابسته به درمانهای دارویی، تشخیص زودهنگام و قطع زنجیره تماس باشد.
نیازهای پژوهشی آینده و برنامه عمل جهانی
در مواجهه با گستردگی جهانی بیماری گال و پیچیدگی عوامل مؤثر در کنترل آن، تدوین یک برنامه اقدام جهانی نیازمند درک دقیق شکافهای دانشی، تقویت زیرساختهای اجرایی و اجماع بینالمللی در سطح سیاستگذاری است. در این بخش، به مهمترین نیازهای پژوهشی و الزامات طراحی یک برنامه جهانی برای مهار اپیدمیهای گال پرداخته میشود.
شکافهای پژوهشی در درمان و دارو
با وجود موفقیت نسبی درمانهای موجود، نیاز به:
- توسعه داروهای جدید با مکانیسم متفاوت برای کاهش خطر مقاومت دارویی
- بهینهسازی دوز و فاصله زمانی مصرف آیورمکتین در جمعیتهای خاص (کودکان، سالمندان، زنان باردار)
- بررسی ایمنی و اثربخشی ترکیب درمانهای خوراکی و موضعی در گال پوستهدار
- انجام کارآزماییهای بالینی در محیطهای متنوع (شهری، روستایی، بحرانزده)
بشدت احساس میشود.
توسعه ابزارهای تشخیصی قابلحمل و دقیق
فقدان یک تست سریع، دقیق، ارزان و ساده، یکی از مهمترین موانع اجرای موفق غربالگری و درمان دستهجمعی است. پژوهشها باید بر طراحی:
- تستهای مبتنی بر آنتیژن/آنتیبادی
- تشخیصهای تصویربرداری سادهشده
- الگوریتمهای دیجیتالی قابل اجرا توسط نیروی غیرپزشک
- اپلیکیشنهای کمکتشخیصی با استفاده از یادگیری ماشین
متمرکز شوند.
تحقیقات اپیدمیولوژیک و بار بیماری
بهدلیل ناکافی بودن دادههای اپیدمیولوژیک، برآورد دقیق بار بیماری در بسیاری از مناطق میسر نیست. نیاز به ایجاد:
- سامانههای ثبت ملی یا منطقهای برای گال
- استفاده از مدلسازیهای مبتنی بر جمعیت برای پیشبینی شیوع
- گنجاندن گال در سیستمهای گزارشدهی بیماریهای واگیر
- استفاده از فناوری GIS برای شناسایی نقاط داغ (hotspots) انتقال
وجود دارد.
تدوین چارچوب جهانی برای مداخلات یکپارچه
با توجه به قرار گرفتن گال در فهرست بیماریهای نادیدهگرفتهشده WHO، اکنون زمان مناسبی برای تدوین یک برنامه اقدام جهانی (Global Action Plan) است که موارد زیر را پوشش دهد:
- تعریف پروتکلهای درمان استاندارد قابل تطبیق با منابع مختلف
- طراحی الگوریتمهای اجرایی برای محیطهای بحرانزده و فقیر
- فراهمسازی ذخایر جهانی دارو و امکان دسترسی ارزان
- آموزش نیروی کار بهداشتی محلی برای شناسایی و درمان
- راهاندازی کمپینهای درمان دستهجمعی در نقاط پرخطر
- درهمتنیدگی برنامههای گال با دیگر برنامههای سلامت مانند مالاریا، انگلهای رودهای و بهداشت پوست
ادغام در سیاستگذاری و حمایت مالی
برای پایداری کنترل بیماری گال، باید آن را به بخشی از اولویتهای ملی و منطقهای سلامت عمومی تبدیل کرد. این امر مستلزم:
- حمایت سیاسی در سطح وزارتخانهها
- تأمین بودجه پایدار از منابع بینالمللی و دولتها
- همکاری میان WHO، صندوق جهانی، یونیسف و نهادهای خیریه
- گنجاندن گال در بسته خدمات اولیه سلامت
نتیجهگیری (Conclusion)
بیماری گال، فراتر از یک مشکل پوستی ساده، یک معضل بهداشتی نادیدهگرفتهشده با ابعاد بالینی، اجتماعی و اقتصادی گسترده است. شیوع بالا در جوامع فقیر، مراکز نگهداری، اردوگاههای پناهجویان و محیطهای پرجمعیت، آن را به یکی از مهمترین بیماریهای قابلپیشگیری و قابلکنترل در سطح جهانی تبدیل کرده است.
شواهد موجود از کشورهای مختلف، بهویژه از مطالعات انجامشده در فیجی، استرالیا، هلند و سایر نقاط، نشان میدهد که درمان دستهجمعی با آیورمکتین، بهویژه بهصورت دو دوزه، در کنار آموزش، غربالگری و اقدامات بهداشتی هدفمند، میتواند شیوع گال را بهطور مؤثر و پایدار کاهش دهد.
با این حال، چالشهای ساختاری، لجستیکی، دارویی، فرهنگی و پژوهشی مانع از تعمیم این موفقیتها به سطح بینالمللی شدهاند. نبود ابزار تشخیصی سریع، دسترسی محدود به دارو، کمبود نیروی انسانی آموزشدیده، و غفلت سیاستگذاران از بار واقعی بیماری، موجب شده که گال همچنان در بسیاری از کشورها بدون پاسخ کافی باقی بماند.
اکنون، با توجه به گنجاندن گال در فهرست بیماریهای نادیدهگرفتهشده سازمان جهانی بهداشت، فرصتی تاریخی برای طراحی یک برنامه اقدام جهانی یکپارچه و مبتنی بر شواهد فراهم شده است. برنامهای که باید شامل:
- پروتکلهای درمان استاندارد
- ابزارهای تشخیصی ساده
- نظامهای پایش و ارزیابی
- مشارکت اجتماعی
- و تأمین مالی پایدار
باشد.
تا زمانی که گال همچنان در سایه نابرابری و فقر پنهان بماند، مهار اپیدمیهای آن ممکن نخواهد بود. کنترل مؤثر گال نهتنها دستاوردی پزشکی، بلکه گامی در جهت ارتقاء عدالت در سلامت جهانی است.

بدون دیدگاه