توجه: این یک مقاله علمی در مورد گال است، چنانچه نیازمند اطلاعات عمومی در مورد بیماری گال هستید، مطالعه مقاله ” گال چیست؟ ” پیشنهاد میشود.
چکیده
گال یک بیماری پوستی واگیردار و شایع است که عامل آن کنه Sarcoptes scabiei var. hominis میباشد. این بیماری بهویژه در محیطهای متراکم و پرجمعیت همچون مراکز نگهداری، بیمارستانها و کمپهای مهاجرین، با شیوع بالا همراه است. تشخیص زودهنگام و دقیق این بیماری نقش اساسی در پیشگیری از شیوع گسترده، کاهش عوارض ثانویه و مدیریت بهینه درمان دارد. با اینکه روش سنتی تشخیص از طریق خراش پوستی و بررسی میکروسکوپی همچنان رایج است، محدودیتهایی نظیر زمانبر بودن، نیاز به تجهیزات آزمایشگاهی، و پذیرش پایین توسط بیماران دارد. در سالهای اخیر، تکنولوژیهای غیرتهاجمی مانند ویدئودرماتوسکوپی، درماتوسکوپی دستی، میکروسکوپ کانفوکال و توموگرافی همدوسی نوری، به عنوان روشهایی نوین و مؤثر برای تشخیص درونپوستی مورد توجه قرار گرفتهاند. این مقاله به بررسی عملکرد، مزایا، محدودیتها و کاربرد بالینی این روشها در تشخیص گال میپردازد.
مقدمه
گال یکی از بیماریهای مزمن پوستی با منشأ انگلی است که توسط کنه Sarcoptes scabiei var. hominis ایجاد میشود. این بیماری با خارش شدید، ضایعات پوستی و آزار خواب شبانه همراه است و بهدلیل قابلیت انتقال بالای آن از طریق تماس مستقیم پوستی یا گاه بهصورت غیرمستقیم از طریق اشیاء آلوده، بهعنوان یکی از نگرانیهای مهم سلامت عمومی بهشمار میآید.
برآوردها حاکی از آن است که سالانه بیش از ۳۰۰ میلیون نفر در سراسر جهان به این انگل آلوده میشوند. اگرچه در کشورهای توسعهیافته این بیماری بیشتر بهصورت پراکنده یا در قالب همهگیریهای محدود در مراکز بسته مانند خانه سالمندان، مدارس و بیمارستانها مشاهده میشود، اما در کشورهای کمدرآمد و مناطق گرمسیری و نیمهگرمسیری، گال بهصورت بومی با شیوع بالا دیده میشود.
در بسیاری از جوامع محروم، نرخ ابتلا در کودکان میتواند تا ۶۰ درصد برسد. عوارض ثانویه ناشی از گال مانند عفونتهای باکتریایی، آبسههای پوستی، لنفادنیت و گلومرولونفریت پس از استرپتوکوک، باعث افزایش بار بیماری و پیامدهای بلندمدت سلامت میشوند.
روشهای رایج تشخیص، از جمله بررسی میکروسکوپی خراش پوستی، نیازمند زمان، تجهیزات و همکاری بیمار هستند و در عمل در بسیاری از محیطها ناکارآمد تلقی میشوند. در پاسخ به این محدودیتها، در سالهای اخیر تکنیکهای غیرتهاجمی تشخیص درونپوستی توسعه یافتهاند که میتوانند تشخیص را سریعتر، دقیقتر و با رضایت بیشتر بیمار انجام دهند. هدف از این مقاله، بررسی علمی این تکنولوژیهای نوین و مقایسه کارایی آنها با روشهای سنتی در تشخیص بیماری گال است.
اپیدمیولوژی و اهمیت بهداشت عمومی
گال یک بیماری جهانی با پراکندگی وسیع است، اما الگوی شیوع آن بهشدت تحت تأثیر عوامل اجتماعی، اقتصادی و محیطی قرار دارد. در کشورهای توسعهیافته، گال بیشتر بهصورت همهگیریهای کوچک در فضاهای بسته و پرجمعیت مانند بیمارستانها، آسایشگاهها، خوابگاهها و زندانها گزارش میشود. در مقابل، در کشورهای در حال توسعه، گال بهعنوان یک بیماری بومی، با شیوع گسترده در مناطق شهری و روستایی محروم مشاهده میشود.
در برخی از این جوامع، بهویژه در مناطق گرمسیری مانند بخشهایی از آفریقا، آمریکای جنوبی، استرالیا و جنوب شرق آسیا، شیوع بیماری در کودکان به بیش از ۵۰ تا ۶۰ درصد میرسد. عواملی چون تراکم جمعیت، فقر، سطح پایین بهداشت فردی و خانوادگی، عدم دسترسی به مراقبتهای اولیه سلامت و آموزش ناکافی، در گسترش این بیماری نقش دارند.
گال اگرچه ذاتاً بیماریای خوشخیم محسوب میشود، اما پیامدهای آن میتواند بسیار جدی باشد. خارش مداوم، بیخوابی، زخمهای خراشخورده و بروز عفونتهای باکتریایی ثانویه، تنها بخشی از عوارض بیماری هستند. این عوارض در کودکان و سالمندان میتوانند منجر به عفونتهای سیستمیک، تب، آبسه، لنفادنیت و در موارد شدید، گلومرولونفریت پساسترپتوکوکی شوند.
همچنین گال هزینههای اقتصادی و اجتماعی قابلتوجهی را به سیستمهای بهداشتی تحمیل میکند. گزارشهایی از هزینههای چند هزار دلاری برای کنترل یک شیوع محدود در مراکز مراقبتی وجود دارد که شامل دارو، ضدعفونی محیط، منابع انسانی اضافی، آموزش، و کنترلهای امنیتی میباشد. افزون بر آن، هزینههای غیرمستقیم نظیر کاهش بهرهوری، غیبت از مدرسه یا کار، و اثرات روانی بیماری نیز باید در نظر گرفته شوند.
با توجه به افزایش جابجاییهای انسانی، از جمله مهاجرتهای جمعی، جنگ، بحرانهای انسانی و پناهجویی، اهمیت کنترل سریع، دقیق و ایمن گال، نهتنها از منظر بالینی بلکه از منظر بهداشت عمومی بسیار حیاتی است.
روشهای سنتی تشخیص گال
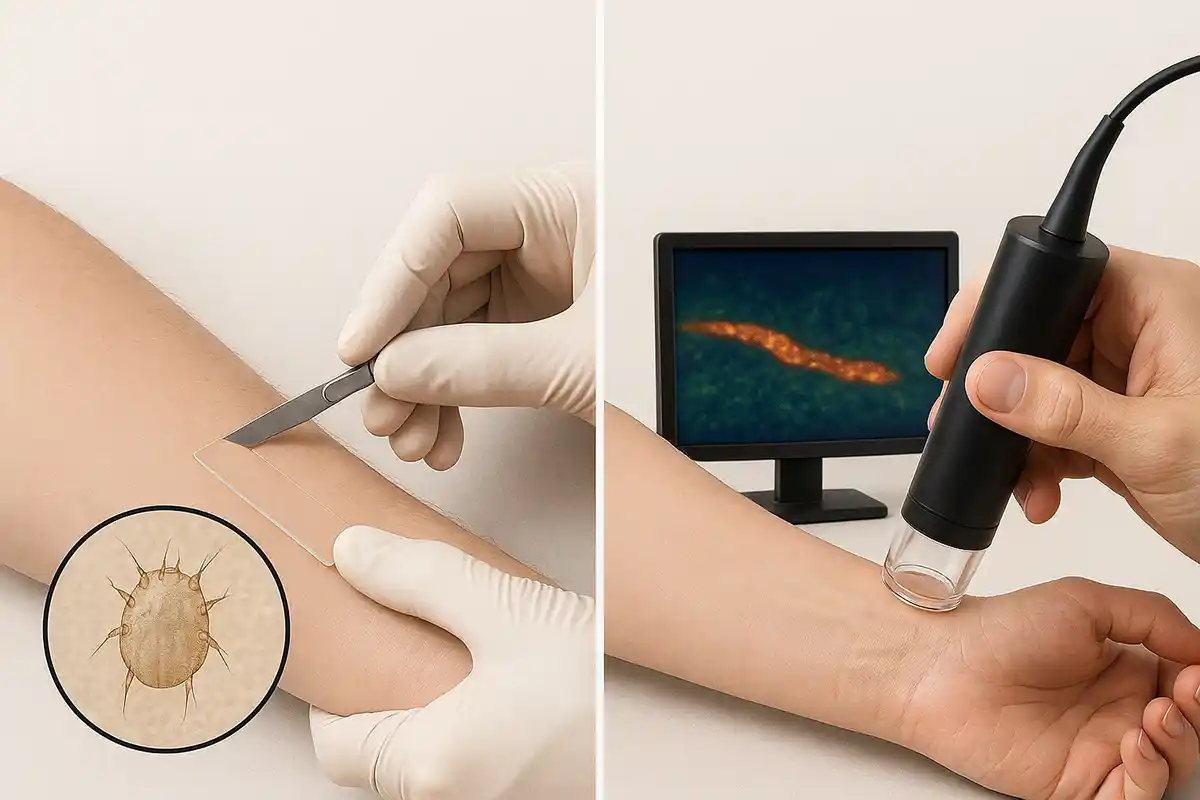
تشخیص قطعی گال بهطور سنتی بر پایه شناسایی مستقیم انگل یا فراوردههای آن در پوست انجام میشود. رایجترین و پذیرفتهترین روش، مشاهده کنه، تخم یا مدفوع آن از طریق معاینه میکروسکوپی نمونههایی است که با خراش پوستی از ناحیه مشکوک به آلودگی گرفته شدهاند. اگرچه این روش از نظر علمی معتبر است، اما در عمل با چالشهای متعددی روبهروست.
فرایند خراش پوستی به مهارت پزشک، همکاری کامل بیمار و دسترسی به میکروسکوپ نوری نیاز دارد. این روش برای بیماران، بهویژه کودکان، ناراحتکننده بوده و در برخی موارد باعث ترس یا عدم همکاری میشود. علاوه بر آن، دقت این روش به محل نمونهبرداری و میزان بار انگلی وابسته است و ممکن است برای دستیابی به تشخیص قطعی، چندین نوبت تکرار شود.
روشهای دیگر نیز بهعنوان جایگزین یا مکمل در تشخیص گال مطرح شدهاند. از جمله:
- تست جوهر (burrow ink test): رنگآمیزی پوست با جوهر برای نمایان شدن تونلهای کنه.
- تست نوار چسب (adhesive tape test): چسباندن نوار شفاف روی ضایعه و مشاهده مستقیم نمونه زیر میکروسکوپ.
- واکنش زنجیرهای پلیمراز (PCR): برای شناسایی DNA کنه از نمونههای پوستی.
- آزمایش ELISA: برای شناسایی آنتیبادیهای اختصاصی علیه کنه در مراحل اولیه آلودگی.
در حالیکه روشهای مولکولی مانند PCR و ELISA دقت بالایی دارند، اما نیازمند تجهیزات تخصصی، هزینه زیاد و زمان پردازش هستند و هنوز بهطور گسترده در محیطهای بالینی در دسترس نیستند.
در مجموع، روشهای سنتی علیرغم اعتبار علمی، در محیطهای شلوغ، کممنبع و پرخطر، اغلب ناکارآمدند و ممکن است منجر به تشخیص دیرهنگام یا ناقص بیماری شوند. همین واقعیتها، مسیر را برای توسعه و کاربرد روشهای غیرتهاجمی جدید هموار ساختهاند.
ویدئودرماتوسکوپی (Videodermatoscopy)
ویدئودرماتوسکوپی (VD) یکی از پیشرفتهترین و مؤثرترین تکنیکهای غیرتهاجمی در تشخیص درونپوستی بیماری گال است. این روش بر پایه تصویربرداری دیجیتال با بزرگنمایی بالا استوار بوده و امکان مشاهده زنده ساختارهای میکروسکوپی پوست را بدون نیاز به نمونهبرداری فراهم میکند.
دستگاههای VD از یک دوربین مجهز به فیبر نوری و لنزهای خاص بهره میبرند که قادر به بزرگنمایی تا ۱۰۰۰ برابر هستند. تصویربرداری با استفاده از نور قطبی یا مایعهای نفوذکننده مانند آب یا الکل انجام میشود تا بازتاب نور از سطح پوست کاهش یابد و شفافیت مشاهده افزایش یابد.
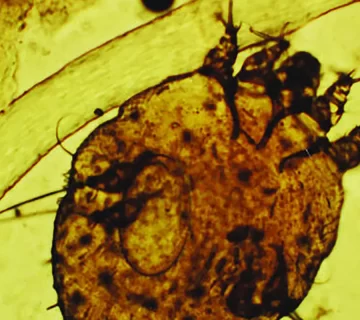
مطالعات متعددی نشان دادهاند که VD توانایی تشخیص دقیق و سریع تونلهای کنه، خود انگل، تخمها، لاروها و حتی مدفوع آن را دارد. ساختار مثلثی تیرهرنگ در انتهای مسیر باریک، که بهصورت تصویری شبیه به هواپیمای جت با دنباله است، در بررسیهای بالینی بارها بهعنوان شاخص تشخیصی گال گزارش شده است.
در مقایسه با خراش پوستی، این روش نهتنها از نظر دقت عملکردی مشابه دارد، بلکه در برخی موارد (بهویژه ضایعات خفیف یا غیرتیپیک) حتی حساسیت بیشتری نیز نشان داده است. همچنین VD امکان بررسی سطح وسیعی از پوست در مدت زمان کوتاه را فراهم میسازد، که این ویژگی در شرایط شیوع بیماری بسیار کاربردی است.
مزایای ویدئودرماتوسکوپی
- غیرتهاجمی و بدون درد: روش کاملاً قابلقبول برای بیماران حساس یا کودکان.
- دقت بالا در تشخیص: تصاویر دقیق، امکان تشخیص قطعی بر پایه شکل و حرکت مایت در زمان واقعی.
- مناسب برای پیگیری درمان: در ارزیابی موفقیت یا شکست درمانی بسیار مؤثر است.
- جلوگیری از انتقال عفونت: عدم نیاز به تماس با زخم یا خراش، احتمال انتقال ویروسهایی چون HIV یا HCV را کاهش میدهد.
محدودیتها
مهمترین مانع برای استفاده گسترده از این فناوری، هزینه بالای تجهیزات پزشکی VD است که گاهی تا ۲۰٬۰۰۰ دلار آمریکا میرسد. با این حال، استفاده از میکروسکوپهای دیجیتال ارزانقیمت که در مطالعات جدید نیز مؤثر شناخته شدهاند، گزینهای مقرونبهصرفه برای کلینیکها و مناطق کممنبع محسوب میشود. این دستگاهها با قیمت حدود ۳۰ دلار، امکان اتصال به کامپیوتر و مشاهده در زمان واقعی را فراهم میکنند.
درماتوسکوپی دستی (Dermatoscopy)
درماتوسکوپی یا درماتوسکوپی دستی، یکی از روشهای ساده، سریع و قابلحمل برای تشخیص بیماریهای پوستی است که در ابتدا برای ارزیابی ضایعات رنگدانهای پوست طراحی شده بود، اما در سالهای اخیر کاربردهای آن در تشخیص بیماریهای انگلی مانند گال نیز مورد توجه قرار گرفته است.
این تکنیک از طریق یک دستگاه دستی با بزرگنمایی حدود ۱۰ برابر انجام میشود و برخلاف ویدئودرماتوسکوپی، نیازی به اتصال به کامپیوتر یا نرمافزار ندارد. با استفاده از درماتوسکوپی دستی میتوان برخی از نشانههای خاص گال مانند «طرح هواپیمای جت با دنباله» را در سطح پوست مشاهده کرد که معمولاً نمایانگر حضور مایت در انتهای تونل میباشد.
شواهد علمی و کارایی
مطالعات متعددی نشان دادهاند که حساسیت درماتوسکوپی در تشخیص گال تقریباً معادل یا حتی در برخی موارد بالاتر از خراش پوستی است. در یک مطالعه مقایسهای با بیش از ۲۳۰ بیمار، حساسیت تشخیص با درماتوسکوپی ۹۱٪ گزارش شد، در حالیکه خراش پوستی ۹۰٪ بود. این یافته نشان میدهد که این روش، در شرایط مناسب، میتواند جایگزینی مؤثر برای روشهای تهاجمی باشد.
با این حال، دقت و صحت این روش تا حد زیادی به تجربه فرد انجامدهنده بستگی دارد. در مطالعات، درماتوسکوپیستهای باتجربه عملکرد بهمراتب بهتری نسبت به افراد مبتدی داشتهاند.
مزایا
- قابلحمل و کمهزینه: میانگین هزینه دستگاه درماتوسکوپ دستی حدود ۷۰۰ دلار است.
- قابلیت استفاده سریع در محیطهای شلوغ یا کممنبع
- امکان افزایش دقت خراش پوستی: در برخی مطالعات نشان داده شده که ترکیب درماتوسکوپی با خراش، باعث افزایش سرعت و دقت تشخیص میشود.
محدودیتها
- بزرگنمایی محدود اجازه مشاهده تخم یا مدفوع مایت را نمیدهد.
- امکان اشتباه در تشخیص الگوهای بصری بهویژه برای افراد کمتجربه، وجود دارد.
- در پوستهای تیره یا نواحی مودار، وضوح تصویر کاهش مییابد.
- استفاده در نواحی حساس مانند دستگاه تناسلی ممکن است باعث ایجاد ناراحتی برای بیمار یا پزشک شود.
نتیجهگیری
درماتوسکوپی دستی میتواند ابزار مؤثری در غربالگری اولیه و یا تشخیص سریع در محیطهایی باشد که دسترسی به تجهیزات پیشرفتهتر وجود ندارد. هرچند، بهتنهایی روش کاملی برای تشخیص قطعی نیست، اما در کنار سایر تکنیکها، نقش مکمل ارزشمندی ایفا میکند.
میکروسکوپ انعکاسی کانفوکال (Reflectance Confocal Microscopy)
میکروسکوپ انعکاسی کانفوکال (RCM) یکی از پیشرفتهترین روشهای تصویربرداری درماتولوژیک است که امکان بررسی زنده و عمقی بافت پوست را بدون نیاز به نمونهبرداری فراهم میکند. این تکنیک از پرتو لیزر برای اسکن افقی پوست در سطوح مختلف اپیدرم و درم استفاده میکند و تصاویر سیاه و سفید با وضوح بالا ارائه میدهد.
در RCM، تفاوت ضریب شکست بین ساختارهای بافتی مختلف بهصورت تفاوت در شدت بازتاب نور ثبت میشود. نتیجه این فرایند، تصاویری بسیار دقیق از سلولها، تونلهای انگل و حتی حرکت زنده مایتها درون پوست است.
کاربرد RCM در تشخیص گال
RCM این امکان را فراهم میسازد که نهتنها خود مایت (بهصورت بیضوی با سر مشخص و پاهای کوتاه) بلکه تخمها، مواد دفعی و تونلهای مایت را نیز مشاهده کنیم. تشخیص زنده بودن کنه از طریق مشاهده حرکات اندامها و حرکات پریستالتیک نیز با این روش ممکن است، که اهمیت زیادی در پیگیری اثربخشی درمان دارد.
در برخی موارد شدید مانند گال نروژی، از RCM برای تخمین تعداد انگلها در سطح بدن استفاده شده است. در یک گزارش موردی، بیش از ۱۵ میلیون مایت در بدن یک بیمار شناسایی شد.
مزایا
- وضوح بالا و دقت تشخیصی بسیار زیاد
- مشاهده رفتار زنده کنهها، تخمها و لاروها در زمان واقعی
- قابل استفاده در پوستهای حساس، کودکان و افراد ناتوان
- مفید در ارزیابی درمان و تصمیمگیری برای تجویز مجدد دارو
محدودیتها
- هزینه بسیار بالا: میانگین هزینه دستگاههای RCM حدود ۱۵۰٬۰۰۰ دلار است.
- زمانبر بودن هر بررسی: هر ضایعه نیاز به حدود ۱۰ دقیقه زمان تصویربرداری دارد.
- نیاز به اپراتور متخصص و آموزشدیده
- دسترسپذیری محدود به مراکز پیشرفته دانشگاهی یا تخصصی
جمعبندی
RCM در حال حاضر بیشتر در مراکز تحقیقاتی یا کلینیکهای تخصصی پوست استفاده میشود. اگرچه به دلیل هزینه و پیچیدگی فنی، بهصورت گسترده قابل استفاده نیست، اما در موارد خاص مانند گال مقاوم، موارد مشکوک یا بیماران با علائم غیرواضح، میتواند ابزار تشخیصی بسیار ارزشمندی باشد.
توموگرافی همدوسی نوری (Optical Coherence Tomography)
توموگرافی همدوسی نوری (OCT) یک تکنیک تصویربرداری پیشرفته و غیرتهاجمی است که با استفاده از پرتوهای مادون قرمز نزدیک، ساختارهای عمقی پوست را با دقت بالا بهصورت لایهلایه (Vertical Cross Section) نمایش میدهد. این تکنولوژی مشابه سونوگرافی عمل میکند، اما با استفاده از نور بهجای امواج صوتی، تصاویری با وضوح بالاتر از ساختارهای سلولی و بافتی ارائه میدهد.
OCT عمدتاً در تصویربرداری از شبکیه چشم و برخی بیماریهای پوستی به کار رفته، اما تحقیقات اخیر نشان داده است که این روش برای تشخیص درونپوستی گال نیز کاربرد دارد.
ویژگیهای OCT در تشخیص گال
در تصاویر OCT، مایت گال بهصورت تودهای بیضیشکل و شفاف در لایههای سطحی اپیدرم (زیر لایه شاخی) مشاهده میشود. تونلهای کندومانند ایجادشده توسط کنه نیز قابل رؤیت هستند. این تونلها بهصورت خطوط با لبههای بازتابنده و مرکز تیره ظاهر میشوند. تخمها و مدفوع کنه نیز در برخی موارد قابل تشخیصاند.
برخلاف RCM که حرکت کنه و رفتار زنده آن را نشان میدهد، در OCT امکان تشخیص حرکت زنده وجود ندارد؛ اما به دلیل تصویر عمقی و بدون نیاز به تماس مستقیم، مزیتهایی در برخی نواحی بدن دارد.
مزایا
- تصویربرداری عمقی از ساختار پوست
- غیرتهاجمی، سریع و بدون نیاز به آمادهسازی خاص
- قابل استفاده برای پایش اندازه و محل دقیق مایت
- مناسب برای مطالعه پاسخ به درمان در گذر زمان
محدودیتها
- عدم امکان مشاهده دقیق ساختارهایی مانند پاهای کنه
- عدم تشخیص حرکت زنده کنه
- هزینه بالا (حدود ۱۵۰٬۰۰۰ دلار)
- دستگاههای قابلحمل هنوز در دسترس عمومی نیستند
- محدود به مراکز تخصصی تحقیقاتی
نتیجهگیری
اگرچه OCT هنوز در مراحل ابتدایی کاربرد در تشخیص گال قرار دارد، اما بهعنوان روشی مکمل، میتواند در شرایط خاص بالینی، بهویژه در نواحی دشوار برای تصویربرداری یا در بیماران با پوست آسیبدیده، مفید واقع شود.
جدول مقایسه تکنیکهای غیرتهاجمی تشخیص گال
| نام تکنیک | ساختارهای قابل مشاهده | زمان لازم برای معاینه | دقت تشخیصی | حساسیت تشخیص | میانگین هزینه (دلار آمریکا) |
|---|---|---|---|---|---|
| ویدئودرماتوسکوپی (VD) | مایت، تونل، تخم، لارو، مدفوع | ۵ تا ۱۰ دقیقه برای کل بدن | بسیار بالا | بالا | حدود ۲۰٬۰۰۰ |
| ویدئومیکروسکوپ ارزانقیمت | همان ساختارهای بالا | ۵ تا ۱۰ دقیقه برای کل بدن | بالا | بالا | حدود ۳۰ |
| درماتوسکوپی دستی (X10) | تونل مایت (علامت جت) | ۵ تا ۱۰ دقیقه برای کل بدن | نسبتاً پایین | بالا | حدود ۷۰۰ |
| RCM (کانفوکال) | مایت، تخم، تونل، لارو، مدفوع | حدود ۱۰ دقیقه برای هر ضایعه | بسیار بالا | متوسط | حدود ۱۵۰٬۰۰۰ |
| OCT (توموگرافی نوری) | مایت، تونل، تخم، مدفوع (بدون نمایش دقیق پاها و حرکت) | حدود ۱۰ دقیقه برای هر ضایعه | بالا | پایین تا متوسط | حدود ۱۵۰٬۰۰۰ |
کاربرد بالینی و اقتصادی تکنیکهای غیرتهاجمی
استفاده از تکنیکهای غیرتهاجمی در تشخیص گال نهتنها از نظر علمی و بالینی اهمیت دارد، بلکه از منظر اقتصادی و مدیریت سلامت عمومی نیز مزایای قابلتوجهی به همراه دارد. یکی از چالشهای اساسی در مدیریت این بیماری، هزینههای مستقیم و غیرمستقیمی است که به دلیل تأخیر در تشخیص، درمان ناقص یا شیوع در مراکز جمعیتی به سیستمهای بهداشتی تحمیل میشود.
کاربردهای بالینی
- تشخیص سریع و قطعی: تکنیکهایی مانند ویدئودرماتوسکوپی یا درماتوسکوپی، امکان تشخیص فوری را در همان جلسه ویزیت فراهم میسازند، بدون نیاز به ارسال نمونه به آزمایشگاه.
- پایش اثربخشی درمان: با این روشها میتوان پس از درمان، بقای احتمالی کنه زنده یا تخم را بررسی کرد و در صورت لزوم درمان مجدد را انجام داد.
- استفاده در بیماران حساس یا ناتوان: این تکنیکها بدون درد و غیرتهاجمی هستند و در گروههای آسیبپذیر مانند کودکان، سالمندان یا بیماران روانی بهراحتی قابل اجرا هستند.
- تشخیص در موارد غیرتیپیک: در گال نروژی یا بیماران با علائم مبهم، این ابزارها کمک زیادی به تشخیص دقیق میکنند.
مزایای اقتصادی
- کاهش هزینههای درمان اشتباه: تأخیر در تشخیص یا خطاهای تشخیصی، باعث تجویز نابجای دارو، انتقال بیماری و بستریهای غیرضروری میشود.
- پیشگیری از اپیدمی و شیوع در مراکز پرجمعیت: تشخیص زودهنگام و ایمن میتواند از گسترش بیماری در مدارس، آسایشگاهها و زندانها جلوگیری کند.
- سرمایهگذاری مقرونبهصرفه در تجهیزات ارزان: ابزارهایی مانند ویدئومیکروسکوپهای ارزان با قیمت بسیار پایین، میتوانند نیاز مراکز کممنبع را برطرف کرده و در درازمدت از تحمیل هزینههای بالاتر پیشگیری کنند.
- صرفهجویی در نیروی انسانی: زمان کوتاه انجام این معاینات نسبت به روشهای کلاسیک، فشار کمتری به پرسنل درمانی وارد میکند.
نمونهای از هزینههای مرتبط با شیوع گال
در یک مورد شیوع گال در مرکز نگهداری در کانادا، هزینههای مستقیم مرتبط با کنترل بیماری (دارو، دستکش، مواد ضدعفونی، حقوق اضافهکار و کنترل امنیتی) به حدود ۱۹۴٬۰۰۰ دلار رسید. این در حالی است که استفاده بهموقع از روشهای غیرتهاجمی تشخیص میتوانست از شیوع گسترده و هزینههای سنگین جلوگیری کند.
چالشها و پیشنهادات آینده
با وجود پیشرفتهای قابلتوجه در زمینه تکنولوژیهای غیرتهاجمی تشخیص گال، همچنان موانع و چالشهایی وجود دارد که مانع از کاربرد گسترده و روزمره این ابزارها در تمامی محیطهای درمانی میشود. پرداختن به این موانع و ارائه راهکارهای اجرایی برای غلبه بر آنها، گامی ضروری در بهبود نظام سلامت و کنترل شیوع بیماری در جوامع مختلف خواهد بود.
چالشها
- هزینه بالا و دسترسی محدود: بسیاری از تجهیزات پیشرفته مانند RCM و OCT به دلیل قیمت بالا و پیچیدگی فنی، فقط در مراکز فوقتخصصی یا دانشگاهی در دسترس هستند.
- نیاز به آموزش تخصصی: استفاده مؤثر از این تکنیکها، بهویژه در تفسیر تصاویر دقیق، مستلزم آموزش هدفمند کادر درمانی است؛ موضوعی که در بسیاری از کشورها هنوز نهادینه نشده است.
- فقدان استانداردهای راهبردی: علیرغم نتایج مثبت، هنوز الگوریتمهای تشخیص بالینی استانداردشدهای برای ترکیب تکنولوژی با تشخیص سنتی وجود ندارد.
- محدودیت در مناطق کممنبع: در بسیاری از مناطق روستایی یا محروم، حتی تجهیزات پایه پزشکی نیز محدود است، چه رسد به ابزارهای دیجیتال یا اپتیکی.
پیشنهادات آینده
- توسعه ابزارهای ارزانقیمت و قابلحمل: سرمایهگذاری بر ساخت و تولید ویدئومیکروسکوپهای سبک، مقاوم و مجهز به قابلیت اتصال بیسیم به موبایل میتواند تحول بزرگی در تشخیص میدانی ایجاد کند.
- آموزش گسترده پزشکان عمومی: برگزاری دورههای آموزشی کوتاهمدت برای پزشکان، پرستاران و کارشناسان بهداشت درباره تشخیص تصویری گال میتواند دامنه پوشش این تکنولوژی را گسترش دهد.
- تلفیق فناوری با الگوریتمهای هوشمند: استفاده از یادگیری ماشین و هوش مصنوعی برای تحلیل تصاویر درماتوسکوپی میتواند به تشخیص دقیقتر در زمان کوتاهتر کمک کند.
- ادغام در نظام مراقبتهای اولیه: تجهیز مراکز درمانی خط اول به ابزارهای غیرتهاجمی ساده، میتواند نقش مؤثری در تشخیص زودهنگام و پیشگیری از اپیدمیهای محلی داشته باشد.
نتیجهگیری نهایی
گال، با وجود ظاهر ساده و غالباً کمخطر آن، همچنان یکی از چالشهای مهم سلامت عمومی در سراسر جهان است، بهویژه در محیطهای پرجمعیت، کممنبع یا در معرض بحرانهای انسانی. تأخیر در تشخیص این بیماری نهتنها موجب رنج بیشتر بیماران و افزایش عوارض ثانویه میشود، بلکه میتواند منجر به شیوعهای گسترده با پیامدهای اقتصادی و روانی سنگین شود.
روشهای سنتی مانند خراش پوستی و بررسی میکروسکوپی، اگرچه هنوز بهعنوان مرجع تشخیص قطعی شناخته میشوند، اما محدودیتهای قابلتوجهی دارند که کارایی آنها را در شرایط واقعی بالینی کاهش میدهد. در مقابل، تکنولوژیهای نوین و غیرتهاجمی مانند ویدئودرماتوسکوپی، درماتوسکوپی دستی، میکروسکوپ کانفوکال و توموگرافی نوری، فرصتهایی تازه و مؤثر برای تشخیص سریع، دقیق و قابلپذیرشتر فراهم کردهاند.
با وجود مزایای بیشمار، این فناوریها نیز با چالشهایی همچون هزینه، نیاز به آموزش تخصصی، و دسترسی محدود مواجهاند. با این حال، آینده پژوهشها و سیاستهای سلامت باید به سمت توسعه ابزارهای ارزانقیمت، قابلحمل، و هوشمند حرکت کند که بتوانند در نظام مراقبت اولیه نیز نقشآفرینی کنند.
در نهایت، بهکارگیری مؤثر این تکنیکها نیازمند ترکیبی از دانش بالینی، پشتیبانی سیستمی، و آگاهی عمومی است. چنین رویکردی میتواند در کنترل بهتر اپیدمیها، ارتقای کیفیت خدمات بهداشتی، و کاهش هزینههای درمانی، تأثیر بسزایی داشته باشد.

بدون دیدگاه