توجه: این یک مقاله علمی در مورد گال است، چنانچه نیازمند اطلاعات عمومی در مورد بیماری گال هستید، مطالعه مقاله ” گال چیست؟ ” پیشنهاد میشود.
چکیده
جرب (Scabies) یک بیماری پوستی انگلی با شیوع جهانی است که توسط مایت سارکوپتس اسکابیه ایجاد میشود. تظاهرات بالینی آن شامل ضایعات پوستی متنوعی مانند تونلهای پوستی (burrows)، ندولها و پاپولهای خارشدار است. جرب کلاسیک با توزیع مشخص ضایعات در فضای بین انگشتی، مچها و نواحی تناسلی شناسایی میشود، در حالی که فرمهای غیرکلاسیک یا به اصطلاح «Scabies Surrepticius» میتوانند با بیماریهای دیگری مانند درماتیت یا لوپوس اشتباه گرفته شوند.
در این مقاله، با استناد به دو مورد بالینی، فرایند تشخیص و درمان جرب کلاسیک و غیرکلاسیک بررسی شده است. یکی از بیماران زنی ۶۵ ساله با تأیید میکروسکوپی مایت بود و دیگری مردی ۲۴ ساله با تظاهرات تیپیک ولی بدون تأیید میکروسکوپی. در هر دو مورد از درمان ترکیبی ایورمکتین خوراکی و پرمترین موضعی استفاده شد و نتایج درمان موفقیتآمیز بود.
در راستای بهبود دقت تشخیص، معیارهای تشخیصی اتحادیه بینالمللی کنترل جرب (IACS) معرفی شدهاند که شامل تشخیص قطعی (با شناسایی مستقیم انگل یا فرآوردههای آن)، تشخیص بالینی (بر اساس علائم تیپیک و سابقه تماس) و تشخیص مشکوک است. این طبقهبندی میتواند به پزشکان عمومی و متخصصان پوست کمک کند تا تصمیمگیری دقیقتری در مورد شروع درمان اتخاذ کنند.
علاوه بر درمان ضد مایت، کنترل خارش، پیشگیری از reinfestation، و درمان عفونتهای ثانویه نیز اهمیت دارند. شکست درمان ممکن است به علت استفاده ناقص از دارو، مقاومت دارویی یا اشتباه در تشخیص اولیه باشد.
نتایج این بررسی نشان میدهد که استفاده از درمانهای ترکیبی، آموزش دقیق بیماران و ارزیابی کامل بدنی میتواند در کاهش بار بیماری و جلوگیری از انتقال آن مؤثر باشد.
مقدمه
جرب یک بیماری پوستی انگلی مزمن و مسری است که توسط انگل سارکوپتس اسکابیه گونه هومینیس (Sarcoptes scabiei var. hominis) ایجاد میشود. این انگل از طریق تماس مستقیم پوست به پوست منتقل شده و با ایجاد تونلهای میکروسکوپی در لایه شاخی پوست، باعث بروز خارش شدید و ضایعات پوستی میشود. شیوع این بیماری در سراسر جهان گزارش شده و سازمان جهانی بهداشت (WHO) در سال ۲۰۱۷ آن را بهعنوان یکی از بیماریهای گرمسیری نادیدهگرفتهشده طبقهبندی کرده است.
تظاهرات بالینی جرب در دو گروه اصلی طبقهبندی میشود: جرب کلاسیک و جرب غیرکلاسیک یا پنهان (Scabies Surrepticius). در نوع کلاسیک، ضایعات اغلب بهشکل تونل، پاپول و ندولهای خارشدار در نواحی خاصی مانند فضای بین انگشتان، مچ دست، نواحی تناسلی، باسن و زیر بغل ظاهر میشوند. اما در جرب غیرکلاسیک، ضایعات ممکن است تظاهر غیرمعمولی داشته باشند و با درماتیت، پسوریازیس، لوپوس، اگزما یا دیگر بیماریهای پوستی اشتباه گرفته شوند. این تنوع بالینی، تشخیص جرب را برای پزشکان بهویژه در مراحل ابتدایی دشوار میسازد.
برای تسهیل فرآیند تشخیص، «اتحادیه بینالمللی کنترل جرب» (IACS) در سال ۲۰۱۸ مجموعهای از معیارهای استاندارد تشخیصی را معرفی کرد که شامل سه سطح تشخیص قطعی، بالینی و مشکوک است. این معیارها، علاوه بر کاربرد پژوهشی، راهنمای عملی مناسبی برای پزشکان در ارزیابی بیماران مشکوک به جرب هستند.
در این مقاله، با تمرکز بر دو مورد بالینی و مرور ادبیات تخصصی، به بررسی ابعاد مختلف بیماری جرب، روشهای تشخیص بالینی و میکروسکوپی، تفاوتهای فرم کلاسیک و غیرکلاسیک، راهکارهای درمانی مؤثر و ملاحظات پیشگیری و کنترل آن پرداخته میشود.
روششناسی مطالعه
این مطالعه بهصورت گزارش موردی و مرور تحلیلی منابع علمی انجام شده است. دو بیمار با تظاهرات متفاوت جرب بهعنوان نمونههای اصلی بررسی انتخاب شدند: یک زن سالمند با تشخیص قطعی جرب کلاسیک و یک مرد جوان با تشخیص بالینی جرب غیرکلاسیک (Scabies Surrepticius). اطلاعات بالینی، روشهای تشخیصی، نوع درمان، پاسخ بالینی و نتایج پیگیری بیماران بهصورت دقیق ثبت و تحلیل شد.
برای تأیید یا رد تشخیص جرب در هر دو بیمار از معیارهای اتحادیه بینالمللی کنترل جرب (IACS) استفاده گردید. بر اساس این معیارها، تشخیص در سه سطح «قطعی»، «بالینی» و «مشکوک» تعریف شده است:
- در بیمار اول (زن ۶۵ ساله)، نمونهبرداری پوستی از چند ناحیه با استفاده از روغن مینرال انجام شد و در ارزیابی میکروسکوپی، مایتها بهوضوح قابل مشاهده بودند که منجر به تشخیص قطعی شد.
- در بیمار دوم (مرد ۲۴ ساله)، علیرغم وجود ضایعات تیپیک، هیچگونه مایت یا تخم در بررسی میکروسکوپی مشاهده نشد؛ بنابراین، با استناد به علائم بالینی و سابقه، تشخیص در سطح بالینی انجام گرفت.
اطلاعات دارویی، نحوه مصرف، تعداد دفعات درمان و پاسخ بالینی نیز بهطور کامل مستندسازی شد. درمانهای مورد استفاده شامل پرمترین ۵٪ موضعی و ایورمکتین خوراکی بود که بر اساس وزن بیماران دوزبندی و تکرار شدند. همچنین استفاده از کورتیکواستروئیدهای موضعی یا خوراکی برای کنترل خارش و التهاب بررسی شد.
در بخش مرور ادبیات، مقالات علمی منتشرشده بین سالهای ۲۰۱5 تا 2020 از پایگاههای PubMed، Scopus، Cureus و WHO بررسی شدند. تمرکز اصلی بر مطالعاتی بود که به تعریف فرمهای غیرکلاسیک جرب، اثربخشی درمانها، مقاومت دارویی و معیارهای تشخیصی جدید پرداخته بودند.
این روش ترکیبی، امکان تحلیل دقیق تفاوتهای بالینی، تشخیصی و درمانی بین فرمهای کلاسیک و غیرکلاسیک جرب را فراهم ساخته و زمینهساز تدوین راهکارهای بهبود یافته برای تشخیص و مدیریت بالینی بیماری شده است.
معرفی موارد بالینی
مورد اول: زن ۶۵ ساله با جرب کلاسیک
بیمار زنی ۶۵ ساله بود که در یکی از مراکز نگهداری سالمندان اقامت داشت. وی با شکایت از خارش شدید و بثورات پوستی منتشر ارجاع داده شد. سابقهی تماس نزدیک با فردی مبتلا به جرب در همان مرکز وجود داشت. پیشتر، تمامی ساکنان آن مرکز یک نوبت با پرمترین ۵٪ درمان شده بودند، اما علائم در این بیمار بهصورت گسترده باقی مانده و تشدید شده بود.
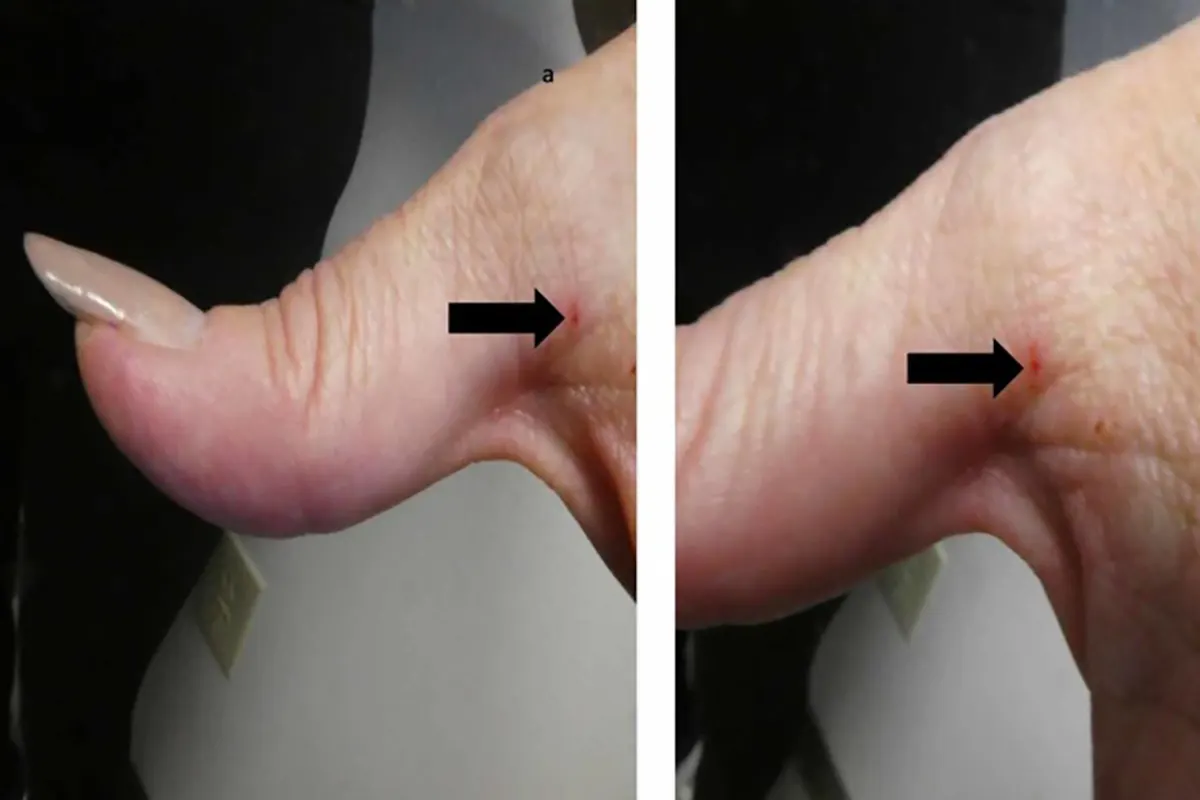
معاینهی کامل پوستی از سر تا نوک پا نشاندهندهی وجود بوروزهای مشخص در فضای بین انگشتی دست چپ و اطراف ناف بود. همچنین پاپولهای خراشیده و پراکنده در پشت، قفسهی سینه، زیر بغل و نواحی پستان چپ دیده شد. این ضایعات ظاهری مشابه با درماتیت داشتند.
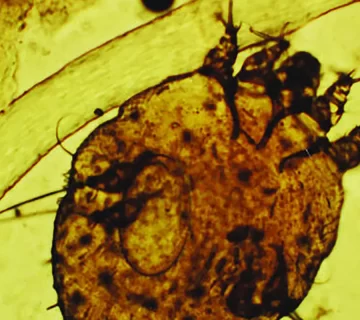
نمونهبرداری از پوست نواحی مختلف، شامل پشت دست، پوست شکم، ناحیهی پستان و کتف، با استفاده از روغن مینرال انجام شد. در بررسی میکروسکوپی، حضور مایتهای سارکوپتس اسکابیه در چند ناحیه تأیید گردید که منجر به تشخیص قطعی جرب شد.
در بررسی مجدد مشخص شد که کادر درمانی در نوبت اول درمان، کرم پرمترین را به نواحی حساس بدن (از جمله زیر سوتین، کشاله ران، ناف، و زیر ناخنها) بهدرستی اعمال نکرده بودند.
درمان تجدید شده شامل موارد زیر بود:
- پرمترین ۵٪ موضعی، از گردن تا نوک پا، در دو نوبت با فاصلهی یک هفته
- ایورمکتین خوراکی ۱۲ میلیگرم در چهار نوبت هفتگی، متناسب با وزن بیمار (۶۷ کیلوگرم)
- تریامسینولون ۰.۱٪ موضعی برای کنترل خارش
در پیگیری دو هفته بعد، خارش بیمار بهطور کامل برطرف شده بود و اغلب ضایعات پوستی محو شده بودند. بررسی مجدد با نمونهبرداری نشاندهندهی عدم وجود مایت، تخم یا مدفوع بود. در پیگیری یکماهه، ضایعات پوستی بهطور کامل بهبود یافته بودند.
مورد دوم: مرد ۲۴ ساله با جرب غیرکلاسیک (Surrepticius)
بیمار مردی ۲۴ ساله بود که با شکایت از خشکی و خارش گستردهی پوست طی سه ماه گذشته مراجعه کرد. دو هفته پیش از مراجعه، ضایعات ندولار جدیدی روی کیسهی بیضهاش ظاهر شده بود. او سابقهی تماس نزدیک با فرد مبتلا را رد میکرد.
درمان اولیه توسط پزشک عمومی با داکسیسایکلین و تریامسینولون موضعی بیاثر بود. سپس با سفالکسین و فلوئوسینوناید درمان شد، اما علائم همچنان پایدار باقی ماندند.
در معاینهی پوستی، بیش از ۶۰٪ سطح بدن با پاپولهای فولیکولار و اگزمایی درگیر بود. در معاینهی دقیق، بوروزهای مشخصی در فضای بین انگشتی دست راست و شش ندول بر روی اسکلروتوم مشاهده شد.
دو نوبت نمونهبرداری از حداقل پنج ناحیه انجام شد، اما در هیچیک از اسلایدها مایت، تخم یا مدفوع یافت نشد. با وجود این، بر اساس معیارهای IACS، وجود بوروز و ندول تناسلی در کنار خارش مزمن و سابقهی استفاده از کورتیکواستروئید، باعث شد تشخیص بالینی جرب برای وی در نظر گرفته شود.
درمان بهصورت ترکیبی و مؤثر انجام شد:
- پرمترین ۵٪ موضعی، دو بار در فاصلهی هشت روز، بهصورت کامل از گردن تا پا، شامل ناخنها، نواحی تناسلی و بین باسن
- ایورمکتین ۱۲ میلیگرم در روزهای اول و هشتم
- پردنیزولون خوراکی با دوز نزولی برای ۹ روز
- تریامسینولون موضعی بهمدت یک هفته
در بررسی پیگیری، خارش بهطور کامل از بین رفته و ضایعات پوستی کمتر از ۵٪ سطح بدن را درگیر کرده بودند. ندولهای اسکلروتوم نیز در حال کاهش بودند و در نهایت طی چند هفته بعد کاملاً برطرف شدند.
طبقهبندی و معیارهای تشخیصی جرب
برای تشخیص دقیق و استاندارد جرب، «اتحادیه بینالمللی کنترل جرب» (IACS) در سال ۲۰۱۸ سه سطح تشخیص را معرفی کرد: تشخیص قطعی، تشخیص بالینی و تشخیص مشکوک. این تقسیمبندی به پزشکان اجازه میدهد بر اساس شواهد موجود و امکانات در دسترس، تصمیمگیری درمانی علمی و منطقی انجام دهند.
تشخیص قطعی (Confirmed Scabies)
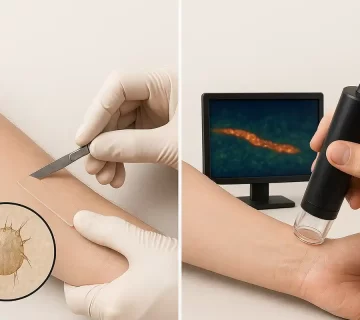
این سطح زمانی تعیین میشود که حضور مستقیم مایت، تخم آن یا مواد دفعی (scybala) در پوست بیمار با استفاده از یکی از روشهای زیر تأیید شود:
- مشاهده مستقیم انگل با درموسکوپی (نشانهی “جتلاینر با دنباله”)
- میکروسکوپ نوری پس از نمونهبرداری از ضایعات پوستی با روغن مینرال
- تکنیکهای تصویربرداری پیشرفته مانند confocal microscopy یا videodermoscopy
در نمونهی مورد بررسی این مقاله، زن سالمند با مشاهدهی مایت در نمونهبرداری پوستی، واجد شرایط تشخیص قطعی بود.
تشخیص بالینی (Clinical Scabies)
در این سطح، علائم تیپیک پوستی بدون تأیید میکروسکوپی کافی است، مشروط بر وجود یکی از موارد زیر:
- مشاهده بوروز یا ندولهای تناسلی (بهویژه در مردان)
- وجود ضایعات با فرم و توزیع تیپیک (مانند فضای بین انگشتان، مچ، اندام تناسلی، باسن) همراه با دو ویژگی تاریخی:
- خارش شدید، بهویژه در شب
- تماس نزدیک با فردی که علائم مشابه دارد
این سطح زمانی معتبر است که سایر تشخیصهای افتراقی کمتر محتمل در نظر گرفته شوند. مرد ۲۴ سالهی بررسیشده در این مطالعه، علیرغم عدم مشاهدهی انگل در نمونهها، بهدلیل ضایعات مشخص در اسکلروتوم و دست، واجد تشخیص بالینی بود.
تشخیص مشکوک (Suspected Scabies)
در شرایطی که شواهد مستقیم یا بالینی ناکافی باشد، اما برخی از عناصر قابل استناد باشند، از این سطح استفاده میشود:
- وجود تنها یکی از ویژگیهای تاریخی (خارش یا تماس)
- ضایعات تیپیک در توزیع معمولی
- یا هر دو ویژگی تاریخی در کنار ضایعات غیرتیپیک
در این شرایط، اگرچه درمان ممکن است آغاز شود، اما ریسک درمان اشتباه بالاتر است و بررسیهای تکمیلی باید انجام شود.
جدول مقایسهای معیارهای تشخیص IACS برای جرب
| نوع تشخیص | معیارهای لازم |
|---|---|
| قطعی | مشاهده مستقیم مایت، تخم یا مدفوع با ابزار تصویربرداری یا میکروسکوپ |
| بالینی | وجود بوروز یا ندول تناسلی + خارش + تماس نزدیک + ضایعات تیپیک |
| مشکوک | ضایعات تیپیک با یک ویژگی تاریخی یا ضایعات غیرتیپیک با هر دو ویژگی تاریخی |
اشکال بالینی جرب غیرکلاسیک (Scabies Surrepticius)
اصطلاح «جرب سورپتیشیوس» (Scabies Surrepticius) نخستینبار برای توصیف تظاهرات غیرکلاسیک جرب بهکار رفت که ممکن است با سایر بیماریهای پوستی اشتباه گرفته شوند. این فرم از جرب شامل زیرگروههای متنوعی است که هرکدام میتوانند چهرهای متفاوت و گمراهکننده از بیماری ارائه دهند. تشخیص صحیح در این بیماران نیازمند دقت بالینی، بررسی جامع سابقه بیمار، و گاه نمونهبرداریهای چندباره است.
زیرگونههای شایع جرب سورپتیشیوس
- جرب پوستهدار (Crusted Scabies):
شدیدترین فرم جرب با پوستههای ضخیم، پوستهریزی گسترده و بار بسیار زیاد انگل. معمولاً در افراد ایمنوساپرس (مانند مبتلایان به ایدز یا سالمندان ناتوان) دیده میشود. - جرب مخفی (Hidden Scabies):
زمانی رخ میدهد که ضایعات در نواحی غیرمعمول مانند پوست سر، زیر ناخنها یا داخل ناف پنهان باقی میمانند و از دید پزشک پنهان میمانند. - جرب نودولار:
ندولهای سفت و مقاوم به درمان، بهویژه در اندام تناسلی، که ممکن است ماهها پس از درمان باقی بمانند. - جرب بولوز (Bullous Scabies):
همراه با ایجاد تاولهایی که شبیه بولوز پمفیگوئید یا درماتیت هرپتیفرم هستند. - جرب شبیه لوپوس یا درماتیت:
ممکن است با بثورات پروانهای شکل، ندولهای خارشی یا حتی ضایعات لوپوسمانند همراه باشد و منجر به تشخیصهای نادرست شود. - جرب اینکوگنیتو (Scabies Incognito):
حالتی که در آن مصرف بیرویه کورتیکواستروئیدها باعث سرکوب ظاهر تیپیک ضایعات شده و نمای غیرمعمولی از بیماری ارائه میدهد.
ویژگیهای بالینی گیجکننده
- این اشکال میتوانند با بیماریهایی چون اگزما، درماتیت تماسی، پسوریازیس، پیتریازیس روزهآ، لوپوس اریتماتوز، کهیر یا حتی اختلالات خونی (مانند هیستیوسیتوز سلول لانگرهانس) اشتباه گرفته شوند.
- در برخی موارد، جرب سورپتیشیوس تنها با خارش مزمن، پاپولهای منتشر یا بثورات غیرتیپیک تظاهر مییابد، بدون حضور بوروزهای کلاسیک.
نکات مهم در تشخیص جرب غیرکلاسیک
- معاینه کامل از سر تا نوک پا، حتی نواحی پوشیده مانند کشاله ران، پستان، ناف، پشت گوش و بین باسن ضروری است.
- بیماران ایمنوساپرس، سالمندان، کودکان و بیماران تحت درمان با کورتیکواستروئید در معرض خطر بالای جرب غیرکلاسیک هستند.
- نمونهبرداری چندنقطهای با روغن مینرال و ارزیابی دقیق میکروسکوپی در صورت وجود شک بالینی پیشنهاد میشود.
در مجموع، جرب سورپتیشیوس ممکن است در غیاب تشخیص صحیح به درمانهای نادرست و انتقال بیماری به اطرافیان منجر شود. آگاهی از اشکال مختلف این بیماری و توجه به علائم غیرمعمول میتواند در پیشگیری از عوارض آن نقشی کلیدی ایفا کند.
رویکردهای درمانی جرب
درمان مؤثر جرب نیازمند استفاده از داروهای موضعی و/یا خوراکی با هدف از بین بردن مایتها، تخمها و کاهش علائم خارش و التهاب است. انتخاب نوع و تعداد دفعات درمان بر اساس شدت بیماری، فرم بالینی (کلاسیک یا غیرکلاسیک)، وضعیت ایمنی بیمار، و پاسخ به درمان تعیین میشود.
درمانهای موضعی
پرمترین ۵٪ کرم رایجترین داروی موضعی ضدجرب است که با مکانیسم فلجکننده عصبی بر مایتها اثر میگذارد. نکات کلیدی در مصرف آن عبارتاند از:
- باید از گردن به پایین (در نوزادان و سالمندان حتی پوست سر و صورت) استفاده شود.
- نواحی خاص مانند بین انگشتان، زیر ناخنها، ناف، کشاله ران، چین باسن، پستانها و زیر زیورآلات نباید نادیده گرفته شوند.
- شستوشوی کامل دارو بعد از ۸ الی ۱۴ ساعت
- تکرار درمان بعد از ۷ تا ۱۴ روز برای افزایش اثربخشی
سایر داروهای موضعی:
- گوگرد ۶-۱۰٪: ایمن در نوزادان و زنان باردار، ولی با بوی نامطبوع و بافت چرب
- کروتامیتون ۱۰٪: اثر کمتر نسبت به پرمترین
- بنزیل بنزوات ۱۰-۲۵٪: در کشورهای غیرآمریکایی بهعنوان درمان جایگزین استفاده میشود، برای نوزادان باید رقیق گردد.
درمانهای سیستمیک (خوراکی)
ایورمکتین (با دوز 200 میکروگرم به ازای هر کیلوگرم وزن بدن) یکی از مهمترین داروهای خوراکی ضدجرب است. مصرف آن در شرایط زیر توصیه میشود:
- جرب گسترده یا مقاوم به درمان موضعی
- جرب پوستهدار (crusted scabies)
- ناتوانی بیمار در استفاده کامل از کرم موضعی
- اپیدمی در محیطهای بسته مانند آسایشگاهها و زندانها
برنامهی درمانی ایورمکتین:
| وزن بدن (کیلوگرم) | دوز کل (میلیگرم) | تعداد قرص ۳ میلیگرمی |
|---|---|---|
| 60 | 12 | 4 |
| 75 | 15 | 5 |
| 90 | 18 | 6 |
دوز دوم ایورمکتین باید ۷ تا ۱۴ روز بعد از نوبت اول تکرار شود. در موارد شدید، ممکن است ۳ تا ۷ نوبت بهصورت هفتگی تجویز شود.
موارد منع مصرف ایورمکتین:
- نوزادان با وزن کمتر از ۱۵ کیلوگرم
- کودکان زیر ۵ سال
- زنان باردار و شیرده
درمانهای کمکی
برای کنترل علائم و کاهش التهاب و خارش ناشی از واکنش ایمنی به مایتها، درمانهای زیر مفید است:
- کورتیکواستروئیدهای موضعی یا خوراکی: برای خارش شدید و التهاب
- آنتیهیستامینها: برای خارش، بهویژه در شب
- آنتیبیوتیکهای سیستمیک: در صورت وجود عفونت ثانویه (مانند استافیلوکوک یا استرپتوکوک)
رعایت نکات کلیدی در اثربخشی درمان
- کوتاه کردن ناخنها پیش از درمان
- شستوشوی کامل ملحفه، لباس و حوله با آب داغ و خشککردن با حرارت بالا
- در محیطهای تجمعی، درمان همزمان تمامی افراد تماس نزدیک
- پرهیز از تماس فیزیکی تا حداقل ۲۴ ساعت پس از پایان درمان
عوامل مؤثر در شکست درمان
با وجود استفاده از درمانهای مؤثر ضدجرب، در برخی بیماران علائم بیماری ادامه مییابد یا مجدداً عود میکند. این وضعیت میتواند ناشی از عوامل گوناگون باشد که شناسایی دقیق آنها برای اصلاح مسیر درمان و پیشگیری از انتقال به دیگران ضروری است.
۱. استفاده ناقص یا نادرست از داروی موضعی
یکی از شایعترین دلایل شکست درمان، عدم استفاده صحیح از کرم پرمترین یا سایر داروهای موضعی است. خطاهای رایج عبارتاند از:
- نادیده گرفتن نواحی خاص بدن مانند ناف، کشاله ران، چینهای باسن، زیر ناخنها و پوست سر (در نوزادان و سالمندان)
- عدم تکرار دوز دوم در زمان مناسب
- شستن دارو پیش از زمان لازم (کمتر از ۸ ساعت)
- استفاده ناکافی از مقدار دارو بر سطح پوست
۲. آلودگی مجدد (Reinfestation)
در مواردی که درمان تنها برای فرد بیمار انجام شود و نه اطرافیان یا همخانهها، احتمال آلودگی مجدد بسیار بالاست. همچنین استفاده مجدد از لباسها یا ملحفههای آلوده بدون ضدعفونی مناسب، عامل بازگشت بیماری خواهد بود.
۳. مقاومت دارویی مایتها
شواهدی از مقاومت مایتهای جرب به داروهایی مانند پرمترین و حتی ایورمکتین در برخی مطالعات حیوانی و انسانی مشاهده شده است. این مسئله در بیماران با درمانهای متعدد ناموفق اهمیت ویژه دارد.
۴. اختلالات تشخیصی و بیماریهای غیرجربی
در برخی بیماران، علائم پس از درمان ادامه مییابد، در حالی که بیماری اولیه جرب نبوده است یا اکنون بیماری دیگری جای آن را گرفته است:
- درماتیت تماسی بهعلت استفاده از دارو
- پسجرب (Post-scabetic itch): خارش پایدار پس از مرگ مایتها که ممکن است ۴ تا ۶ هفته ادامه یابد
- توهم انگل (Delusions of parasitosis)
- سایر بیماریهای پوستی مانند پسوریازیس، اگزما یا لوپوس
۵. عدم توانایی جسمی بیمار برای استفاده مناسب از درمان
در سالمندان، نوزادان یا افراد دارای ناتوانیهای حرکتی، کاربرد صحیح کرم موضعی دشوار است. این گروه از بیماران ممکن است به کمک مراقبین حرفهای نیاز داشته باشند تا درمان بهدرستی انجام شود.
درمان کمکی علائم و پیشگیری از انتقال جرب
در کنار درمان اصلی برای نابودی انگل، اقدامات حمایتی برای کنترل علائم و جلوگیری از انتقال بیماری نقش حیاتی دارند. این اقدامات در بهبود کیفیت زندگی بیماران، کاهش بار روانی و جلوگیری از اپیدمی نقش مؤثری ایفا میکنند.
درمان کمکی علائم
۱. کنترل خارش (Pruritus)
خارش میتواند حتی پس از درمان موفق بهمدت چند هفته باقی بماند و ناشی از پاسخ التهابی بدن به مایت مرده یا فرآوردههای آن باشد.
درمانهای پیشنهادی:
- آنتیهیستامینها:
- سداتیو (مانند هیدروکسیزین، دیفنهیدرامین) برای شب
- غیرسداتیو (مانند سیتریزین، لوراتادین) برای روز
- کورتیکواستروئیدها:
- موضعی (مانند تریامسینولون ۰.۱٪) برای خارش موضعی
- خوراکی در موارد التهاب شدید، بهصورت کوتاهمدت و با دوز نزولی
۲. درمان ندولهای باقیمانده
در برخی بیماران، ندولها، بهویژه در نواحی تناسلی، ممکن است ماهها پس از درمان باقی بمانند. استفادهی موضعی از کرمهای استروئیدی قوی، کرایوتراپی یا تزریق داخل ضایعه میتواند مؤثر باشد.
۳. درمان عفونت ثانویه
خراشیدن ضایعات میتواند زمینهساز ورود باکتریهایی مانند استافیلوکوک اورئوس و استرپتوکوک پیوژنز شود. در این شرایط ممکن است نیاز به درمان با آنتیبیوتیک خوراکی مانند سفالکسین یا کوتریموکسازول وجود داشته باشد.
پیشگیری از انتقال بیماری
۱. درمان همزمان افراد تماس نزدیک
تمام اعضای خانواده، همخانهها، یا کسانی که تماس پوستی مستقیم یا طولانی با فرد بیمار داشتهاند، حتی در صورت نداشتن علائم، باید همزمان تحت درمان قرار گیرند.
۲. ضدعفونی وسایل شخصی و محیط
- شستوشوی تمام لباسها، ملحفهها، حولهها و پتوهای استفادهشده در ۳ روز اخیر با آب داغ (حداقل ۶۰ درجه سانتیگراد)
- خشککردن با دستگاه خشککن با حرارت بالا یا آویختن در آفتاب بهمدت ۳ روز
- وسایلی که قابل شستوشو نیستند (مانند بالش، کوسن، یا اسباببازیهای پارچهای) را بهمدت ۳ روز در کیسهی دربسته نگهداری کنید
۳. رعایت فاصله و پرهیز از تماس فیزیکی
تا ۲۴ ساعت پس از درمان اولیه، بیمار باید از تماس فیزیکی نزدیک با دیگران خودداری کند. در مراکز عمومی، ایزولاسیون موقت ممکن است ضرورت یابد.
۴. آموزش بیمار و مراقبین
توضیح نحوهی صحیح استفاده از دارو، نشانههای هشداردهندهی عود، و اهمیت پیگیری مجدد نقش مهمی در موفقیت درمان و پیشگیری دارد.
نتیجهگیری و توصیههای کلینیکی
جرب یک بیماری انگلی مسری و در عین حال قابل درمان است که میتواند با تظاهرات گوناگون، از فرمهای کلاسیک تا غیرکلاسیک، ظاهر شود. شناخت دقیق انواع ضایعات، توزیع آنها و آگاهی از معیارهای تشخیصی مدرن، نظیر طبقهبندی سهگانه IACS، برای تشخیص صحیح و جلوگیری از انتقال بیماری ضروری است.
مطالعهی موردی دو بیمار با تظاهرات متفاوت در این مقاله نشان میدهد که:
- حتی در غیاب شواهد میکروسکوپی، میتوان با تکیه بر نشانههای بالینی مشخص و سابقهی تماس، اقدام به درمان مؤثر نمود.
- کاربرد صحیح و کامل داروهای موضعی و خوراکی، همراه با آموزش بیماران و مراقبین، نقش کلیدی در موفقیت درمان دارد.
- پیگیری پس از درمان برای شناسایی علائم باقیمانده، واکنشهای التهابی دیررس، یا احتمال reinfestation الزامی است.
از سوی دیگر، جرب سورپتیشیوس یا غیرکلاسیک، چالشی بزرگ در تشخیصهای بالینی است و باید همواره در تشخیص افتراقی بیماریهای پوستی مقاوم به درمان در نظر گرفته شود.
توصیههای کلینیکی کلیدی:
- در مواجهه با خارش مزمن یا ضایعات غیرمعمول، همیشه جرب را بهعنوان یک احتمال در نظر بگیرید.
- در مراکز نگهداری سالمندان، مراکز بهزیستی، مدارس شبانهروزی و پادگانها، به تشخیص سریع و درمان همزمان همهی افراد تماس نزدیک اهمیت ویژه داده شود.
- در موارد مقاوم یا عودکننده، احتمال مقاومت دارویی یا اشتباه در کاربرد دارو را بررسی کرده و آموزش دقیق ارائه دهید.
- بیماران دارای نقص ایمنی یا ناتوانی جسمی باید تحت حمایت تخصصی درمان شوند تا از درمان ناقص جلوگیری شود.
در نهایت، کنترل موفق جرب نیازمند یک رویکرد چندوجهی است که شامل تشخیص زودهنگام، درمان مناسب، پیگیری منظم و آموزش به بیماران و اطرافیان آنها است. توجه به این نکات نهتنها منجر به درمان کامل فرد بیمار میشود، بلکه از گسترش این بیماری در سطح خانواده و جامعه نیز جلوگیری خواهد کرد.

بدون دیدگاه