توجه: این یک مقاله علمی در مورد گال است، چنانچه نیازمند اطلاعات عمومی در مورد بیماری گال هستید، مطالعه مقاله ” گال چیست؟ ” پیشنهاد میشود.
مقدمه
معرفی بیماری گال (Scabies)
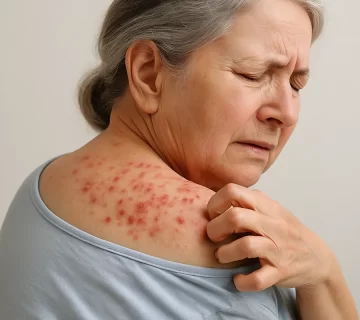
گال یا اسکبیس (Scabies) یک بیماری پوستی واگیردار است که توسط یک انگل میکروسکوپی به نام Sarcoptes scabiei var. hominis ایجاد میشود. این انگل کوچک به زیر لایه بالایی پوست نفوذ کرده و در آنجا تخمریزی میکند. واکنش سیستم ایمنی بدن به وجود این انگل و محصولات آن، باعث خارش شدید و ضایعات پوستی میشود.
گال بیماری جدیدی نیست؛ شواهدی از وجود آن در نوشتههای یونانی و رومی بیش از دو هزار سال پیش وجود دارد. اما با وجود قدمت طولانی، هنوز هم در بسیاری از نقاط جهان یک مشکل بهداشتی مهم محسوب میشود.
اهمیت گال به عنوان یک بیماری واگیر و نادیدهگرفتهشده
برخلاف تصور عمومی که گال را تنها یک بیماری پوستی ساده با خارش شدید میدانند، واقعیت این است که گال میتواند پیامدهای جدیتری هم بهدنبال داشته باشد. سالانه بین ۱۵۰ تا ۲۰۰ میلیون نفر در سراسر جهان به این بیماری مبتلا میشوند. این بیماری بهویژه در بین کودکان، افراد مسن، و کسانی که در شرایط شلوغ و غیربهداشتی زندگی میکنند بیشتر دیده میشود.
مشکل اصلی اینجاست که گال فقط به خود انگل محدود نمیشود؛ خارش شدید ناشی از آن باعث خراشیدن پوست، باز شدن زخمها، و ورود باکتریهایی مانند استرپتوکوک گروه A و استافیلوکوک طلایی میشود. این عفونتهای ثانویه میتوانند به بیماریهایی مثل گلومرولونفریت، تب روماتیسمی حاد، و حتی سپسیس (عفونت خون) منجر شوند که تهدیدی جدی برای جان فرد بهحساب میآیند.
با اینحال، تا همین چند سال پیش گال بهعنوان یک بیماری جدی شناخته نمیشد و در اولویت سیستمهای بهداشتی بسیاری از کشورها قرار نداشت.
ورود گال به فهرست بیماریهای گرمسیری نادیدهگرفتهشده WHO
پس از سالها تلاش متخصصان، پژوهشگران و نهادهای بهداشتی، سرانجام در سال ۲۰۱۷ سازمان جهانی بهداشت (WHO) گال را به فهرست بیماریهای گرمسیری نادیدهگرفتهشده (Neglected Tropical Diseases) اضافه کرد. این گام مهم، گال را در کنار بیماریهایی مثل سالک، شیستوزومیازیس و لیشمانیازیس قرار داد که در مناطق فقیر و گرمسیری شایع هستند اما منابع مالی و تحقیقاتی کافی برای مقابله با آنها اختصاص نمییابد.
این اقدام باعث شد توجه جهانی به گال افزایش پیدا کند، بودجههای بیشتری برای پژوهشهای علمی اختصاص یابد، و زمینه برای توسعه درمانهای بهتر و تشخیصهای دقیقتر فراهم شود.
چرا باید درباره این بیماری بنویسیم؟
در دنیایی که بیماریهایی مانند کرونا، آنفلوآنزا یا دیابت همواره در کانون توجه رسانهها و افکار عمومی قرار دارند، گال اغلب در سکوت قربانی میگیرد. بسیاری از افراد مبتلا، بهدلیل شرم یا ناآگاهی، بهموقع به پزشک مراجعه نمیکنند. از سوی دیگر، نبود آموزش کافی در بین نیروهای درمانی در برخی مناطق باعث میشود که گال بهدرستی تشخیص داده نشود و درمان کامل صورت نگیرد.
نوشتن درباره این بیماری نه تنها باعث آگاهی عمومی میشود، بلکه میتواند از شیوع بیشتر، درمانهای ناقص، و آسیبهای جسمی و روانی جلوگیری کند. آگاهی، اولین قدم برای کنترل و ریشهکنی یک بیماری واگیردار است. به همین دلیل، بررسی گال در قرن ۲۱، با نگاهی به گذشته، پیشرفتها و چشماندازهای آینده، میتواند به همه ما – چه متخصص و چه فرد عادی – کمک کند تا این بیماری را بهتر بشناسیم و راه مقابله با آن را یاد بگیریم.
آشنایی با بیماری گال
تعریف علمی و علت بیماری (کنه Sarcoptes scabiei)
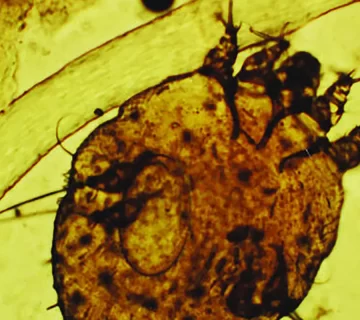
گال یک بیماری پوستی مسری است که عامل اصلی آن یک انگل بسیار کوچک به نام کنه گال (Sarcoptes scabiei var. hominis) است. این انگل که با چشم غیرمسلح دیده نمیشود، به لایهی بالایی پوست انسان نفوذ کرده و تونلهایی در پوست ایجاد میکند.
در این تونلها، کنه ماده تخمگذاری میکند. واکنش سیستم ایمنی بدن به حضور این انگل و مواد مترشحهی آن، باعث خارش شدید، التهاب، و بروز ضایعات پوستی میشود.
علائم گال معمولاً ۲ تا ۶ هفته پس از آلودگی اولیه ظاهر میشود. اما در افرادی که قبلاً مبتلا شدهاند، علائم میتواند ظرف چند روز ظاهر شود.
تاریخچهای از شناخت بیماری و کشف عامل آن
شاید باورش سخت باشد، اما گال یکی از قدیمیترین بیماریهای پوستی شناختهشده در تاریخ بشر است. در متون باستانی یونان و روم به علائمی شبیه گال اشاره شده است. با این حال، تا مدتها منشأ واقعی این بیماری ناشناخته بود.
در قرن هفدهم میلادی، برای اولینبار، پزشکان اروپایی توانستند کنه عامل بیماری را در زیر پوست مشاهده و رسم کنند. با پیشرفت علم در قرون بعدی، بهویژه در قرن بیستم، اطلاعات ما درباره بیولوژی انگل، روش انتقال و تأثیر آن بر بدن انسان بیشتر شد.
یکی از نقاط عطف در شناخت گال، کارهای کنت ملنبی (Kenneth Mellanby) در دهه ۱۹۴۰ بود. او در دوران جنگ جهانی دوم توانست اطلاعات مهمی درباره چرخهی زندگی انگل گال و نحوه انتقال آن ارائه دهد که همچنان مرجع مهمی در این حوزه محسوب میشود.
نحوه انتقال بیماری
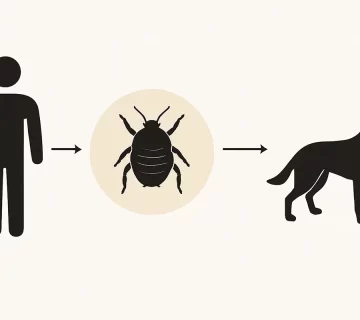
گال عمدتاً از طریق تماس مستقیم پوست با پوست فرد آلوده منتقل میشود. این تماس میتواند در خانواده، بین کودکان، یا حتی در محیطهای کاری و مراقبتی مثل خانههای سالمندان و بیمارستانها اتفاق بیفتد.
در موارد خاص، وسایل آلوده مانند ملحفه، لباس، حوله یا مبل نیز میتوانند عامل انتقال باشند، بهویژه اگر فرد مبتلا دچار نوع شدید بیماری موسوم به گال پوستهدار (Crusted Scabies) باشد.
این نوع از گال با بار انگلی بسیار بالا همراه است و حتی تماس کوتاهمدت با اشیای آلوده میتواند بیماری را منتقل کند.
مهم است بدانیم که انگل گال تنها چند روز در بیرون از بدن انسان زنده میماند، اما در این مدت میتواند باعث آلودگی شود.
چه کسانی در معرض خطر بیشتری هستند؟
گال در همهجای دنیا دیده میشود، اما در برخی گروهها و شرایط خاص، ریسک ابتلا بسیار بیشتر است:
? کودکان و نوزادان
پوست حساس و سیستم ایمنی ضعیفتر در کودکان، آنها را بیشتر در معرض ابتلا قرار میدهد، بهویژه در محیطهای شلوغ مثل مهدکودکها و مدارس.
? افرادی که در شرایط شلوغ و غیربهداشتی زندگی میکنند
گال در مناطقی که افراد زیاد در کنار هم زندگی میکنند و امکانات بهداشتی محدود است، شیوع بیشتری دارد. این شرایط در پناهگاهها، کمپهای پناهندگان، زندانها، و خانههای گروهی بیشتر دیده میشود.
? کشورهای در حال توسعه و مناطق گرمسیری
بر اساس آمارهای جهانی، بیشترین موارد ابتلا به گال در کشورهای آسیایی، آفریقایی، اقیانوسیه و آمریکای لاتین دیده میشود. دلایلی چون تراکم جمعیت، کمبود دسترسی به دارو و خدمات درمانی، و اطلاعرسانی ناکافی در این کشورها نقش مهمی در شیوع بیماری دارند.
? افراد سالمند و بیماران با سیستم ایمنی ضعیف
در خانههای سالمندان یا بیمارستانها، گال میتواند بهسرعت گسترش یابد. بیمارانی که داروهای سرکوبکنندهی ایمنی مصرف میکنند یا بیماریهایی مانند HIV دارند، در معرض خطر بیشتری هستند و احتمال بروز نوع شدید بیماری در آنها بالاتر است.
در مجموع، گال یک بیماری جهانی است که هیچ گروه سنی یا اجتماعی کاملاً از آن در امان نیست، اما دانستن روش انتقال و شناخت گروههای پرخطر میتواند در پیشگیری از شیوع آن بسیار مؤثر باشد.
علائم و تشخیص گال
علائم رایج گال
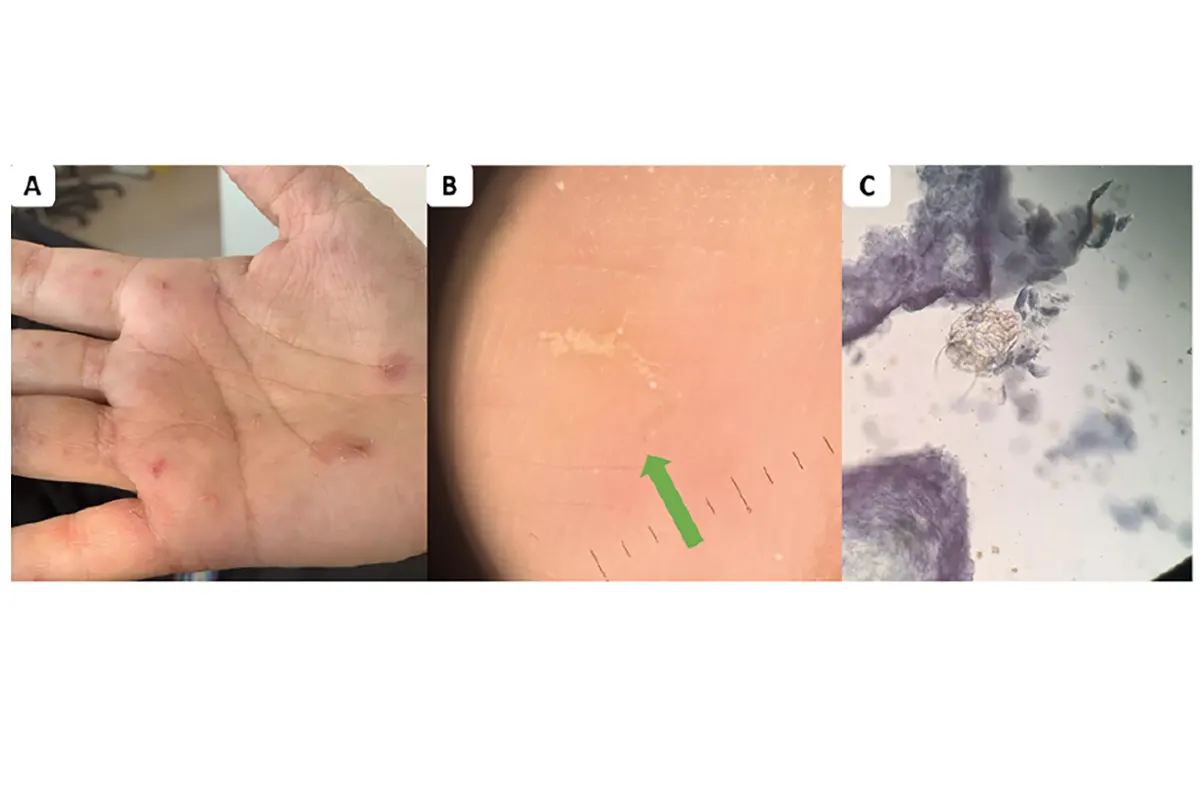
یکی از شاخصترین و آزاردهندهترین علائم بیماری گال، خارش شدید و مداوم است. این خارش معمولاً شبها بیشتر میشود و میتواند خواب فرد را مختل کند. دلیل این خارش، واکنش سیستم ایمنی بدن به حضور کنه و مواد مترشحهی آن در پوست است.
در کنار خارش، ضایعات پوستی نیز ظاهر میشوند که بهصورت برجستگیهای کوچک، تاولهای ریز، قرمزی، یا خطوط نازکی هستند که انگل در زیر پوست حفر کرده است.
در اثر خاراندن بیش از حد، ممکن است این نواحی دچار زخم، عفونتهای ثانویه، و حتی پوستهپوسته شدن شوند.
محلهای شایع در بدن برای بروز ضایعات
کنه گال معمولاً قسمتهایی از بدن را هدف قرار میدهد که پوست نازکتری دارند یا تماس پوست با پوست در آن نواحی بیشتر است. محلهای شایع عبارتند از:
? فضای بین انگشتان دست
? سطح داخلی مچ و آرنج
? زیر بغل
? اطراف ناف
? باسن
? ناحیه تناسلی
? پستانها (در زنان)
? کف پا و انگشتان پا (در نوزادان)
در نوزادان و کودکان کمسن، ضایعات ممکن است در کف دست و پا، صورت و سر نیز ظاهر شوند، در حالی که این نواحی در بزرگسالان معمولاً درگیر نمیشوند.
تفاوت گال معمولی با گال پوستهپوسته (Crusted Scabies)
گال معمولی، که در بیشتر موارد دیده میشود، شامل تعداد محدودی کنه (حدود ۱۰ تا ۱۵ عدد) در بدن فرد است. اما نوع شدیدتری از گال به نام گال پوستهپوسته (یا گال نروژی) وجود دارد که بار انگلی آن بسیار بالا است و هزاران یا حتی میلیونها کنه ممکن است در بدن فرد مبتلا وجود داشته باشد.
ویژگیهای گال پوستهپوسته:
? ضایعات ضخیم، سفت و پوستهدار
? معمولاً بدون خارش یا با خارش خفیف (برخلاف گال معمولی)
? درگیری گسترده در سراسر بدن، حتی صورت و پوست سر
? بسیار مسری، حتی از طریق تماس کوتاه یا وسایل مشترک
این نوع از گال بیشتر در افرادی با سیستم ایمنی ضعیف، سالمندان، یا مبتلایان به بیماریهای مزمن مشاهده میشود و نیاز به درمان فوری و جدی دارد.
ابزارهای تشخیصی
تشخیص گال معمولاً بر پایه بررسی بالینی (علائم و ظاهر ضایعات) صورت میگیرد. اما در برخی موارد برای تأیید نهایی از ابزارهای زیر نیز استفاده میشود:
? بررسی چشمی توسط پزشک
پزشک با معاینه پوست، محلهای شایع، و بررسی الگوهای ضایعات به تشخیص میرسد.
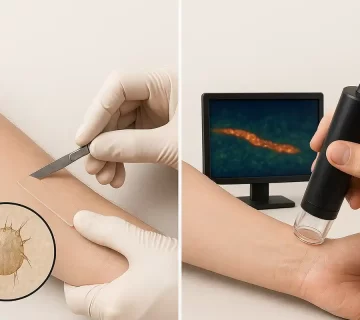
? درموسکوپی (Dermatoscopy)
در این روش با استفاده از یک دستگاه بزرگنمایی مخصوص، پزشک میتواند کنه یا تونلهایی که در پوست ایجاد کردهاند را مشاهده کند. این روش سریع، غیرتهاجمی و دقیق است.
? آزمایش پوست (Skin scraping)
در این روش، سطح ضایعه پوستی خراشیده شده و نمونه آن زیر میکروسکوپ بررسی میشود تا کنه، تخم یا مدفوع آن مشاهده شود. هرچند در همه موارد مثبت نمیشود و مهارت اجرا اهمیت زیادی دارد.
? تستهای مولکولی مانند PCR
در مراکز پیشرفته، از آزمایشهای DNA برای تشخیص دقیقتر استفاده میشود، بهویژه در موارد مشکوک یا گال پوستهدار.
چالشهای تشخیص صحیح و اهمیت آن
تشخیص گال، بهویژه در مراحل اولیه یا در افرادی با علائم غیرمعمول، میتواند چالشبرانگیز باشد. بسیاری از علائم گال، مانند خارش و قرمزی، با بیماریهای پوستی دیگر (مانند اگزما، آلرژی، کهیر یا گزش حشرات) مشابه هستند.
برخی از چالشهای رایج در تشخیص عبارتند از:
⚠️ نبود علائم واضح در مراحل اولیه
⚠️ خطاهای تشخیصی پزشکان بیتجربه
⚠️ مخفی بودن ضایعات در نواحی خاص بدن
⚠️ کمبودن تعداد کنهها در گال معمولی
⚠️ بیعلامت بودن گال پوستهپوسته در برخی موارد
عدم تشخیص یا تشخیص اشتباه میتواند منجر به گسترش بیماری در خانواده، مدرسه یا محیطهای جمعی شود و درمانهای بیاثر یا ناقص انجام گیرد.
در نتیجه، تشخیص دقیق و سریع گال نقش بسیار مهمی در مدیریت موفق بیماری، جلوگیری از شیوع و کاهش عوارض ثانویه دارد.
درمان گال در سطح فردی و خانوادگی
داروهای موضعی
درمان اصلی گال در بیشتر کشورها داروهای موضعی هستند که مستقیماً روی پوست اعمال میشوند. این داروها باید تمام سطح بدن (از گردن به پایین) را پوشش دهند و معمولاً باید برای چندین ساعت یا یک شب کامل روی پوست باقی بمانند.
رایجترین داروهای موضعی عبارتند از:
? پرمترین (Permethrin) ۵٪
پرمترین پُرمصرفترین و مؤثرترین داروی موضعی گال در دنیاست. این کرم باید به مدت ۸ تا ۱۴ ساعت روی پوست بماند. اثربخشی بالا، بیخطر بودن برای کودکان بالای ۲ ماه و زنان باردار، از مزایای آن است.
? بنزیل بنزوات (Benzyl Benzoate) ۱۰–۲۵٪
دارویی نسبتاً ارزانقیمت و پرکاربرد در کشورهای در حال توسعه. این محلول ممکن است باعث سوزش یا تحریک پوست شود و معمولاً نیاز به استفاده در چند نوبت دارد.
? گوگرد (Sulfur) در پماد یا کرم
از قدیمیترین درمانهای گال است. برای نوزادان یا زنان باردار استفاده میشود، اما بوی ناخوشایند و نیاز به استفادهی طولانیمدت، آن را کمتر محبوب کرده است.
? مالاتیون (Malathion)
گاهی در مواردی که سایر درمانها در دسترس نیستند، بهکار میرود، ولی اثربخشی آن نسبت به پرمترین کمتر است.
داروهای خوراکی
در مواردی که درمان موضعی مؤثر نیست یا بیماری گستردهتر است، از داروهای خوراکی استفاده میشود:
? ایورمکتین (Ivermectin)
ایورمکتین دارویی خوراکی است که در سالهای اخیر به عنوان جایگزین یا مکمل درمان موضعی کاربرد گستردهای یافته است. دوز معمول آن ۲۰۰ میکروگرم به ازای هر کیلوگرم وزن بدن است که معمولاً در دو نوبت به فاصله ۷ تا ۱۴ روز مصرف میشود. این دارو بهویژه در موارد گال پوستهپوسته، یا در کمپهای پناهندگان و مراکز پرجمعیت بسیار مؤثر است.
? موکسیدکتین (Moxidectin)
موکسیدکتین دارویی جدیدتر است که ساختار و عملکردی مشابه ایورمکتین دارد ولی با نیمهعمر طولانیتر. مطالعات نشان دادهاند که ممکن است تنها با یک نوبت مصرف بتوان گال را درمان کرد. هنوز در بسیاری از کشورها بهطور گسترده در دسترس نیست، ولی امید زیادی به آینده آن وجود دارد.
نقاط ضعف درمانهای موجود
با وجود پیشرفتها، درمان گال هنوز با چالشهایی جدی روبهرو است:
⚠️ عدم تأثیر بر تخمها:
بیشتر داروها تنها روی انگلهای بالغ اثر دارند، نه روی تخمها. بنابراین نیاز به تکرار درمان بعد از چند روز وجود دارد تا انگلهایی که تازه از تخم درآمدهاند هم از بین بروند.
⚠️ احتمال مقاومت دارویی:
در برخی مناطق، گزارشهایی از کاهش اثربخشی داروهایی مانند پرمترین و ایورمکتین وجود دارد که به مقاومت انگل نسبت داده میشود. این موضوع اهمیت مصرف درست و کامل دارو را دوچندان میکند.
⚠️ درمان ناقص:
اگر حتی یک عضو خانواده درمان را بهدرستی انجام ندهد، احتمال عفونت مجدد بالا میرود. همین مسئله باعث درمانهای مکرر و خستگی بیمار میشود.
⚠️ سوزش و تحریک پوستی:
برخی داروهای موضعی، بهویژه در کودکان یا افراد با پوست حساس، ممکن است باعث التهاب، قرمزی یا سوزش شوند.
توصیههای لازم هنگام درمان خانوادگی
✅ درمان همزمان تمام اعضای خانواده:
حتی اگر فقط یک نفر علائم دارد، بهتر است همه اعضای خانه (و گاهی افرادی که تماس نزدیک دارند) بهطور همزمان درمان شوند.
✅ شستوشوی لباس و ملحفهها:
لباس، ملحفه، حوله و وسایلی که با پوست فرد مبتلا تماس داشتهاند باید با آب داغ (حدود ۶۰ درجه) شسته شوند. وسایل غیرقابل شستوشو را میتوان بهمدت ۷۲ ساعت در کیسه پلاستیکی دربسته نگه داشت تا انگلها از بین بروند.
✅ استفاده کامل و دقیق از دارو:
داروهای موضعی باید از گردن به پایین (و در نوزادان حتی صورت و پوست سر) استفاده شوند، و هیچ نقطهای نباید جا بیفتد – حتی بین انگشتان دست و پا، زیر ناخنها، و نواحی تناسلی.
✅ تکرار درمان در زمان مناسب:
درمان باید پس از ۷ تا ۱۴ روز تکرار شود تا اطمینان حاصل شود که کنههایی که تازه از تخم خارج شدهاند نیز از بین رفتهاند.
✅ آگاهی از خارش پس از درمان:
بسیاری از بیماران پس از درمان موفق نیز تا چند هفته دچار خارش باقیمانده هستند. این موضوع طبیعی است و به معنای شکست درمان نیست، بلکه به دلیل واکنشهای التهابی پوست باقیمانده از انگل مرده است.
درمان گال در سطح فردی و خانوادگی فقط به دارو محدود نمیشود؛ آگاهی، دقت، و همکاری خانوادگی نقش اساسی در موفقیت درمان دارد.
درمان گال در مقیاس جمعی و کمپینهای سراسری
درمان جمعی (MDA) چیست؟
درمان گال زمانی که فقط در سطح فردی و خانوادگی انجام شود، ممکن است نتواند بهطور کامل جلوی چرخه انتقال بیماری را بگیرد؛ بهویژه در مناطق پرجمعیت، محروم یا با شیوع بالا. به همین دلیل، در سالهای اخیر، توجه بیشتری به روش درمان جمعی یا MDA (Mass Drug Administration) جلب شده است.
در MDA، به جای درمان فقط افراد دارای علائم، تمام جمعیت یک منطقه یا گروه مشخص بدون نیاز به تشخیص، دارو دریافت میکنند. این روش میتواند بهطور چشمگیری شیوع بیماری را کاهش دهد، بهویژه اگر در زمان مناسب، با پوشش بالا و در چند مرحله انجام شود.
هدف از MDA این است که نهتنها مبتلایان شناساییشده، بلکه ناقلان خاموش یا افراد در مرحله نهفتگی نیز درمان شوند، تا حلقه انتقال بهطور کامل شکسته شود.
مثالهایی از کمپینهای موفق
? جزایر فیجی
در یک مطالعه در سال ۲۰۱۸، در یک منطقه روستایی از فیجی، کمپینی برای درمان جمعی گال با استفاده از داروی خوراکی ایورمکتین و پرمترین انجام شد. نتایج فوقالعاده بودند: میزان ابتلا به گال از ۳۲٪ به کمتر از ۲٪ کاهش یافت و عفونتهای باکتریایی مرتبط با آن نیز کاهش چشمگیری داشت.
? جزایر سلیمان
در این کشور نیز با اجرای MDA در میان جمعیت بومی، نتایج قابل توجهی بهدست آمد. علاوه بر کاهش موارد گال، هزینههای درمانی نیز کاهش یافت و کیفیت زندگی مردم ارتقا پیدا کرد.
? استرالیا (در مناطق بومی)
در ایالتهای شمالی استرالیا، بهویژه در جوامع بومی که گال شیوع بالایی دارد، کمپینهای منطقهای درمان با ایورمکتین و برنامههای آموزشی ترکیبی اجرا شد. این کمپینها نهتنها موجب کاهش گال، بلکه باعث کاهش بیماریهای ثانویه مرتبط مثل عفونت کلیه و تب روماتیسمی شدند.
این نمونهها نشان میدهند که درمان جمعی، در صورتی که بهدرستی طراحی و اجرا شود، میتواند یکی از موثرترین ابزارها برای کنترل اپیدمیهای گال باشد.
چالشهای اجرای MDA در کشورهای مختلف
اگرچه MDA بسیار مؤثر است، اما اجرای آن در عمل با چالشهایی روبهرو است:
⚠️ تأمین منابع مالی و دارو
تهیه داروهای کافی برای کل جمعیت یک منطقه، نیاز به منابع مالی و لجستیکی قابل توجه دارد.
⚠️ میزان پوشش و مشارکت
اگر درصد قابل توجهی از مردم دارو را دریافت نکنند یا مصرف نکنند، تأثیر MDA کاهش مییابد.
⚠️ محدودیت مصرف ایورمکتین در برخی گروهها
ایورمکتین برای برخی افراد مانند زنان باردار، نوزادان زیر ۱۵ کیلوگرم و افرادی با بیماریهای خاص توصیه نمیشود، که کار اجرای عمومی را پیچیده میکند.
⚠️ ترس، مقاومت فرهنگی و ناآگاهی عمومی
در برخی جوامع، ترس از دارو، بیاعتمادی به نهادهای بهداشتی یا آگاهی کم درباره گال، میتواند مانعی در اجرای موفق کمپین باشد.
⚠️ زیرساخت ناکافی
در کشورهایی که سیستم بهداشت و درمان ضعیفی دارند، ثبت و پایش، آموزش پرسنل، و توزیع دارو با دشواری مواجه میشود.
ادغام درمان گال با کمپینهای دیگر بیماریهای گرمسیری
یکی از راهحلهای خلاقانه و اثربخش، ادغام درمان گال با سایر برنامههای سلامت عمومی است. بسیاری از بیماریهای گرمسیری نادیدهگرفتهشده (NTDs) مانند شیستوزومیازیس، فیلاریازیس لنفاوی، و تریپانوزومیازیس آفریقایی نیز نیاز به درمانهای دورهای و گروهی دارند.
✅ اجرای کمپینهای مشترک میتواند:
- هزینهها را کاهش دهد
- مشارکت مردم را افزایش دهد
- زیرساختهای موجود را بهینهتر استفاده کند
- به شکلگیری همکاریهای بینالمللی کمک کند
سازمان جهانی بهداشت نیز در راهبردهای جدید خود، از ادغام درمان گال با سایر کمپینهای MDA حمایت میکند و آن را گامی مؤثر برای حذف این بیماری از لیست تهدیدهای بهداشتی جهانی میداند.
در نتیجه، درمان گال دیگر صرفاً موضوعی فردی نیست؛ بلکه نیازمند نگاهی جمعی، برنامهریزی منطقهای و مشارکت چندسویه است. تجربه موفق کشورهای مختلف نشان داده که با اراده سیاسی، مشارکت اجتماعی و دانش علمی، میتوان این بیماری آزاردهنده را تا حد زیادی کنترل کرد.
نوآوریها و آینده درمان گال
درمان گال طی دهههای گذشته بیشتر بر داروهای سنتی مانند پرمترین و ایورمکتین متمرکز بوده، اما با افزایش چالشهایی مانند مقاومت دارویی، درمانهای ناقص، و پوشش ناکافی جمعیت، دانشمندان به دنبال راهکارهای نوآورانهتر، مؤثرتر و پایدارتر برای مقابله با این بیماری هستند. آینده درمان گال نویدبخش تحولاتی است که میتواند روند کنترل بیماری را در سطح جهانی متحول کند.
داروهای جدید در حال بررسی
? موکسیدکتین (Moxidectin)
این دارو از خانواده ایورمکتین است، اما با نیمهعمر طولانیتر و احتمال تأثیر بیشتر در برابر گال. برخلاف ایورمکتین که معمولاً در دو نوبت مصرف میشود، مطالعات نشان دادهاند که موکسیدکتین ممکن است تنها با یک دوز خوراکی، گال را ریشهکن کند.
در حال حاضر این دارو برای بیماریهای دیگری مانند انکوسرکیازیس (کوری رودخانه) تأیید شده و پژوهشها برای استفاده از آن در درمان گال ادامه دارد.
? دوزهای بالاتر ایورمکتین
یکی دیگر از مسیرهای پژوهشی بررسی استفاده از دوزهای بالاتر یا دفعات بیشتر مصرف ایورمکتین برای افزایش اثربخشی و پوشش کامل دوره زندگی انگل است. البته باید تعادل بین اثربخشی و ایمنی دارو رعایت شود، بهویژه در جمعیتهای حساس مانند کودکان یا سالمندان.
مدلهای حیوانی برای آزمایشهای دارویی
برای بررسی اثربخشی داروها یا کشف ترکیبات جدید، نیاز به مدلهای آزمایشگاهی دقیق وجود دارد. از آنجا که انگل گال انسانمحور است، مدلسازی آن چالشهایی دارد. با این حال، دانشمندان توانستهاند از گونههای خاصی از کنه گال که حیوانات را آلوده میکند برای ایجاد مدلهای حیوانی استفاده کنند، بهویژه در خوکچههندی، خرگوش و سگ.
این مدلها کمک میکنند تا:
✅ چرخه زندگی انگل دقیقتر بررسی شود
✅ داروهای جدید قبل از آزمایش انسانی ارزیابی شوند
✅ مسیرهای انتقال و مکانیسمهای مقاومت بهتر شناخته شوند
وجود این مدلها یک ابزار کلیدی برای توسعه سریعتر و مؤثرتر درمانهای آینده محسوب میشود.
استفاده از بیوتکنولوژی در طراحی درمانهای جدید
در دهه اخیر، علوم زیستی نوین مانند بیوتکنولوژی، RNA interference، پروتئومیکس و ژنومیکس فرصتهای بینظیری برای شناخت بهتر انگل گال و توسعه درمانهای نوین فراهم کردهاند:
? RNA interference (خاموشسازی ژنها)
دانشمندان با خاموش کردن ژنهای خاص در انگل گال میتوانند عملکرد آن ژنها را بررسی کنند و اهداف دارویی جدیدی شناسایی کنند.
? پروتئومیکس و ژنومیکس
تجزیهوتحلیل کامل ژنها و پروتئینهای انگل به شناسایی نقاط ضعف آن کمک میکند. برای مثال، اگر بتوان پروتئینی کلیدی در زندهماندن انگل را هدف قرار داد، میتوان دارویی طراحی کرد که دقیقاً آن پروتئین را از کار بیندازد، بدون آسیب به بدن انسان.
? این روشها میتوانند به طراحی داروهایی با اثربخشی بالا، عوارض کمتر و احتمال کمتر برای مقاومت دارویی منجر شوند.
داروهای گیاهی، قارچها، و درمانهای جایگزین
در کنار داروهای شیمیایی، پژوهشهایی نیز بر روی منابع طبیعی برای درمان گال در حال انجام است:
? عصارههای گیاهی
برخی گیاهان مانند چریش (Neem)، درخت چای (Tea tree) و سیر خواص ضدکنهای طبیعی دارند. اگرچه این درمانها هنوز در مراحل اولیه بررسی هستند، اما در مناطق با دسترسی محدود به داروهای مدرن، میتوانند مکملهای مفیدی باشند.
? قارچها
برخی گونههای قارچی مانند Beauveria bassiana بهطور طبیعی توانایی کشتن حشرات و کنهها را دارند. استفاده از این قارچها در قالب اسپری یا کرمهای موضعی ممکن است در آینده بهعنوان درمان بیولوژیک گال کاربرد داشته باشد.
? روغنهای طبیعی و ترکیبات سنتی
در طب سنتی برخی کشورها از روغنهای گیاهی، ترکیبات صمغی، یا خاکهای خاص برای کاهش خارش یا درمان گال استفاده میشود. مطالعات علمی بر روی این ترکیبات هنوز محدود است، اما در آینده میتوانند الهامبخش داروهای جدید باشند.
بهطور خلاصه، آینده درمان گال از یک مسیر تکبعدی به یک مسیر چندمسیره و علمیپیشرفته تبدیل شده است. از داروهای خوراکی جدید تا فناوریهای مولکولی، از مدلهای حیوانی تا طب سنتی – همگی نشان میدهند که جامعه علمی در مسیر درستی برای کنترل کامل این بیماری حرکت میکند.
چالشهای کنونی و راهحلهای پیشنهادی
با وجود پیشرفتهای پزشکی، گال همچنان یکی از بیماریهای واگیر فعال و نادیدهگرفتهشده در جهان باقی مانده است. درمان کامل و کنترل مؤثر آن با موانعی روبهروست که نیازمند توجه فوری هستند.
موانع موجود در درمان کامل بیماری
? تشخیص دیرهنگام یا اشتباه:
شباهت علائم گال با بیماریهای پوستی دیگر مانند اگزما یا آلرژی باعث میشود که گاهی تشخیص آن بهدرستی انجام نشود یا درمان اشتباه تجویز شود.
? درمان ناقص:
درمانهای موضعی اگر بهدرستی انجام نشوند، میتوانند بیاثر باشند. بسیاری از بیماران نقاطی از بدن را جا میاندازند، یا دارو را کمتر از مدت توصیهشده استفاده میکنند.
? عدم درمان همزمان اطرافیان:
اگر اعضای خانواده یا افرادی که با بیمار در تماس هستند درمان نشوند، بیماری بهراحتی بازمیگردد.
نبود تست سریع و دقیق
تشخیص گال در حال حاضر بیشتر بر پایهی معاینه بالینی و تجربه پزشک است. اما این روش محدودیتهایی دارد:
⚠️ تشخیص قطعی در مراحل اولیه دشوار است
⚠️ ابزارهای تشخیصی مانند درموسکوپی یا PCR در همه جا در دسترس نیستند
⚠️ نبود تست سریع باعث تأخیر در درمان و افزایش انتقال میشود
توسعهی تستهای سریع، ارزان و قابل حمل میتواند انقلابی در مدیریت گال ایجاد کند، بهویژه در مناطق محروم.
کمبود دسترسی به دارو در برخی کشورها
در بسیاری از کشورهای کمدرآمد، دسترسی به داروهای مؤثر مانند پرمترین یا ایورمکتین بسیار محدود است. دلایل این مشکل عبارتند از:
? قیمت بالای داروها
? نبود تولید داخلی
? موانع واردات دارو
? نبود زنجیره تأمین پایدار
راهحلها میتواند شامل حمایت دولتها، مشارکت شرکتهای داروسازی جهانی، و برنامههای حمایتی بینالمللی باشد.
لزوم آموزش پرسنل بهداشتی و عمومیسازی آگاهی
? بسیاری از کارکنان بهداشتی با روش صحیح تشخیص و درمان گال آشنایی کامل ندارند. برگزاری کارگاههای آموزشی و بروزرسانی دانش آنها ضروری است.
? از سوی دیگر، اطلاعرسانی عمومی دربارهی گال باید با زبانی ساده و بدون برچسبگذاری انجام شود تا افراد بدون ترس یا خجالت به دنبال درمان بروند.
✅ کمپینهای آگاهیبخشی در مدارس، مراکز درمانی، رسانهها و فضای مجازی میتواند نقش مهمی در شکستن چرخه انتقال بیماری ایفا کند.
نتیجهگیری
چرا گال هنوز یک تهدید بهداشتی مهم است؟
گال در نگاه اول شاید فقط یک خارش ساده بهنظر برسد، اما در واقع یک بیماری واگیر و اجتماعی است که میتواند منجر به عفونتهای جدی، مشکلات کلیوی، و حتی بیماریهای قلبی شود. شیوع بالای آن در مناطق محروم، خانههای سالمندان، پناهگاهها و حتی مدارس، نشان میدهد که همچنان یک تهدید جدی برای سلامت عمومی محسوب میشود.
اهمیت اقدامات جهانی و سیاستگذاری مناسب
ورود گال به فهرست بیماریهای گرمسیری نادیدهگرفتهشده توسط WHO یک گام مثبت بود، اما کافی نیست.
برای کنترل مؤثر بیماری، نیاز به:
✅ تأمین منابع مالی جهانی
✅ توزیع عادلانهی دارو
✅ هماهنگی بین دولتها، سازمانهای بهداشتی و جامعه پزشکی
✅ تدوین راهبردهای ملی و بینالمللی برای کنترل بیماری
چشمانداز آینده: درمانهای مؤثرتر، تشخیص آسانتر، و کمپینهای جهانی
با پیشرفتهای علمی و همکاریهای بینالمللی، آیندهی کنترل گال امیدوارکننده است.
ما در آستانهی استفاده از:
? کمپینهای درمان جمعی (MDA) گسترده و منظم
? داروهای جدید و مؤثرتر مانند موکسیدکتین
? ابزارهای تشخیص سریع و دقیق
? برنامههای آموزشی گسترده برای افزایش آگاهی عمومی

بدون دیدگاه